不同麻醉深度对腹腔镜下宫颈癌根治术后患者认知功能的影响
邱灿金 陈燕勤 杨世忠 马伟斌
武警浙江总队嘉兴医院麻醉科(314000)
·临床研究·
不同麻醉深度对腹腔镜下宫颈癌根治术后患者认知功能的影响
邱灿金 陈燕勤 杨世忠 马伟斌
武警浙江总队嘉兴医院麻醉科(314000)
目的:探讨不同麻醉深度对腹腔镜下宫颈癌根治术后患者认知功能的影响。方法:选取2014年1月~2016年1月本院行腹腔镜下宫颈癌根治术患者110例,将其按照随机数字法随机分为较浅静吸复合麻醉组(50
静脉麻醉;麻醉深度;宫颈癌根治术;术后认知功能
术后认知功能障碍(POCD)的发生是麻醉深度、麻醉方式、手术方式等多因素协同作用的结果[1]。腹腔镜手术可缩短住院时间,已成为妇产科疾病的重要治疗手段。静吸复合麻醉目前被广泛用于腹腔镜手术,是一种理想的麻醉方法,但研究表明吸入麻醉药可影响患者的认知功能。因此,选择适宜的麻醉深度以减少认知功能影响尤为必要[2-3]。本研究探讨不同麻醉深度对腹腔镜下宫颈癌根治术后患者认知功能的影响,为指导临床应用提供依据。
1 资料与方法
1.1 一般资料
选取2014年1月~2016年1月在本院行腹腔镜下宫颈癌根治术患者110例, ASA Ⅰ~Ⅱ级。排除:有精神疾病、内分泌疾病和脑血管疾病等病史;近期服用安定类药物史;嗜烟酒及吸毒史;术前简易精神状态检查表(MMSE )评分≤24 分;文化程度初中及以下。按照随机数字法将110例随机分为较浅静吸复合麻醉组(较浅麻醉组,50<脑电双频指数(BIS)值≤60)和较深静吸复合麻醉组(较深麻醉组,40
1.2 麻醉方法
1.2.1 麻醉前准备 患者术前30min肌注阿托品0.01~0.02mg/kg,入手术室后常规多功能监护仪监测心电图、心率、血压、血氧饱和度等,建立静脉通道,并连接脑电双频指数仪监测BIS。
1.2.2 麻醉诱导 静脉给予咪达唑仑 0.2 mg/kg、芬太尼2~4μg/kg、丙泊酚 2.0~2.5 mg/kg、维库溴铵 0.08~0.12 mg /kg静脉快速诱导行气管内插管,插管后连接麻醉机控制呼吸。诱导期间若出现HR减慢、HR过速、血压升高、血压下降等均给予相应措施进行处理。
1.2.3 麻醉维持 术中微量输注泵持续静脉输注瑞芬太尼 1~2μg/kg/h、维库溴铵 0.03~0.05 mg/kg/h、 丙泊酚 4~12 mg/kg/h,并吸入七氟醚;术中调节丙泊酚、芬太尼及七氟醚的输注速度,维持 BIS 值,使其达到较浅麻醉组BIS 值40~50,较深麻醉组BIS 值51~60。
1.2.4 麻醉结束 手术结束前 30 min逐步减少麻醉用药,术毕前 5 min 停麻醉药。
1.3 监测指标
术毕停药后记录患者自主呼吸恢复时间,呼之睁眼和拔管时间。格拉斯哥评分>9分离开手术室。评估患者麻醉前 1d 及术后 1d MMSE 的评分和 连线试验(TMT )完成时间, MMSE、TMT测定方法参照参考文献[4]。
1.4 统计学处理
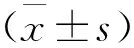
2 结果
2.1 两组手术及苏醒情况比较
两组患者对手术情况均无知晓,在手术时间、出血量、收缩压、舒张压、苏醒及拔管时间等两组比较差异无统计学意义(均P>0.05),见表1。

表1 两组患者手术情况及苏醒情况比较
2.2 两组麻醉前及术后MMSE评分和 TMT 完成时间比较
两组麻醉前1d MSSE、TMT评分比较无统计学差异(均P>0.05);术后1d,两组MSSE评分均下降(t=9.27、4.63,均P<0.05),但较浅麻醉组下降幅度大于较深麻醉组(P<0.05); TMT时间较浅麻醉组较麻醉前1d延长(t=3.08,P<0.05),较深麻醉组无变化(t=0.40,P>0.05),但短于较浅麻醉组(P<0.05)。具体见表2。
3 讨论
宫颈癌手术耗时长、难度高,对患者造成的创伤大,失血失液较多,对术时的麻醉要求高[5]。由于静脉麻醉药具有起效快和对呼吸道无刺激等特点,故常用于诱导麻醉;而吸入麻醉药具有较易控制麻醉深度和术后易恢复等特点,故常用于全麻的维持。静吸复合麻醉是腹腔镜下宫颈癌手术的一种理想麻醉方法[6],同时采用 BIS 监测可以提高宫颈癌手术的麻醉质量,维持稳定的循环,获得良好的镇静镇痛效果,B1S值越低,镇静程度越深[7]。但围手术期维持适度的麻醉深度至关重要,麻醉过深不仅不利于患者恢复,也可能威胁到患者的生命;而麻醉过浅则会影响手术操作,甚至发生患者术中苏醒,造成精神创伤[8]。选择适宜的麻醉深度对患者术后认知功能和苏醒的恢复具有临床实用价值。

表2 两组麻醉前及术后MMSE评分和TMT完成时间比较
本研究对较浅静吸复合麻醉和较深静吸复合麻醉患者术中和苏醒情况进行观察,结果显示两组患者在手术时间、出血量、收缩压、舒张压、苏醒时间、拔管时间及话语时间等方面未见差异。说明BIS值在40~50时能较好维持麻醉深度,未出现低血压情况,苏醒时间、拔管时间及话语时间也未延迟。
术后认知功能障碍是手术麻醉后重要的并发症之一,可能增加术后并发症、延长住院时间并降低患者生活质量[9]。MMSE 和 TMT 是评估认知功能可靠有效的方法且操作简单,更适宜对女性患者认知功能测试[10]。本研究对麻醉前 1d 及术后 1d MMSE 的评分和 TMT 完成时间进行测试,结果显示:术后 1d较深静吸复合麻醉组 MMSE 评分高于较浅静吸复合麻醉组, TMT 完成时间短于较浅静吸复合麻醉组。分析认为BIS 值维持在40~50间,可能原因:一是降低了脑代谢,减轻了机体的应激反应;二是通过减少恶性刺激导致的机体损伤,对大脑起到了间接保护作用,也能促使部分神经细胞增殖,从而降低患者POCD的发生;三是对中枢神经系统炎症反应的抑制较强,使炎症因子的释放减少,降低其伤害性作用,减轻了海马等学习记忆区域的炎性反应,从而对认知功能的影响较小。因此,为降低腹腔镜下宫颈癌根治术患者POCD的发生,可适度选择较深麻醉。
综上所述,与BIS 值维持在50~60相比,腹腔镜下宫颈癌根治术静吸复合麻醉BIS 值维持在40~50可促进恢复术后认知功能。
[1] 时玥, 王洪南, 马虹. 不同麻醉深度对全身麻醉患者关节置换术后早期认知功能的影响[J]. 山西医药杂志, 2013, 57(3): 261-263.
[2] 康茵, 邓龙姣, 赵国栋, 等. Narcotrend监测不同麻醉深度对老年肠癌患者术后早期认知功能障碍的影响[J]. 临床麻醉学杂志, 2013, 29(8): 734-737.
[3] 张辉, 冯胜江, 苏群, 等. 不同麻醉深度对老年患者术后认知功能障碍发生的影响[J]. 中国医药科学, 2014, 4(23): 86-88.
[4] 陈佳, 全承炫, 汤观秀, 等. 麻醉深度对中老年患者术后认知功能及外周血高迁移率族蛋白B1的影响[J]. 临床麻醉学杂志, 2015, 31(3): 238-242.
[5] 文伟名. BIS 监测下全身麻醉在宫颈癌患者手术中应用[J]. 安徽医学, 2013, 34(1): 45-46.
[6] 梁荣丰, 庄上英, 赵子良. 观察和分析不同麻醉方式及麻醉深度对老年患者TURP术后认知功能和血清S100-β蛋白水平的影响[J]. 黑龙江医药, 2015, 28(2): 357-359.
[7] 刘丽娟. 不同麻醉深度对老年患者全身麻醉术后认知功能的影响[J]. 临床医药文献电子杂志, 2015, 2(8): 1470-1471.
[8] 蔡云亮, 李安学, 李文兵, 等. 七氟醚在不同麻醉深度下对老年腹腔镜手术患者术后认知功能的影响[J]. 海南医学, 2015, 26(11): 1604-1606.
[9] 李灵玲, 罗雄英, 陈涛, 等. 不同麻醉深度对老年患者术后认知功能和血清S100-β蛋白水平的影响[J]. 西部医学, 2015, 13(9):1352-1355.
[10] 董楠, 浦勇, 简金金, 等. 不同麻醉深度对老年腹腔镜胃肠手术术后认知功能的影响[J]. 临床与病理杂志, 2015, 35(11): 1932-1936.
[责任编辑:董 琳]
The influence on postoperative cognitive function of patients after using different intravenous anesthesia (IRA) for radical hysterectomy to treat cervical cancer
QIU Canjin, CHEN Yanqin, YANG Shizhong, MA Weibin
Department of anesthesia, Jiaxing hospital of Zhejiang armed police corps
Objective: To explore the influence on postoperative cognitive function of patients after using different intravenous anesthesia (IRA) means for radical hysterectomy to treat cervical cancer. Methods: From January 2014 to January 2014, 110 patients with cervical cancer came to Jiaxing hospital for radical treatment by laparoscopy were selected and randomly divided into two groups (55 cases in each group): the shallow static absorption compound anesthesia group (group A, 50 < BIS<60) and the less deep static absorption compound anesthesia group (group B, 40 < BIS value≤50). Patient recovery after postoperative, mental state scale (MMSE) score of patients before and after operative 1 d, and completion time of connection test (TMT) were recorded and compared. Results: In the two groups, the operation time, blood losing, systolic pressure, diastolic blood pressure, recovery time, extubation time and discourse time had no statistically significant difference (P>0.05). MMSE score of postoperative 1 d in group A was higher than that in group B (P<0.05), and in group B TMT completion time was shorter than that in group A (P<0.05). Conclusions: Compared with the BIS value maintained in 50 ~60, laparoscopic static absorption of cervical cancer radical compound anesthesia BIS value at 40~50 patients can short recovery time of patient, and can promote the recovery of postoperative cognitive function.
Intravenous Anesthesia (IRA); Anesthesia depth; Radical hysterectomy; Postoperative cognitive function
2016-03-14
2016-04-15
10.3969/j.issn.1004-8189. 2016.05

