急诊PTVE-PSE治疗门静脉高压症导致的急性消化道大出血的效果观察
刘晓亮
急诊PTVE-PSE治疗门静脉高压症导致的急性消化道大出血的效果观察
刘晓亮
目的探讨经皮经肝食管胃底曲张静脉栓塞术(PTVE)联合部分性脾动脉栓塞术(PSE)治疗门静脉高压症导致的急性消化道大出血的临床效果。方法回顾性分析门静脉高压症所致急性消化道大出血患者124例,其中行急诊PTVE术59例作为对照组,接受急诊PTVE术后进一步行PSE术的65例患者作为观察组。比较两组患者的术后门静脉压力变化情况、住院天数以及并发症发生情况。术后6、12、18个月定期随访了解两组患者的再出血发生情况以及1年病死率。结果两组患者手术前门静脉压无明显差异(t=0.195,P=0.846),对照组患者术后较术前门静脉压升高(t=-3.195,P=0.002),观察组患者术后较术前门静脉压明显下降(t=5.182,P<0.01)。观察组术后住院天数明显多于对照组,差异有统计学意义(t=2.909,P=0.004);对照组患者术后并发症发生率明显高于观察组,特别是门静脉高压性胃肠道病(对照组13例,观察组4例)以及腹水(观察组23例,对照组6例)的发生例数,差异有统计学意义(χ2=32.887,P<0.01);观察组患者术后6、12、18个月的再出血发生率均明显低于对照组,差异有统计学意义(χ2=5.740,7.986,19.569;均P<0.05);观察组患者随访1年病死率明显低于对照组,差异有统计学意义(χ2=5.673,P=0.017)。结论PTVE术序贯PSE术操作相对简单,术中创伤小,同时还能降低门静脉压力并使其保持在较低水平,降低患者术后再出血率,对门静脉高压导致的急性消化道大出血患者具有良好的治疗效果。
经皮经肝食管胃底曲张静脉栓塞术;部分性脾动脉栓塞术;门静脉高压;急性消化道大出血
食管胃底静脉曲张破裂导致消化道大出血是肝硬化门静脉高压的常见并发症之一,出血急,且出血量大,致死率高[1]。目前内科治疗主要有药物治疗、胃镜下硬化剂注射及橡皮圈套扎等,但止血效果较差,且再出血率高[2]。经皮经肝食管胃底曲张静脉栓塞术(percutaneous transhepatic variceal embolization,PTVE)是目前肝硬化食管胃底静脉曲张所引发的急性消化道出血的有效止血手段,但其不能从根本上缓解门静脉高压,故而远期治疗效果不佳[3]。部分性脾动脉栓塞术(sect1ial splenic embolization,PSE)可从根本上降低门静脉压力,缓解脾功能亢进,但却不能用于急性消化道出血的止血治疗[4]。本研究观察对比联合采用急诊PTVE-PSE治疗和单纯采用PTVE治疗的两组门静脉高压症导致的急性消化道大出血患者术前、术后的相关情况,探讨急诊PTVE-PSE治疗门静脉高压症导致的急性消化道大出血的临床疗效。
资料和方法
一、一般资料
选择2012年8月至2014年3月在中国医科大学生附属第一医院住院治疗的门静脉高压症导致的急性消化道大出血患者124例,其中男性79例,女性45例,年龄31~67岁,平均(41.8±5.7)岁。所选择患者的临床症状及影像学表现均符合门静脉高压诊断标准[5],胃镜及食管钡餐等检查提示患者中度或重度食管胃底静脉曲张,入院时均表现为急性活动性上消化道出血。肝功能Child-Pugh分级[6]:A级21例,B级78例,C级25例。将接受急诊PTVE术后拒绝行PSE术的59例患者作为对照组;而接受急诊PTVE术后进一步行PSE术的65例患者作为观察组。两组患者在年龄、性别及病程等方面的差异无统计学意义(P>0.05),具有可比性。
二、治疗方法
(一)术前常规检查术前行常规肝肾功能、血常规、凝血常规以及心电图等检查。行B型超声、CT或MRI、胃镜或上消化道钡餐等检查。
(二) PTVE术患者取仰卧位,局麻后在数字减影血管造影导向下,采用21G穿刺针,于右腋中线第7~9肋间进针,穿刺针进入门静脉后,将超滑导丝引入门静脉,撤出穿刺针,后沿超滑导丝将7F动脉鞘引入门静脉,置换5F导管鞘,再将5F Cobra导管引入肠系膜上静脉或脾动脉,行门静脉造影并测量门静脉压力。观察胃底食管曲张静脉情况及其血流方向,再行超选择插管于诸条曲张静脉。缓慢注入无水乙醇硬化闭塞血管床,待血流速度减慢后,用弹簧钢圈栓塞曲张静脉主干,复查门静脉造影证实曲张静脉不再显影。术后测量门静脉压力,透视下将动脉鞘退至肝实质时用明胶海绵条或弹簧钢圈封堵肝内穿刺通道。
(三)PSE术观察组患者于PTVE术后,将5F Yashiro导管超选择进入脾动脉中下极动脉,推注抗生素后,透视下缓慢注入明胶海绵颗粒,将栓塞范围控制于60%~70%。测量门静脉压力,拔出动脉内导管,加压包扎穿刺点。
三、观察指标
比较两组患者的术后门静脉压力、住院天数以及并发症发生情况。术后6、12、18个月定期随访两组患者的再出血发生情况以及1年死亡率。
四、统计学方法
应用SPSS 17.0统计软件进行数据分析,计量资料用均数±标准差表示,两组间比较采用t检验, 四格表资料之间的比较采用配对χ2检验,P<0.05为差异有统计学意义。
结 果
一、两组患者手术前后门静脉压变化以及术后住院天数的比较
两组患者手术前门静脉压无明显差异,对照组患者PTVE术后门静脉压升高,观察组患者PTVE+PSE术后门静脉压明显下降。观察组术后住院天数明显多于对照组,差异有统计学意义。见表1。
二、两组患者术后并发症发生情况的比较
对照组患者术后并发症发生率明显高于观察组,差异有统计学意义(χ2=32.887,P<0.01)。特别门静脉高压性胃肠道病以及腹水的发生例数,明显高于观察组。见表2。
三、两组患者术后6、12、18个月再出血情况以及1年病死率的比较
观察组患者术后6、12、18个月的再出血发生率均明显低于对照组,差异有统计学意义;观察组患者随访1年病死例数明显低于对照组,差异有统计学意义。见表3。
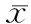
表1 两组患者的手术前后门静脉压变化情况以及术后住院天数的比较(±s)

表2 两组患者术后并发症发生情况的比较(例)
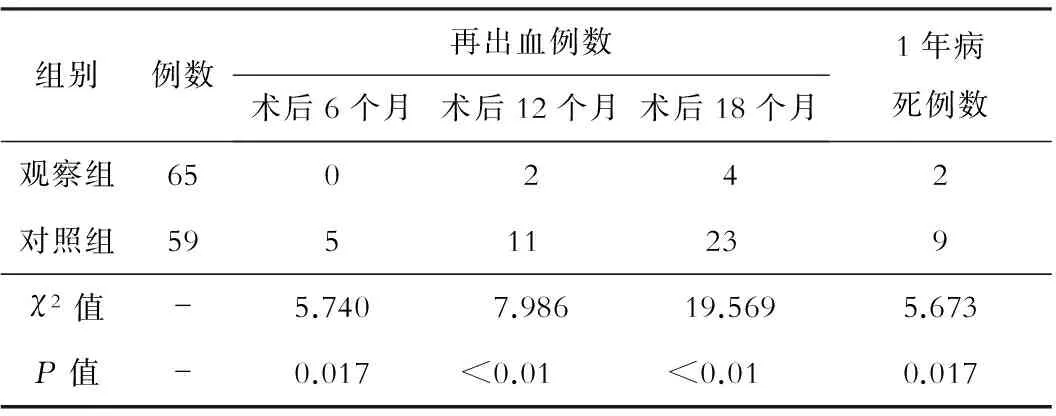
表3 两组患者术后6、12、18个月再出血情况以及1年病死例数的比较(例)
讨 论
食管胃底静脉曲张破裂导致的消化道出血是肝硬化门静脉高压的常见并发症之一,且治疗后的再出血率也高达80%[7]。目前经内镜硬化和套扎治疗是急性食管胃底静脉破裂出血的首选治疗方案[8],但对于急性大出血患者,由于病情危重、镜下视野不清、难以闭塞所有曲张动脉等因素,内镜治疗无法取得良好疗效[9]。
PTVE是在造影导向下经皮穿刺肝内门静脉分支,栓塞曲张静脉从而达到止血效果[10]。近年来,随着介入放射学技术的不断成熟,国内外多项临床研究已证实PTVE在控制门静脉高压所致急性消化道大出血、降低其病死率方面具有明显的优越性[11、12],但是PTVE术会致使门静脉压力不同程度地增高,同时促使其建立新的侧支循环乃至进一步发展为曲张静脉。此外,PTVE会提高患者门静脉高压性胃病的发生率[13]。
正常人门静脉约有20%~30%的血流来自于脾动脉,引起门静脉高压的血流大部分来自脾静脉[14]。PSE一般选择栓塞中下极脾动脉,使脾静脉血流量减少1/3~1/2,从而降低门静脉压力,降低出血风险。此外,部分脾实质坏死可纠正脾功能亢进、减少血细胞尤其是血小板的数量,从而减轻患者的出血倾向[15]。
本研究结果表明,PTVE术后患者的门静脉压升高,而PTVE术序贯PSE术后患者的门静脉压明显下降。同时PTVE术后患者腹水以及门静脉高压性胃肠道病发生率明显高于PTVE序贯PSE术患者,均证实PTVE术会不同程度地升高患者的门静脉压力,适合于食管胃底静脉曲张破裂导致的消化道出血的急性止血,而PTVE术后进一步行PSE术能显著降低患者的门静脉压力,对于食管胃底静脉曲张破裂导致的消化道出血远期治疗效果较好。此外,PTVE序贯PSE术患者,术后6、12、18个月的再出血发生率和随访1年病死率均明显低于单纯行PTVE术患者,说明PTVE术后序贯PSE术能有效降低患者的再出血率及病死率,提高患者的生存率及生活质量。
综上所述, PTVE术序贯PSE术操作相对简单,术中创伤小,同时还能降低门静脉压力,降低患者术后再出血率,对门静脉高压导致的急性消化道大出血患者具有良好的治疗效果。
[1]段旭华,韩新巍,任建庄,等.经皮胃冠状静脉栓塞术序贯脾栓塞治疗肝硬化消化道大出血的疗效观察.中华肝脏病杂志,2015,23:372-375.
[2]Xuhua D, Kai Z, Xinwei H, et al. Comparison of percutaneous transhepatic variceal embolization (PTVE) followed by sect1ial splenic embolization versus PTVE alone for the treatment of acute esophagogastric variceal massive hemorrhage. J Vasc Interv Radiol, 2014, 25: 1858-1865.
[3]Wang J, Tian XG, Li Y, et al. Comparison of modified percutaneous transhepatic variceal embolization and endoscopic cyanoacrylate injection for gastric variceal rebleeding. World J Gastroenterol, 2013, 19:706-714.
[4]惠明,罗庆元,丁永年,等.胃冠状静脉栓塞联合部分脾动脉栓塞术在治疗肝硬化食管胃底静脉曲张疗效观察. 第二十五届全国中西医结合消化系统疾病学术会议论文集,2013,17: 201.
[5]Shu B, Xiang GT, Jin HH, et al. Percutaneous transhepatic variceal embolization combined with endoscopic ligation for the prevention of variceal rebleeding. J Digest Dis, 2013, 14: 388-395.
[6]Tian X, Shi Y, Hu J, et al. Percutaneous transhepatic variceal embolization with cyanoacrylate vs. transjugular intrahepatic portal systematic shunt for esophageal variceal bleeding. Hepatol Int, 2013, 7:636-644.
[7]李发中,关文华,万卷芳,等.经皮肝穿胃冠状静脉栓塞术联合脾动脉部分栓塞术治疗门脉高压消化道大出血的中远期疗效评价.中国医疗前沿,2012,19:29.
[8]Gurajala RK, Martin B, Levitin A, et al. Time to reassess efficacy of empiric embolization in endoscopically confirmed non-variceal acute upper gastrointestinal hemorrhage. J Vasc Interv Radiol, 2015, 26:S102-S103.
[9]Ahn SS, Kim EH, Man DK, et al. Successful hemostasis of intractable rectal variceal bleeding using variceal embolization. World J Gastroenterol, 2015, 21:2558-2562.
[10]方志雄,程丹,方志宏,等.胃冠状静脉栓塞联合脾栓塞治疗肝硬化消化道出血.中南医学科学杂志,2012,40:85-87.
[11]Li JB, Quan H, Xue K, et al. Prevention of liver puncturing tract bleeding occurring after percutaneous transhepatic gastroesphageal varices embolization. J Interv Radiol, 2014, 23:73-75.
[12]Kakati BR, Pedersen MR, Chen SY, et al. Hepatic arterioportal fistula presenting as gastric variceal hemorrhage. J Gastrointest Liver, 2014, 23:211-214.
[13]国向东,刘磊,付高洁,等.胃冠状静脉联合脾动脉栓塞治疗肝硬化上消化道出血效果分析.保健医学研究与实践,2015,12:50-51.
[14]Gürhan A, Fahri G, Erdem A, et al. An unusual case of ectopic variceal bleeding treated with percutaneous intervention. Acta Gastro Ent Belg, 2014, 77:270-271.
[15]Mine T, Yasui D, Murata S, et al. Embolization with N-butyl-2-cyanoacrylate for Gastrointestinal Hemorrhage. Jpn Intervent Radiol, 2014, 29:243-251.
(本文编辑:钱燕)
Effect of percutaneous transhepatic variceal embolization and sect1ial splenic embolization on acute gastrointestinal hematorrhea caused by portal hypertension
LIUXiao-liang.
EmergencyDesect1mentofTheFirstHospitalofChinaMedicalUniversity,Shenyang110001,China
ObjectiveTo investigate the effect of percutaneous transhepatic variceal embolization (PTVE) combined with sect1ial splenic embolization (PSE) on acute gastrointestinal hematorrhea caused by portal hypertension. MethodsOne hundred and twenty-four patients with acute gastrointestinal hematorrhea caused by portal hypertension in our hospital from August 2012 to March 2014 were retrospectively analyzed. Fifty-nine patients merelyt=0.195,P=0.846), but significantly decreased (t=5.182,P<0.01) in treatment group after operation. Comparing with control group, treatment group showed significantly higher postoperative hospital days (t=2.909,P=0.004), and significantly lower postoperative complications, rebleeding rate (6-month, 12-month, 18-month) and 1-year mortality (χ2=32.887,P<0.01,χ2=5.740,7.986,19.569,P<0.05andχ2=5.673,P<0.05), respectively. ConclusionSequential combination therapy of PTVE with PSE brings obvious advantage of easy operation and minimal wound during operation. For patients with acute gastrointestinal hematorrhea caused by portal hypertension, it has not only shown good performance on hemostasis, but also decreased the portal venous pressure and rebleeding rate after operation.
PTVE in control group, while sixty-five patients
PSE after PTVE in treatment group. Portal venous pressure, postoperative complications, rebleeding rate (6-month, 12-month, 18-month) and 1-year mortality were compared between the two groups. ResultsCompared to pre-operation, the portal venous pressure significantly increased in control group (
Percutaneous transhepatic variceal embolization; Partial splenic embolization; Portal hypertension; Acute gastrointestinal hematorrhea
2016-02-24)
110001沈阳中国医科大学附属第一医院急诊科

