肥胖症孕妇饱食后急症剖宫产术前术后处理
杨敏贤, 姜黎黎, 王 辉, 许玉梅
肥胖症孕妇饱食后急症剖宫产术前术后处理
杨敏贤, 姜黎黎, 王 辉, 许玉梅
(河北省承德县医院, 河北 承德县 067400)
【摘 要】目的:研究肥胖症孕妇饱食后急症剖宫产术前与术后处理及意义。方法:2010年1月至2016年1月在胖症孕妇食饱后急症剖宫产的患者中随机选取280例作为研究对象。随机分组法分为观察组(140)例,对照组(140)例。为对照组实施全身麻醉,为观察组实施腰麻下麻醉,两组患者麻醉后均采用无创正压通气进行治疗,对比两组的治疗情况。结果:治疗后观察组血氧分压(PaO2)水平显著降低,且降低程度显著高于对照组,观察组术后血二氧化碳分压(PaCO2)水平显著上升,上升水平显著高于对照组,差异均存在统计学意义(均P<0.05)。观察组心率(HR)、平均动脉压(MAP)与呼吸频率(RR)明显增加,且增加程度显著高于对照组,差异均存在统计学意义(均P<0.05)。观察组术后警觉/镇静评分(OAA/S评分)较术前及对照组均显著降低,且差异均存在统计学意义(均P<0.05)。术后观察组患者发生低血压占比、呼吸困难占比与心动过缓占比显著低于对照组,差异均存在统计学意义(均P<0.05)。结论:对肥胖症孕妇饱食后需进行剖宫产患者实施腰麻下麻醉术式,且术后采用无创正压通气进行治疗,可让患者循环趋于稳定,不良反应发生率大大降低。
【关键词】肥胖症饱食孕妇; 急症剖宫产; 腰麻下麻醉
肥胖是由许多因素共同作用引发的一种代谢性疾病。近几年,国内肥胖群体的逐渐增加已成为临床上面临的一大医学问题。值得注意的是,患肥胖症的孕孕妇人数也呈逐年上升趋势[1]。而此现象也给在饱食后急需剖宫产的肥胖症孕妇的手术麻醉带来了巨大难度,传统的麻醉方式为全身麻醉,然而该麻醉方式易引发各种严重的并发症,情况严重时将危及孕妇生命健康[2]。因此,在剖宫产术前采用合理有效的麻醉方式成为当前临床面临的主要问题之一。而近几年对肥胖症孕妇在饱食后行剖宫产术式在腰麻下进行麻醉的方法在临床上广泛运用。鉴于此,本文笔者对肥胖症孕妇在饱食后行剖宫产术的患者实施腰麻下麻醉方法,旨在探究其临床疗效。现报道如下。
1 资料与方法
1.1 临床资料:2010年1月至2016年1月在肥胖症孕妇饱食后急症剖宫产的患者中随机选取280例作为研究对象。所选患者均符合WHO关于肥胖症病情诊断标准[3]。年龄25~40岁,体重90~125kg,身高150 ~175cm,体重指数(BMI)41.1±1.2,妊娠周数37~42周。以上病例因孕妇过度肥胖且饱食需急症剖宫产手术,由于硬膜外麻醉难度较大,易出现麻醉相关并发症,因此均选用腰麻。均为子宫下段腹部横切口剖宫产术。随机分组法分为观察组140例,年龄在24~39岁,平均年龄为(28.4±4.2)岁。体质量在112~124kg,平均体质量为(132.5±4.8)kg。妊娠周数为37~41周。对照组140例,年龄在25~41岁,平均年龄为(29. 6±3.1)岁。体质量在110~129kg,平均体质量在(124. 5±3.6)kg。妊娠周数为38~42周。两组在年龄、体质量等资料数据方面比较,差异无统计学意义(P>0. 05),存在良好的可比性。
1.2 研究方法:为对照组实施全身麻醉,为观察组实施腰麻下麻醉:患者进入手术室后即建立静脉通道,并注射格林注射液,由鼻孔吸氧3L/min。而后静脉注入0.5mg的阿托品,为避免腰麻发生低血压,使用预负荷的方法,在患者麻醉前10min左右快速输入500mL的晶体液。取患者的左卧位,选取L3~4脊柱间隙的蛛网膜下腔进行穿刺,依据患者自身情况,于麻药中加入10mg的麻黄素,一旦麻醉成功,且脑髓液流出,依据患者身高向头端注射2mL左右的腰麻液。为避免患者出现呕吐现象,术中给予预防性血管收缩剂进行治疗。两组患者麻醉后均采用无创正压通气进行治疗。呼吸机的型号为BiPAP Harmon,依据患者自身情况确定其通气压力,且给氧时间需控制在患者恢复后2h。
1.3 观察指标[4]:①观察两组术前术后PaO2、PaCO2血气变化情况。②观察两组术前术后的心率(HR)、平均动脉压(MAP)等指标变化情况。③观察两组警觉、镇静评分(OAA/S评分,分值为0~5分,得分越高,表示患者的意识越好)情况。④两组术后各情况对比。
1.4 统计学方法:通过SPSS20.0软件分析,计数数据的比较给予χ2检验,计量数据的比较给予t检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组术前术后血气变化对比:治疗后观察组PaO2水平显著降低,且降低程度显著高于对照组,观察组术后PaCO2水平显著上升,上升水平显著高于对照组,差异均存在统计学意义(均P<0.05)。见表1。
表1 两组术前术后血气变化对比

表1 两组术前术后血气变化对比
注:与对照组相比,*P<0.05,与术前相比,#P<0.05
组别 例数 时间 PaO2(mmHg) PaCO2(mmHg)观察组 140 术前 114.52±20.15 37.61±6.25术后 92.57±12.18*# 48.54±4.83*#对照组 140 术前 114.53±21.35 37.57±6.24术后 99.24±18.24# 41.57±5.25#
表2 两组的HR、MAP等指标变化情况对比
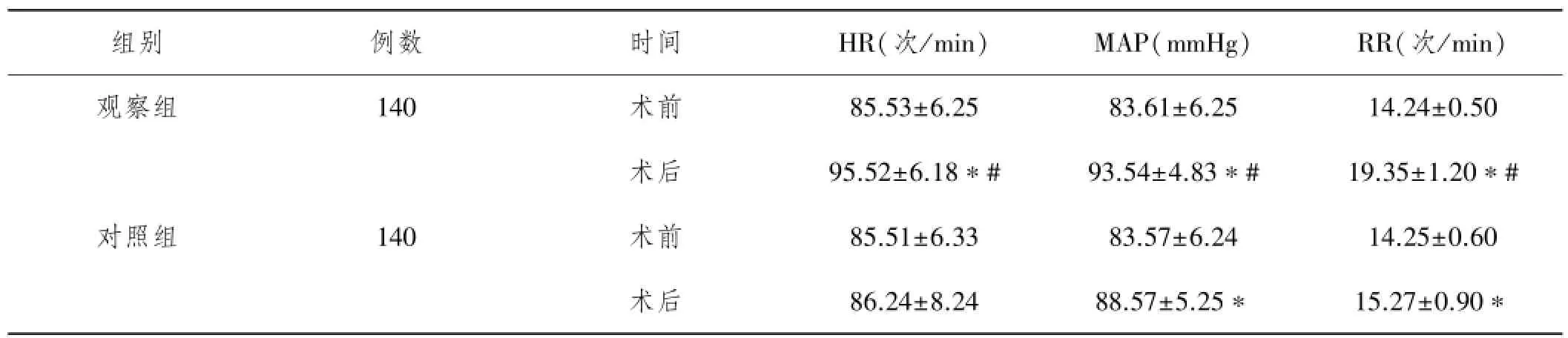
表2 两组的HR、MAP等指标变化情况对比
注:与对照组相比,*P<0.05,与术前相比,#P<0.05
组别 例数 时间 HR(次/min) MAP(mmHg) RR(次/min)观察组 140 术前 85.53±6.25 83.61±6.25 14.24±0.50术后 95.52±6.18*# 93.54±4.83*# 19.35±1.20*#对照组 140 术前 85.51±6.33 83.57±6.24 14.25±0.60术后 86.24±8.24 88.57±5.25* 15.27±0.90*
表3 两组OAA/S评分对比
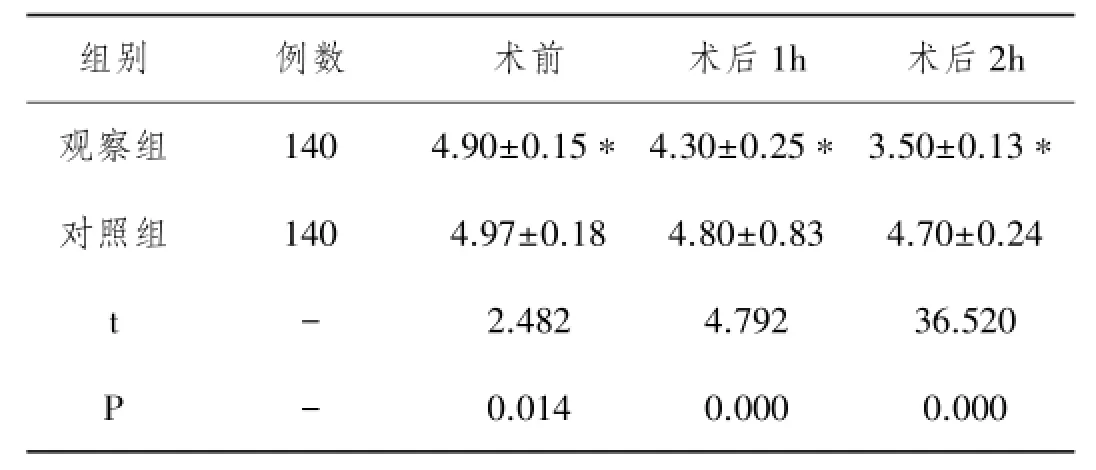
表3 两组OAA/S评分对比
注:与对照组相比,*P<0.05
组别 例数 术前 术后1h 术后2h观察组 140 4.90±0.15*4.30±0.25*3.50±0.13*对照组 140 4.97±0.18 4.80±0.83 4.70±0.24 t- 2.482 4.792 36.520 P -0.014 0.000 0.000
2.2 两组的HR、MAP等指标变化情况对比:观察组HR、MAP与RR明显增加,且增加程度显著高于对照组,差异均存在统计学意义(均P<0.05)。见表2。
2.3 两组OAA/S评分对比:观察组术后OAA/S评分较术前及对照组均显著降低,且差异均存在统计学意义(均P<0.05)。见表3。
2.4 两组患者术后各情况对比:术后观察组患者发生低血压占比、呼吸困难占比与心动过缓占比显著低于对照组。差异均存在统计学意义(均P<0.05)。见表4。

表4 两组患者术后各情况对比n(%)
3 讨 论
当前,随着人们的生活水平日益提高,人们生活方式、工作性质的巨大改变,我国过度肥胖的人数显著增加,且临床上过度肥胖的孕孕妇的人数急剧增长,这就给饱食后急需剖宫产的肥胖患者手术麻醉增加了巨大的难度。据临床实践显示[[7]。此外,也会对取胎儿产生较大困难,情况严重时将危及胎儿健康安全,引发各种并发症。因此,对肥胖症孕妇饱食后行剖宫产的麻醉对孕妇和胎儿具有重大意义。
本文对肥胖症孕妇饱食后急症剖宫产患者采用腰麻下麻醉术式,结果显示,治疗后观察组PaO2水平显著降低,降低程度显著高于对照组,且观察组术后PaCO2水平显著上升,上升水平显著高于对照组,同时,观察组HR、MAP与RR明显增加,且增加程度显著高于对照组。与乔三福[8]等报道一致,提示对饱食后急需剖宫产的肥胖症患者采用腰麻下麻醉术式能显著提高患者血气变化情况。这可能是因为医师在麻醉前后的13min左右注射500mL的晶体液,并调整麻醉平面,避免患者因血压下降而发生呕吐,且依据患者血压情况给予预防性血管收缩剂,从而使麻醉取得满意效果。
同时,观察组术后OAA/S评分较术前及对照组均显著降低,且术7后观察组患者发生低血压占比、呼吸困难占比与心动过缓占比显著低于对照组,这提示采用腰麻下麻醉术式可有效避免使用气管插管的全身麻醉与使用硬膜外麻醉术式的高风险。患者在使用无创正压通气的时候,其氧交换量和肺泡的通气量明显增强。而持续的使用气道正压进行通气,患者肺泡持续膨胀,有效避免了患者小气道闭合与肺泡的萎缩,且有效控制了其肺内分流,从而提高了患者功能残气量。
【参考文献】
[1] 许晓英,周敏,何晓春,等.妊娠前体重指数与妊娠期增重和母婴并发症的关系及其影响因素[J].中华围产医学杂志,2015,18(5):352~358.
[2] 李航,马润玫,胡灵群,等.急症剖宫产时限与妊娠结局[J].中华围产医学杂志,2015,18(5):391~394.
[3] Sullivan EA,Dickinson JE,Vaughan GA,et al.Maternal super-obesity and perinatal outcomes in Australia:a national population-based cohort study[J].BMC Pregnancy Childbirth,2015,15(1):322~325.
[4] Zhang L,Wang XH,Zheng XM,et al.Maternal gestational smoking,diabetes,alcohol drinking,pre-pregnancy obesity and the risk of cryptorchidism:a systematic review and meta -analysis of observational studies[J].PloS one,2015,10 (3):6~7.
[5] 李春明,张为远.孕前体质量指数与妊娠结局关系的评价[J].中华医学杂志,2014,94(1):36~38.
[6] Nafisi S,Darabi ME,Rajabi M,et al.General anesthesia in cesarean sections:a prospective review of 465 cesarean sections performed under general anesthesia[J].Middle East Anaesthesiol,2014,22(4):377~384.
[7] Cody F,Unterscheider J,Daly S,et al.The effect of maternal obesity on sonographic fetal weight estimation and perinatal outcome in pregnancies complicated by fetal growth restriction[J].Clin Ultrasound,2016,44(1):34~39.
[8] 乔三福.过度肥胖症产妇饱食后急症剖宫产麻醉体会[J].中国医师杂志,2014,1(z2):77~78.
【文章编号】1006-6233(2016)07-1166-03
【文献标识码】A 【doi】10.3969/j.issn.1006-6233.2016.07.044

