关节镜下穿残段正中重建后交叉韧带的早期疗效观察
高京平,高志增,汪耀军(.江西省南昌市第三医院,江西 南昌 330009;.南昌大学第一附属医院,江西 南昌 330006)
论著
关节镜下穿残段正中重建后交叉韧带的早期疗效观察
高京平1,高志增2,汪耀军2
(1.江西省南昌市第三医院,江西 南昌 330009;2.南昌大学第一附属医院,江西 南昌 330006)
目的介绍肌腱穿残段正中劈裂缝后交叉韧带(PCL)的镜下重建手术方法,评估术后膝关节功能及本体感觉恢复情况。方法2012年8月-2014年3月,17例符合入选标准的PCL损伤患者采用了穿残段正中劈裂缝的PCL镜下解剖单束式重建手术,术中以悬吊钢板和生物可吸收挤压螺钉为肌腱固定方式。对患者术前及术后12个月的Lysholm及国际膝关节文献委员会(IKDC)的主观评分和KT-1000(关节活动测量仪,PMENT NO 4.563 555,MEDmetric Corporation,San Diego,California,美国)测量值对照来评估膝关节功能恢复情况,对照患者术后12个月的双膝被动重新定位(PRP)值及被动运动察觉阈值(TTDPM)评估膝关节本体感觉。结果所有患者在12个月的随访期内均无严重并发症出现。主观评分结果显示:Lysholm评分从平均(54.41±8.00)分增高到随访12个月后的(90.12±2.69)分(P <0.05);IKDC膝关节功能评分从术前平均(60.29± 3.48)分,增加随访后的(87.00±1.46)分(P <0.05),所有患者均达到受伤前的日常生活水平。客观评分结果显示为:KT-1000术前测量均值(8.71±2.17)mm,随访12个月后测量均值(1.88±0.78)mm,术后12个月的本体感觉测试显示,分别在15°、45°和75°的膝关节PRP均值及45°的TTDPM均值测试与对侧的测试比较,差异均无统计学意义(P >0.05)。结论采用关节镜下经残段正中劈裂缝PCL保残重建术能够有效地恢复膝关节的稳定性及改善膝关节功能。保留PCL残段与滑膜可能有益于本体感觉的恢复及重建肌腱的愈合。
膝关节;后交叉韧带;关节镜;保残
膝关节后交叉韧带(posterior cruciate ligament,PCL)和前交叉韧带(anterior cruciate ligament,ACL)统称为膝十字韧带,将股骨远端髁间窝连接至胫骨近端的髁间隆起,防止膝关节胫股骨关节面的前后移位。膝十字韧带中的PCL起自股骨内侧髁的外侧面,靠近后部,向外后下方走向,止于胫骨关节内部分后下凹槽和外侧半月板的后角。除在限制小腿外展、内收、内旋上起着一定程度的作用外,其主要作用是防止胫骨后移和膝关节的过伸[1]。
尽管与ACL相比,PCL损伤相对较少见,但有报道显示PCL损伤发病率在3.00%~20.00%。随着近年来我国车辆逐年增多致车祸伤数量也随之增高,膝关节PCL损伤发生率也在增高,交通事故致PCL损伤在膝关节PCL损伤病因中约占33.16%[2]。膝关节PCL损伤造成膝关节不稳,进而导致半月板损伤和软骨表面变性,最终发展为严重骨性关节炎等更多的慢性膝关节疾病。以往对单纯PCL损伤的治疗方案存有争议,随着研究的深入,膝关节PCL损伤治疗越来越受到学者的重视,加上患者对术后疗效要求也不断提高,当前首先想到的医治方法就是关节镜下微创重建交叉韧带。膝关节镜下微创重建术后本体感觉的康复已成为运动医学研究的焦点。目前研究表明保残重建膝十字韧带能很好地促进本体感觉恢复及移植肌腱的生物愈合,基于此本科对单纯陈旧性PCL损伤患者采取了一种改良保残重建膝PCL术治疗,即为肌腱穿残段正中劈裂口重建PCL术。对2012年8月-2014年3月实施该手术治疗PCL损伤患者17例进行临床研究分析,在1年的随访中获得良好的近期疗效。现报道如下:
1 资料与方法
1.1 一般资料
本研究是分析本科自2012年8月-2014年3月收治的17例膝关节单纯陈旧性PCL损伤患者的临床资料。其中,男10例,女7例;右侧PCL损伤患者7例,左侧者10例;年龄20~66岁,平均44岁;接触性外伤15例,扭伤1例,不明病因1例;病程3周~2年,平均4.5个月;选择自体肌腱者5例,选择异体肌腱者12例;合并内侧半月板损伤者6例,合并外侧半月板损伤者3例,合并内外侧半月板损伤1者,合并髁间窝狭窄并术中成形者2例。全部有外伤史,车祸伤2例,摔伤7例,压伤2例,其余受伤机制不详。
1.2 评分方法
1.2.1 主观评估①主观国际膝关节文献委员会评分(International Knee Documentation Committee,IKDC),IKDC评分范围为0~100分,膝关节症状越多及膝关节功能越差则其被评分值就越低;②Lysholm评分,最高分100分,最低分0分,并将得分人为分为优(95~100)、良(84~94)、中(65~83)及差(<65)4个级别。
1.2.2 客观评估①对患者术前及术后随访12个月后用关节测量仪(KT-1000)测试评估膝关节稳定性:屈曲膝关节90°,施于30磅力量,测得同一患者双膝松弛度差异,以毫米为单位;②膝关节本体感觉评估(与同一患者对侧膝关节做对照):膝关节位置觉(joint position sense,JPS)评估,被动重新定位(passive re-positioning,PRP)测试,于术后12个月对患者在国产CPM机上进行膝关节位置重建试验。受试者患肢放上CPM机之后根据下肢长度调整机器至屈伸膝关节能同步,为减少皮肤感觉的干扰还需固定膝关节外的其他关节,戴上耳罩和眼罩去除听觉和视觉对本体感觉测试可能的影响。选取3个不同的膝关节复位角度(15°、45°和75°),开始将膝关节定位于0°伸直位,将膝关节逐次被动屈曲至以上3个膝关节复位角度,并各自停留10 s,让被检查者感觉各角度位置。受试者在检测前可以进行复位角度的捕获练习。在熟悉关节位置后,将CPM机的角速度设为0.5°/s,接下来让受试者再进行3个膝关节复位角度的捕获,记录受试者捕获的角度,计算受试者的绝对误差角度即受试者按下按钮的角度与本实验预设目标角度的绝对误差值,绝对误差角度决定了JPS的恢复状况[3]。被动运动察觉阈值(time threshold to detection of passive motion,TTDPM)测量:患者同样在测试时佩戴眼罩及耳机将视听觉隔断,将患者下肢置于CPM机上并固定于屈曲45°,踝关节处于中立位置,并尽量减少皮肤感觉,CPM机以角速度为0.5°/s屈曲或伸直膝关节,选择屈曲膝关节,要求患者集中注意力,当有位置改变或膝关节移位的感觉时立刻停止并记录时间,每个膝关节重复测量3次,测出3个时间,计算出平均时间后再乘以0.5,所得结果即为TTDPM值[4]。
1.3 筛选标准
1.3.1 纳入标准3周以上的单纯PCL陈旧性损伤;膝关节2°以上后向不稳。
1.3.2 排除标准双膝关节韧带损伤;合并有膝关节ACL、内外侧副韧带等多组韧带损伤;OutbridgeⅡ度及以上软骨损伤;患肢疼痛及行走不稳感由神经本身病变及腰椎疾病至压迫神经所造成者;患者另一膝关节有位置觉及运动觉功能衰减或丧失。
1.4 手术治疗
1.4.1 异体肌腱的处理在室温约50 m l生理盐水中加入16 u盐酸庆大霉素与10 mg地塞米松,将2根异体肌腱完全浸泡于上述盐水中20 min,每根肌腱用2号Ethibond线行首尾编织3 cm,拉紧后2根肌腱首尾对齐,在其中点处套入Endobutton钢板,肌腱对折为4股,测量其直径后,40 N张力预牵张5 min,肌腱表面覆盖湿盐水纱布。
1.4.2 自体肌腱的处理移植物的获取和处理:膝关节屈曲90°,以胫骨结节内1.5 cm胫骨平台前缘下方3.0~4.0 cm交界处为中心,做长约3.0 cm纵行切口,在鹅足处分离脂肪显露腱性部,缝匠肌腱膜横开劈开显露半腱肌与股薄肌腱性部分及胫骨止点,分别将肌腱于胫骨止点切断,用取腱器将肌腱取出,取出肌腱并用骨剥去除残留肌肉组织,用2号爱惜邦线将肌腱首尾两端编织缝合3.0 cm,并留长牵引线,将取下的半腱肌腱、股薄肌腱折叠为四股后在其中点处套入Endobutton钢板,测量其直径后,40 N张力预牵张5 min,肌腱表面覆盖湿盐水纱布。
1.4.3 手术操作腰麻成功后取仰卧位,膝关节取屈曲90°,常规做内侧高位偏正中入路,前外侧低位入路,进行膝关节各间室的探查,如术中有髁间窝狭窄或半月板损伤者先进行处理,前外侧入路监视下做后内侧入路。见图1。
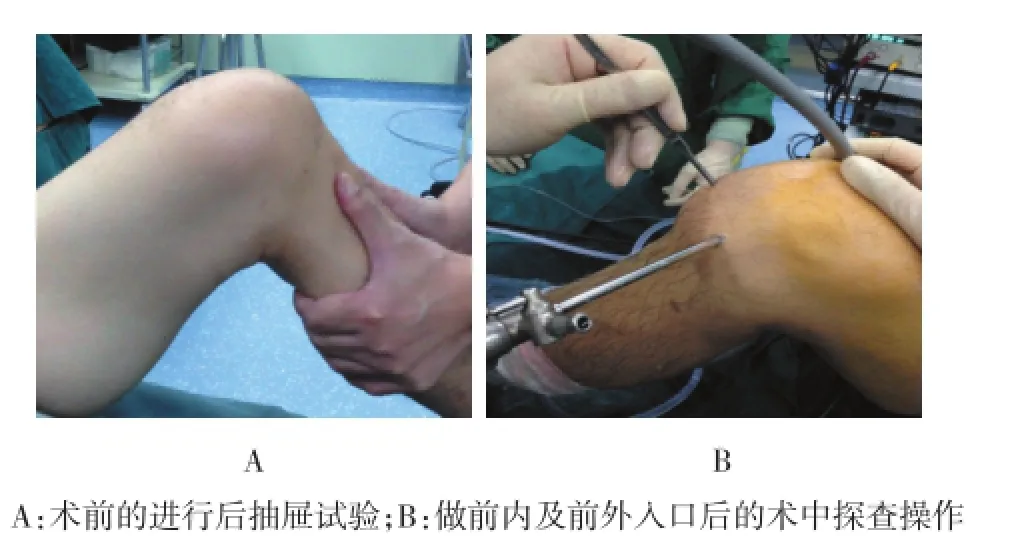
图1 术前膝关节后向不稳的测试及手术入路的建立
1.4.4 胫骨隧道的建立PCL残段滑膜组织及损伤断裂部分不做切除。关节镜进入膝后方间室,显露后内侧间室,用刨刀从后内入口进入,清理PCL胫骨止点后方的脂肪组织。显露PCL止点最下缘。后内入路置镜观察,定位器角度调至60°,从ACL与PCL之间置入并将其至止点区域后下边缘。定位器绕至PCL残段止点,其末端位于PCL与关节囊连接处,隧道内口定位点于后叉胫骨止点后下缘偏内侧,导针与矢状面成10°由胫骨内侧向定位点处钻透胫骨,选择合适直径的胫骨钻头建立胫骨隧道,操作过程避免损伤止点后方血管,再将胫骨隧道内口锐利边缘磨光滑。见图2。
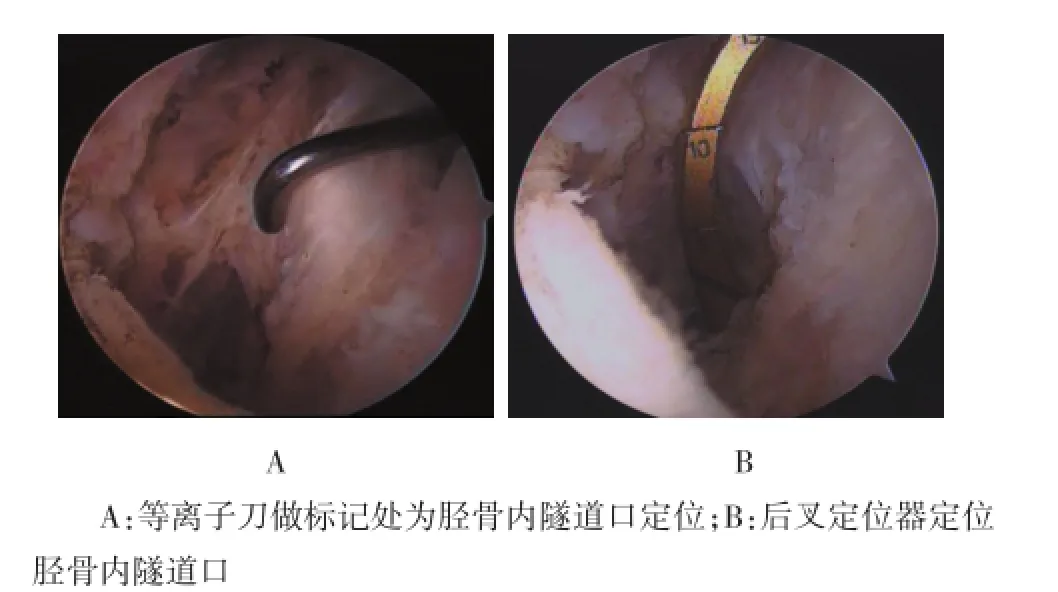
图2 胫骨隧道的建立
1.4.5 股骨隧道的建立于PCL股骨止点中心用等离子刀烧灼做股骨隧道内口标记,在此处用牛眼定位器定位保护下钻入导针,导针钻透股骨的出针处位于外上髁前后位中点附近,沿导针的方向再用4.5 mm的空心钻钻透股骨,量深器测量隧道长度,根据所测深度决定使用带绊钢板长度。再选择合适直径的股骨钻头钻入合适的深度。在镜下用尖刀于瘢痕粘连的PCL中段正中处做长约1.0 cm纵行切口,将肌腱从胫骨外隧道口经关节腔内PCL正中切口牵入股骨隧道,确定钢板横架于股骨隧道外口,一手提紧肌腱,另一手将膝关节做20次屈伸活动预张操作,拉紧移植物,助手前推胫骨上端做前抽屉试验后选择合适的可吸收界面螺钉扭入胫骨隧道外口挤压肌腱,肌腱固定后查抽屉试验阴性,将超出胫骨外隧道骨口的多余肌腱剪除,缝合各切口。见图3和4。
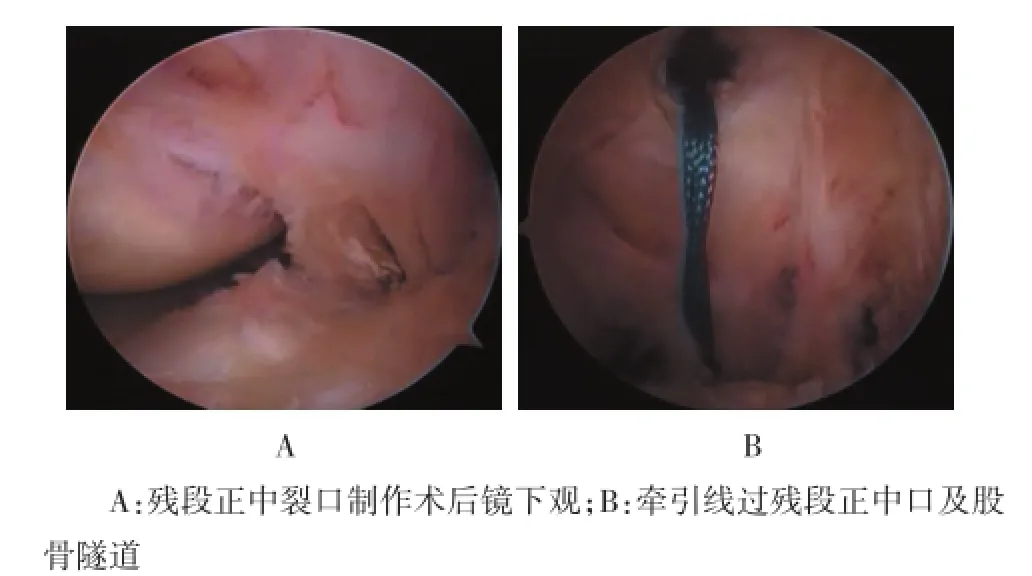
图3 股骨隧道的建立
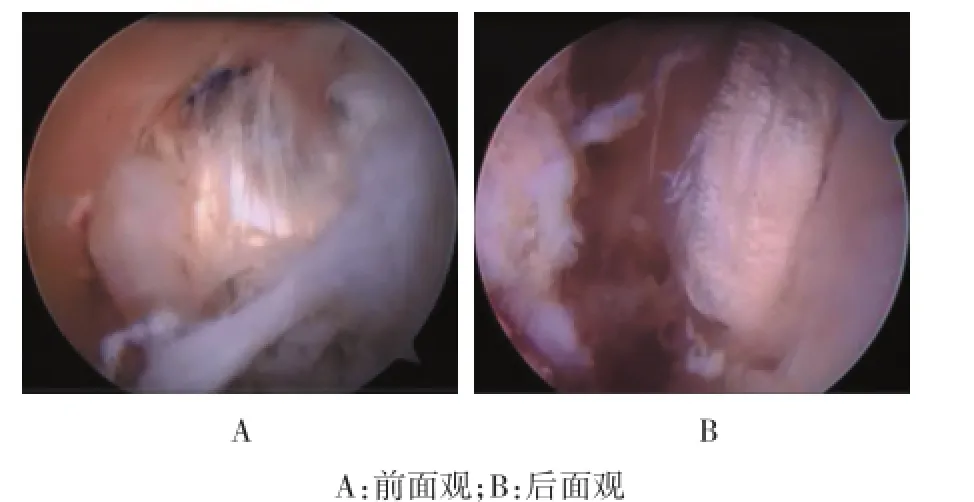
图4 移植肌腱植入后
1.5 术后康复
①术后1~2周:膝关节支具固定于完全伸位,行患下肢部分负重,股四头肌肌力及髌骨内外推锻炼;②术后3~4周:支具制动及负重同术后1~2周。股四头肌肌力的锻炼。关节被动屈伸锻炼,平均每天加15°膝关节被动屈曲,至少要达90°。每日需蹬固架自行车进行本体感觉恢复的锻炼。足跟离地下肢伸直的情况下用双手触摸脚趾行腘绳肌肌牵张锻炼;③术后5~8周:继续同前患膝支具制动、胭绳肌肌牵张训练、负重及股四头肌肌力锻炼;开始做10~45°下蹲运动角度范围;至少要达到90~120°被动膝关节屈曲角度;除蹬固架自行车外增加双腿平衡板训练本体感受器;④术后9~12周:无伸膝受限的情况可以去除支具;半蹲训练同术后5~8周;平衡板训练由双腿改为单腿,并继续蹬固架自行车训练本体感受器;膝关节灵活性项目训练增加侧向踏台阶;本阶段被动屈曲角度要大于120°;⑤术后13周~6个月:继续10~45°角度半蹲训练及单腿平衡板训练本体感觉;该阶段可以向前匀速慢跑行灵活性训练;⑥术后7~12个月:本体感觉训练继续以单腿平衡板训练;灵活性训练则为侧向跑、向前变速跑及后退跑项目。
1.6 统计学方法
采用SPSS 22.0软件进行统计学分析。数据以均数±标准差(±s)表示,手术前后比较分析以及患者双膝的对照比较采用配对t检验,以P<0.05为差异有统计学意义。
2 结果
17例患者随访12个月,其中只有1例患者膝外侧针眼大小瘘管,并不与关节相通,1个月后伤口完全愈合,其余患者膝部手术切口全愈合良好,没有发现明显排斥反应等其他的术后并发症。
2.1 主观评估随访结果
术前的平均 Lysholm膝关节功能评分为(54.41±8.00)分,提高至随访时的(90.12±2.69)分(P<0.05),最高分95,最低分84,达至优1个,16个为良,中及差没有;术前平均膝关节IKDC功能评分(60.29±3.48)分,术后12个月改善至平均(87.00± 1.46)分(P<0.05),术后最高评分为89分,最低分85分,说明没有1例出现明显手术失败。每例患者均恢复至伤前日常生活水平。见表1。
表1 术前与术后Lysholm评分、IKDC评分、KT-1000测量值随访资料对比 (±s)
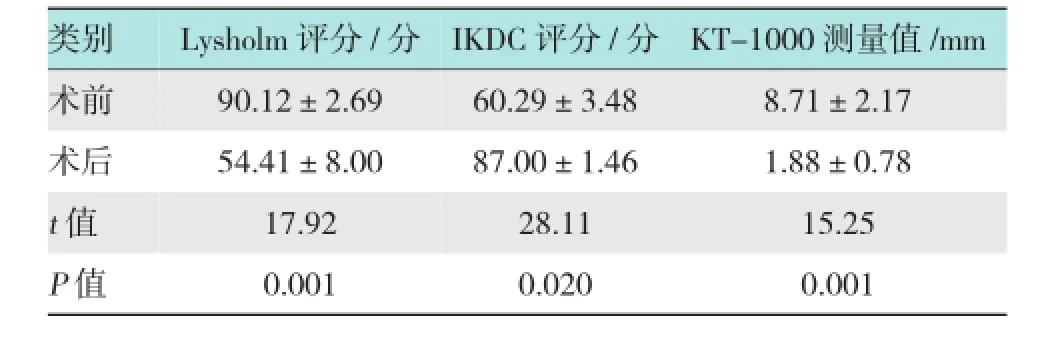
表1 术前与术后Lysholm评分、IKDC评分、KT-1000测量值随访资料对比 (±s)
类别Lysholm评分/分IKDC评分/分KT-1000测量值/mm术前8.71±2.17术后 54.41±8.00 87.00±1.46 1.88±0.7890.12±2.6960.29±3.48t值15.25 P值 0.001 0.020 0.00117.9228.11
2.2 客观评估随访结果
所有患者术前 KT-1000测双膝差值均数(8.71±2.17)mm,随访12个月后再行KT-1000测双膝差值均数(1.88±0.78)mm;15°、45°和75°的JPS测试及TTDPM值测试与对侧比较,差异均无统计学意义(P>0.05)。见表2和3。
表2 术后随访12个月同患者患膝与健膝JPS测量值随访资料对比 (±s)
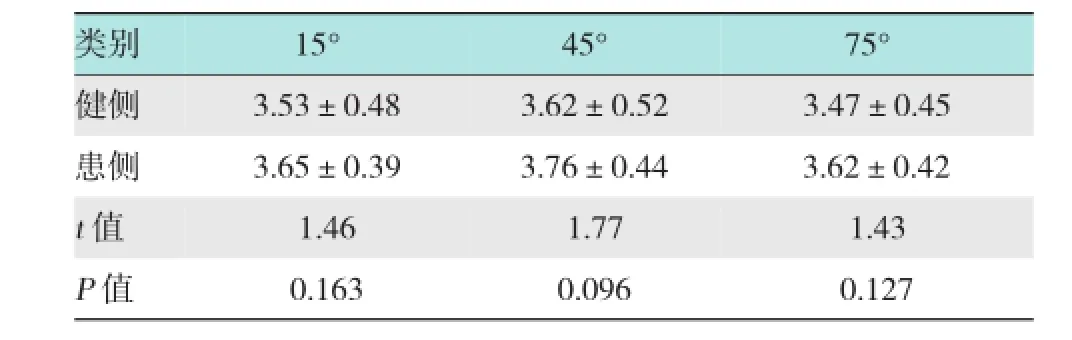
表2 术后随访12个月同患者患膝与健膝JPS测量值随访资料对比 (±s)
类别15°45°75°健侧3.47±0.45患侧 3.65±0.39 3.76±0.44 3.62±0.423.53±0.483.62±0.52t值1.43 P值 0.163 0.096 0.1271.461.77
表3 术后随访12个月同患者患膝与健膝TTDPM值随访资料对比 (±s)
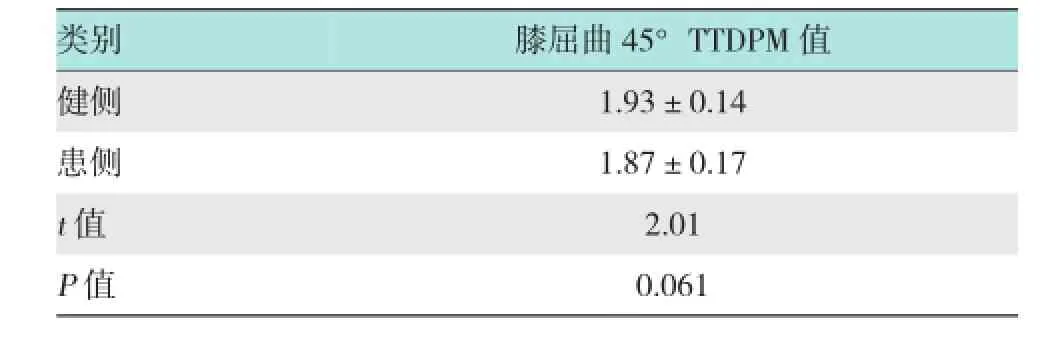
表3 术后随访12个月同患者患膝与健膝TTDPM值随访资料对比 (±s)
类别膝屈曲45°TTDPM值健侧1.93±0.14患侧 1.87±0.17t值2.01 P值 0.061
3 讨论
关于单纯PCL损伤是否手术治疗曾一直存在争议。但现在越来越多的研究表明,那些膝关节不稳在Ⅱ度以上者或运动员对膝关节功能要求比较高者,手术重建治疗效果好于非手术。可以明显改善PCL或合并继发其他韧带松弛出现关节失稳感,减缓半月板退变性撕裂及软骨面变性剥脱等PCL损伤后期并发症,因为有报道半月板及关节软骨退变损伤与膝关节本体感觉存在相关性,半月板的周边三分之一和部分中间带外缘有神经支配,并且半月板的前后角包括3种类型的机械感受器。因此,它们在深感觉和膝关节功能的方面起着积极作用,最终由于关节不稳导致半月板变性损伤和膝关节软骨加速退变损伤明显降低一般活动能力。而现在的手术治疗中又以关节镜下PCL重建术占绝大多数,然而关节镜下PCL重建又有不同的术式,包括有单束与双束重建,保残与非保残重建,经胫骨隧道术和胫骨Inlay技术。重建肌腱来源也是多样的,包括有自体肌腱、异体肌腱、骨腱骨及人工肌腱等。ANGOULES等[3]对照研究了自体肌腱与自体骨腱骨保残重建ACL,表明术后6个月膝关节本体感觉恢复至正常,并且两种移植物无明显差异。保残亦有不同的术式:有报道拉紧残存PCL纤维并重建前外侧束;利用单股腘绳肌腱重建PCL加强残余的韧带;用同种异体跟腱移植物双束保残束加强重建PCL;赵金忠等[5]报告的三明治式PCL重建方法的理念等。ACL与PCL损伤后转归表现有所不同,ACL损伤后会因产生一种反应机制而造成残留纤维的吸收,慢性ACL损伤大部分镜下表现为全部吸收消失,少部分表现为残段与PCL粘连。因PCL的体积及血供大于ACL,所以陈旧性PCL损伤后很少会发生残段被吸收,通常大部分纤维残留,并且与股骨附着部有一定的连接或是两断端瘢痕粘连愈合,存在加以利用的基础。而笔者正是因为PCL损伤后这种转归表现则开展重建肌腱穿残段正中劈裂口单束重建PCL。笔者采取的这一术式有以下优缺点。
3.1 促进移植物组织与骨性组织愈合
PETERSEN等[4]研究表明:腱骨界面分为直接和间接两类,直接接触有矿化的纤维软骨、未矿化纤维软骨及骨组织,间接接触面含肌腱,Sharpey的纤维和骨。WONG等[6]将腱骨愈合分4个阶段,开始骨隧道作为新鲜骨折前段3个阶段与骨愈合相类似,其中包括初始炎症阶段,新骨形成阶段,纤维软骨带样再生,编织骨与纤维软骨成熟阶段。与骨愈合不同则有多功能性干细胞区域的愈合,分化成成纤维细胞、软骨细胞、成骨细胞,这些细胞形成软骨痂,最后使编织骨渗入移植肌腱。PCL重建术后,关节滑液可能沿骨性隧道内口渗入骨性隧道,研究表明关节滑液可抑制移植物腱-骨愈合。损伤后的膝关节内有多系细胞因子,如基质金属蛋白酶-3(matrix metalloproteinase-3,MMP-3)、金属蛋白酶组织抑制剂-1(tissue inhibitor of matrix metalloproteinases-1,TIMP-1)、白细胞介素-6(interleukin-6,IL-6)和肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)水平较正常关节内水平高,这些炎症因子导致关节软骨的破坏[7]。几乎所有的细胞被损坏时,白细胞介素-1β(interleukin-1β,IL-1β)引发骨重建过程中的免疫反应,这一反应在骨基质合成过程中会促使破骨细胞的活化和成骨细胞的抑制。所以ACL损伤关节内滑液促炎细胞因子如白细胞介素-1α (interleukin-1α,IL-1α)及IL-1β的浓度立即升高,并在之后的几个星期内继续升高,因而明显影响腱骨间的愈合。由此可得知保留韧带重建残留组织可以减少骨隧道滑液浸润,可能更有利于移植腱骨愈合,从而减轻骨隧道扩大。
3.2 加速移植物的表面滑膜覆盖及血管化
移植肌腱在体内要成为类似交叉韧带生物学特性的替代韧带要经历以下几个过程的病理生理变化,开始是坏死,再就是血管化、胶原纤维爬行替代、塑形等过程。移植物的存活与移植物血运恢复有密切关系,并且早期血管化是保证远期手术效果的关键。研究表明,PCL的上供血动脉主要来自膝中动脉分支,在PCL表面上的滑膜内分布走行,滑膜内的血管分别从PCL的股胫骨止点侧向韧带中间走行,部分血管穿韧带内部供血,PCL两端的血供丰富于中段的血供。FALCONIERO等[8]还通过研究表明因有更好的视野而在重建PCL时把残断端的肌腱和滑膜切除,使移植物全然浸在关节液内,影响肌腱的再血管化进程,使得重建的肌腱要在术后12个月才接近正常,相反保残重建可以加速重建肌腱再血管化,宿主组织爬行替代也加速肌腱愈合,更符合于生物学重建。李士光等[9]用32只新西兰大白兔取自身跟腱为移植物分别在左右侧膝内做清除残迹及保留残迹重建ACL,术后激光多普勒和SPECT定量检测结果显示保残重建组移植物血流量及再血管化程度高于非保残重建组,检测结果还显示术后表层(滑膜层)是移植物早期再血管化的主要组织,双膝对照显示保残侧膝内重建肌腱的再血管化进程明显优于非保残侧,并发现在12周内的作用较明显。ADACHI等[10]进行二次关节镜探查12例已实施保残ACL重建的患者,镜下示移植肌腱表面滑膜均匀全面生长使肌腱得以良好的覆盖,然而推测因胫骨及股骨附着处残段的滑膜得于保留,使部分原韧带血管未被破坏,血供的保留也就更有利于移植物的再血管化。
3.3 促进患膝本体感觉的恢复
PCL是维持膝关节稳定的主要结构之一,维持膝关节稳定性不但需要韧带和关节囊等静态稳定结构,还需要关节外肌肉等组织的动态稳定结构参与。关节囊等静态稳定结构主要功能是限制胫骨过度后移,也具有部分限制小腿外展、内收、内旋的功能,动态稳定的主要参与构成因素为膝关节的本体感觉。本体感觉主要起着肌肉紧张的控制、运动的精度和关节稳定性的调整作用。膝关节的本体感觉主要是由膝关节关节囊周围的肌肉、肌腱、前后交叉韧带、皮肤和半月板等结构中的机械感受器以及其向脊髓和大脑皮层投射的神经纤维共同构成的反馈系统。其中膝关节本体感觉的主要参与部分为肌肉和韧带,因为大部分的感受器都集中在它们上[1]。由于这种控制机构能够调节肌肉紧张而可以改善关节稳定性,PCL损伤后常伴有关节不稳及本体感觉的改变。与ACL相比,PCL本体感受器的研究较少,有组织学检验发现PCL拥有的神经元和机械感受器占所有韧带的百分之一。胫神经的分支到达PCL并对其进行支配,韧带内还存在包括Ruffini小体、Pacinian小体、Golgi小体以及丰富的神经末梢神经感受器,并且以中间多两端少的特点分布于韧带上。Pacinian小体为快速适应机械感受器,被认为是调解关节运动的感觉,而缓慢适应机械感受器,如Ruffini小体、Golgi小体,被认为是介导关节位置的感觉[11],这些神经感受器在膝关节伸、屈肌静态和动态收缩中起着调节协同作用,对维持膝关节动态稳定亦不可或缺。ADACHI等[10]组织学研究表明膝关节本体感觉功能好坏决定于十字韧带中机械感受器的数量,数量越多则本体感觉就越好。保留残段因两端分布多的特点而大部分神经感受器得以保留,韧带重建术后移植肌腱内的机械感受器更容易长入,重建韧带的神经支配获得使本体感觉得于良好恢复。FISCHER-RASMUSSEN等[12]通过对受试者的PCL及髌下脂肪垫进行电刺激,在膝周围肌肉表面收集记录肌电图,结果证明了肌肉活动可以得到PCL机械感受器的控制。本研究结果显示,17个患者术后12个月患膝关节在15°、45°和75°位CPM机位置测试及TTDPM值测试与健侧比较,差异均无统计学意义,这就说明重建术后患者本体感觉没有明显的遭受破坏。笔者认为,因损伤的PCL的滑膜大部分保存下来,机械感受器的存活时间相对较长,这可能一方面是PCL残段的机械感受器附着在移植物上发挥了作用,另一方面是PCL残端为移植物机械感受器的再生提供了供体,然而使这部分感受器在重建术后继续发挥膝关节的动态稳定的协同作用。
3.4 胫骨内隧道上方的残余组织可以减少“杀手转弯”所造成的移植物磨损
本研究纳入患者的标准有一点是PCL断裂后存在瘢痕粘连,类似韧带的致密瘢痕组织使PCL存在假连续性,但它对膝关节的后向不稳亦起着一定的作用,与重建肌腱一起更增强承受力及膝关节的的稳定性;对重建肌腱相对薄弱问题起着弥补作用。但本术式相对较难,对术者要求高,保残不能很好地暴露手术视野,对股骨与胫骨止点定位较难,再则是肌腱穿残段正中劈裂缝亦比较困难。
综上所述,单纯性PCL断裂后的韧带重建术是有必要的,并且术后膝关节功能及稳定性明显优于保守治疗,有条件的情况下对于十字韧带损伤患者关节镜下保残重建为较合理的治疗方案。但手术中应注意的是尽量不刨除残端表面上的滑膜组织;建立胫骨隧道时避免损伤腘窝处血管及神经。本研究不足之处:未行二次关节镜检查,无法直接观察重建韧带的血管化;病例数量较少,随访时间较短也会造成结果的偏差;本研究缺乏与非保残重建病例的对照,不能充分体现该手术比传统非保残的优越;保残手术视野较非保残手术更不清晰更难把握止点的定位,操作较困难;精准测量本体感觉困难,只能间接及多样的方法评估,包括测量本体感觉的几个次感觉,如站立平衡,JPS和运动知觉。现在国际上也没有一个标准及统一的测量方法能够对本体感觉进行量化,但JPS中的PRP测试及动觉中的TTDPM检测已成为目前比较常用的间接评估膝本体感觉的方法,并且有报道后者相对前者来说更常用及更可靠。因此,本研究应用了上述两种方法,但这些测量方法过于简单和单一,尚不能全面反应膝关节的本体感觉状况。更精确的本体感觉评估方法及更合理的手术治疗方案仍需进一步研究探求;再则是跟传统非保残重建手术方法对照研究为将来的研究方向。
[1] LEE H M, CHENG C K, LIAU J J. Correlation between propriocetion, muscle strength, knee laxity, and dynamic standing balance in patients with chronic anterior cruciate ligament deficiency[J]. Knee, 2009, 16(5): 387-391.
[2] SCHULZ M S, RUSSE K, WEILER A, et al. Epidemiology of posterior cruciate ligament injuries[J]. Arch Orthop Trauma Surg,2003, 123(4): 186-191.
[3] ANGOULES A G, MAVROGENIS A F, DIM ITRIOU R, et al. Knee proprioception following ACL reconstruction, a prospective trial comparing hamstrings with bone-patellar tendon-bone autograft[J]. The Knee, 2011, 18(2): 76-82.
[4] PETERSEN W, LAPRELL H. Insertion of autologous tendon grafts to the bone: a histological and immunohistochemical study of hamstring and patellar tendon grafts[J]. Knee Surg Sports Traumatol Arthrosc, 2000, 8(1): 26-31.
[5] 赵金忠, 皇甫小桥, 何耀华, 等. 三明治式后十字韧带重建的临床疗效[J]. 中国骨科杂志, 2008, 28(11): 881-886.
[6] WONG N W, QIN L, LEE K M, et al. Healing of bone tendon junction in a bone trough: a goat partial patellectomy model[J]. Clin Orthop Relat Res, 2003, 413: 291-302.
[7] HIGUCHI H, SHIRAKURA K, KIMURA M, et al. Changes in biochemical parameters after anterior cruciate ligament injury[J]. Int Orthop, 2006, 30(1): 43-47.
[8] FALCONIERO R P, DISTEFANO V J, COOK T M. Revascularization and ligamentization of autogenous anterior cruciate ligament grafts in humans[J]. Arthroseopy, 1998, 14(2): 197-205.
[9] 李士光, 孙磊. 保留残迹重建前交叉韧带移植物再血管化的实验研究[D]. 泰山医学院, 2010: 1-44.
[10] ADACHI N, OCHI M, UCHIO Y, et al. Anterior cruciate ligament augmentation under arthroscopy: A minimum 2-year follow-up in 40 patients[J]. Arch Orthop Trauma Surg, 2000, 120 (3-4): 128-133.
[11] LEPHART S M, KOCHER M S, FU F H, et al. Proprioception following anterior cruciate ligament reconstruction[J]. J Sports Rehab, 1992, 88(1): 188-196.
[12] FISCHER-RASMUSSEN T, KROGSGAARD M R, JENSEN D B, et al. Muscle reflexes during gait elicited by electrical stimulation of the posterior cruciate ligament in humans[J]. J Orthop Res, 2002, 20(3): 433-438.
(吴静编辑)
Early efficacy of arthroscopic posterior cruciate ligament reconstruction w ith tendon through remnant fiber slit
Jing-ping Gao1, Zhi-zeng Gao2, Yao-jun Wang2
(1.Departmentof Orthopedics,the Third Hospital,Nanchang,Jiangxi 330009,China;2.Departmentof Joint Surgery,the First Affiliated Hospital of Nanchang University,Nanchang,Jinagxi 330006,China)
Ob jectives To introduce arthroscopic posterior cruciate ligament(PCL)reconstruction with the tendon through themiddle gap of remnant fiber and evaluate the recovery of postoperative knee function and the preliminary proprioception.M ethods 17 cases of eligible patients of posterior cruciate ligament ruptureswere performed arthroscopic Single-beam type anatomical reconstruction with the tendon throung the middle gap of remnant fiber from August 2012 to March 2014.The tendon is fixed in operation through suspension of end-button and extrusion of bioabsorbable interference screw.The recovery of Knee function is assessed with comparative analyzing the preoperative and postoperative Lysholm and The International Knee Documentation Comm ittee knee nation form(IKDC)subjective scores and KT-1000(Joint stability measuring apparatus,PMENTNO 4.563 555,MEDmetric Corporation,San Diego,California,America)scores,and the postoperative proprioception of knee is assessed through measureing the time threshold to detection of passivemotion(TTDPM)and the passive re-positioning(PRP)scores.Results Therewas no serious complications for all patients during the postoperative 12 month follow-up.Subjective scores showed: Lysholm scores from an average of(54.41±8.00)scores increased to(90.12±2.69)scores for 12months followed up (P<0.05);IKDC knee scores from preoperative average(60.29±3.48)scores increased to(87.00±1.46)scores after follow-up(P<0.05).All patients reached the pre-injury level of daily life.The results appear as objective scores:preoperative KT-1000 measured mean scores(8.71±2.17)mm,followed up 12 monthsmeasured themean scores(1.88±0.78)mm,proprioception tests follow up 12months showed,the knee PRPmean Angles respectively in 15°,45°,75°and themean TTDPM Angles test at45°Compared with the contralateral showed no significant difference(P>0.05).Conclusion Arthroscopic posterior cruciate ligament reconstruction with tendon throughing remnant fiber can effectively restore the stability of the knee and improve knee function,preserving remnant stubs and synovial of PCLmay be beneficial recovery of proprioception and healing of reconstruction tendon.
knee;posterior cruciate ligament(PCL);arthroscopy;remnant fiber
R686.5
A
10.3969/j.issn.1007-1989.2016.06.016
1007-1989(2016)06-0061-07
2015-10-22
高志增,E-mail:gaozhizeng@126.com

