关节镜下缝线桥技术治疗老年创伤性肩关节脱位合并肩袖损伤的疗效评价
黄成龙,潘界恩,蔡震海,陈刚(浙江省嘉兴市第二医院 骨科,浙江 嘉兴 314000)
论著
关节镜下缝线桥技术治疗老年创伤性肩关节脱位合并肩袖损伤的疗效评价
黄成龙,潘界恩,蔡震海,陈刚
(浙江省嘉兴市第二医院 骨科,浙江 嘉兴 314000)
目的比较关节镜下缝线桥技术肩袖修补与保守方法治疗老年创伤性肩关节脱位合并肩袖损伤的疗效。方法前瞻性研究2010年8月-2013年8月采用关节镜下缝线桥技术肩袖修补或保守方法治疗老年创伤性肩关节脱位合并肩袖损伤患者共63例,根据患者治疗方法将其分为关节镜下缝线桥技术肩袖修补治疗组(手术组)和保守方法治疗组(对照组)。手术组完整随访30例,男16例,女14例;年龄66~83岁,平均74.5岁;参照DEORIO和COFIELD的分级标准,中撕裂27例,大撕裂3例。对照组完整随访30例,男17例,女13例;年龄65~82岁,平均74.2岁;参照DEOR IO和COFIELD的分级标准,中撕裂27例,大撕裂3例。比较两组患者分组时、治疗1年后视觉模拟评分(VAS)、关节活动范围、简明肩关节功能测试(SST)评分、欧洲肩关节协会的Constant肩关节评分,并记录随访期间肩关节脱位复发例数。结果60例患者获得至少1年的完整随访,手术组30例,对照组30例。分组时两组患者VAS评分、肩关节活动范围、SST评分、Constant评分组间差异无统计学意义(P >0.05);随访1年时手术组患者的VAS评分、肩关节活动范围、SST评分和Constant评分均明显优于对照组,差异有统计学意义(P <0.05)。随访期间手术组无肩关节脱位复发,对照组5例发生肩关节脱位复发,差异有统计学意义(P <0.05)。结论采用关节镜下缝线桥技术肩袖修补治疗合并肩袖中、大型撕裂的老年创伤性肩关节脱位患者,可以明显改善患者肩关节功能,降低肩关节脱位复发率,长期随访结果有待进一步研究。
关节镜;肩关节脱位;肩袖损伤;老年
创伤性肩关节脱位常见于年轻患者,随着人口老龄化的加速,人们生活方式的改变及平均寿命的延长,创伤性肩关节脱位在老年患者的发病率不断增加[1]。老年人中无症状的肩袖损伤随着年龄的增加而增加[2],而创伤性肩关节脱位可以进一步加重肩袖损伤,使患者出现肩关节疼痛和功能障碍,严重影响患者的肩关节功能及生活质量。对于老年创伤性肩关节脱位合并肩袖损伤的治疗方案还存在争议,可以选择手术治疗或保守治疗,没有统一的治疗方案[3-4]。肩袖损伤是肩关节功能障碍的最常见原因之一,手术修复可使大部分患者消除疼痛、恢复功能。肩袖损伤手术修复技术逐步由开放手术转向全关节镜下的微创手术。最新的缝线桥技术的出现使肩袖修补从点接触愈合转变为面接触愈合,能够实现足印区的完全覆盖,同时对腱骨愈合区域进行加压,有利于肩袖止点的愈合[5]。本研究采用前瞻性研究的方法,比较关节镜下采用缝线桥技术进行肩袖修补,治疗合并肩袖中、大型撕裂的老年创伤性肩关节脱位患者与保守治疗对肩关节功能及肩关节脱位复发的影响。
1 资料和方法
1.1 纳入及排除标准
1.1.1 纳入标准年龄在65岁以上;经手法复位、悬吊固定制动3周,肩关节功能锻炼2周,肩关节功能较受伤前明显受限;经肩关节磁共振成像(magnetic resonance imaging,MRI)检查确认合并肩袖损伤,参照DEORIO和COFIELD的分级标准[6]为中、大型撕裂。
1.1.2 排除标准合并肩胛盂骨折及盂唇撕脱伤;合并严重的内科疾病,无法耐受手术治疗;癫痫、肌肉神经源性损害所致肩关节功能障碍;全身性及肩关节局部感染。
1.2 一般资料
根据纳入和排除标准,将2010年8月-2013 年8月连续收治的肩关节脱位合并肩袖损伤患者进行筛选,共63例患者入选。根据患者手术意愿分为两组:手术组为应用关节镜下缝线桥技术治疗肩袖损伤,对照组为继续功能锻炼等保守治疗。
手术组31例,完整随访30例,男16例,女14例;年龄66~83岁,平均74.5岁;参照DEORIO和COFIELD的分级标准[6],中撕裂27例,大撕裂3例。对照组32例,完整随访30例,男17例,女13例;年龄65~82岁,平均74.2岁;参照 DEORIO和COFIELD的分级标准[6],中撕裂27例,大撕裂3例。两组患者年龄、性别、体质指数及撕裂程度等比较,差异均无统计学意义(P >0.05)。见表1。本研究经医院伦理委员会批准同意。
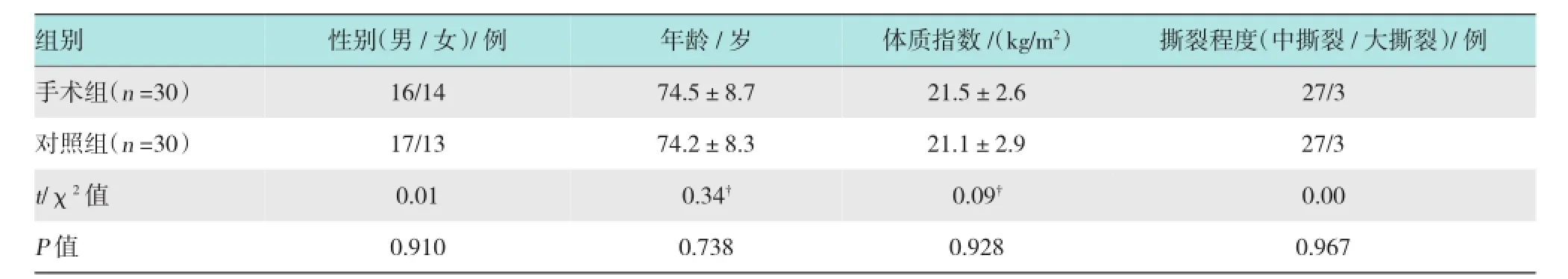
表1 手术组和对照组基本情况比较
1.3 治疗方法
手术组患者采用全身麻醉,健侧卧位,患肩前屈30°、外展70°牵引。自肩关节后方进入关节镜,检查盂肱关节,之后将关节镜置入肩峰下间隙,以刨刀、射频清理肩峰下间隙,观察肩峰下表面有无撞击表现,如存在则同时行肩峰成形术,找到破裂的肩袖,清理肩袖组织,显露肩袖足印区并处理成新鲜骨床,用探钩测量撕裂裸露的足印区前后径大小。根据患者骨质情况,选择直径4.5或5.0 mm内排带线锚钉,在软骨边缘进行内排锚钉植入。使用过线器穿过肩袖,根据骨床大小及肩袖张力确定进针点到肩袖断端边缘距离,一般为10.0~12.0 mm。肩袖上表面打结,将肩袖断端近侧固定于骨床内缘,将已打结各线尾端穿入直径4.5或5.0 mm外排锚钉,拉紧后外排锚钉置入肱骨大结节外缘0.5~1.0 cm处,将肩袖断端压紧于肱骨大结节骨床。缝合锚钉的数量取决于撕裂的大小。术后手术组患者患肩支具固定于内旋30°、外展20°位至术后6周,术后在疼痛缓解的情况下允许患者进行钟摆运动及划圈训练,术后2周允许患者在健手的辅助或康复师的帮助下逐步进行被动肩关节前屈、后伸及内外旋活动,术后3~4周开始主动助力训练,术后6周根据患者的恢复情况,逐步加大上述肩关节活动范围,并逐步过渡到主动活动锻炼。
对照组患者在无痛范围内进行肩关节的被动活动训练和主动助力活动训练,逐步增加肩关节主动活动范围的训练,加强三角肌、冈上肌、肩胛下肌、冈下肌、小圆肌及肱二头肌抗阻训练,提高肩关节的稳定性。
1.4 疗效评价
在分组时和治疗1年后对两组患者进行肩关节疼痛程度、关节活动范围及肩关节功能评定,并记录随访期间两组患者肩关节脱位复发例数,由经过专业训练的医生进行随访记录。
1.4.1 疼痛程度评分采用视觉模拟评分(visual analogue scale,VAS)评定患肩疼痛强度,VAS评分反映患者主观疼痛的程度,最低0分,表示无痛,最高10分,表示剧痛。
1.4.2 肩关节活动范围采用关节量角器测量患肩前屈、外旋角度,并采取专人测量的方法以减少测量误差。
1.4.3 肩关节功能分别采用简明肩关节功能测试(simple shoulder test,SST)[5]和欧洲肩关节协会的Constant肩关节评分系统[6]进行评定。SST是由12个问题组成的患者主观评分问卷,内容包括疼痛和功能活动,每个问题只需回答“是”或“否”,回答“是”的为1分,“否”的为0分,总分12分,分数越高表示肩关节功能越好。Constant评分系统主观和客观成分比例为35/65,其中疼痛15分,日常活动20分,肩关节活动范围40分,力量测试25分。分数>90分以上为优,80~89分为良,70~79分为可,<70分为差。
1.5 统计学方法
使用SPSS 13.0软件进行统计学分析,计量资料采用均数±标准差(±s)表示,对两组患者的性别、撕裂程度、脱位复发情况等计数资料的比较采用χ2检验;对两组患者的年龄、体质指数、VAS评分、肩关节活动范围及肩关节功能评分的比较采用独立样本t检验,检验水准α值取双侧0.05,以P <0.05为差异具有统计学意义。
2 结果
手术组1例患者术后半年时因合并脑梗死,导致患肩同侧肢体偏瘫而被排除,对照组1例患者因心肌梗死死亡而被排除,1例患者失访,共60例患者获得至少1年的完整随访,其中手术组30例,对照组30例。分组时手术组和对照组VAS评分、肩关节前屈、外旋活动范围、SST评分、Constant评分,组间差异无统计学意义(P >0.05);随访1年时手术组患者的VAS评分、肩关节前屈、外旋、SST评分、Constant评分均明显优于对照组,差异有统计学意义(P <0.05)。随访期间手术组无肩关节脱位复发,对照组5例发生肩关节脱位复发,差异有统计学意义(P <0.05)。见表2~4。
表2 分组时手术组和对照组疼痛、活动度及功能评分比较 (±s)
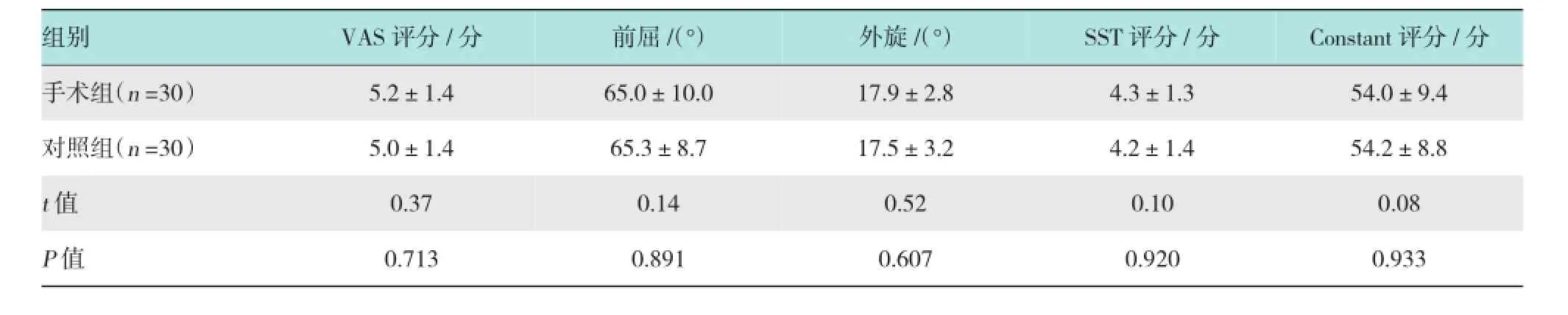
表2 分组时手术组和对照组疼痛、活动度及功能评分比较 (±s)
组别VAS评分/分前屈/(°)外旋/(°)SST评分/分Constant评分/分手术组(n=30)5.2±1.4对照组(n=30) 5.0±1.465.0±10.0 54.0±9.4 65.3±8.7 17.5±3.2 4.2±1.4 54.2±8.817.9±2.84.3±1.3t值0.37 P值 0.7130.08 0.891 0.607 0.920 0.933 0.140.520.10
表3 随访1年时手术组和对照组疼痛、活动度及功能评分比较 (±s)
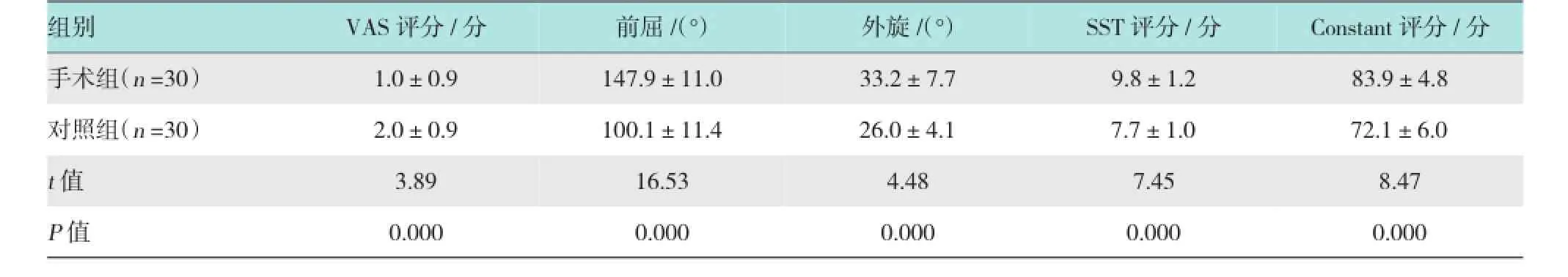
表3 随访1年时手术组和对照组疼痛、活动度及功能评分比较 (±s)
组别VAS评分/分 前屈/(°) 外旋/(°)SST评分/分Constant评分/分手术组(n=30)1.0±0.9对照组(n=30) 2.0±0.9147.9±11.0 83.9±4.8 100.1±11.4 26.0±4.1 7.7±1.0 72.1±6.033.2±7.79.8±1.2t值3.89 P值 0.00016.53 8.47 0.000 0.000 0.000 0.0004.487.45
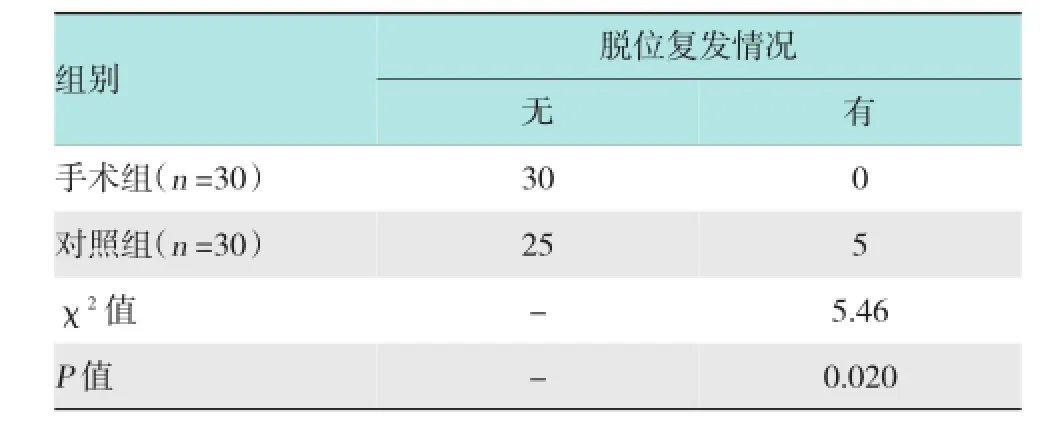
表4 两组患者随访1年内脱位复发情况 例
3 讨论
肩关节是人体活动度最大的关节,其稳定性由静力和动力性稳定结构共同维持,盂肱关节的匹配性、关节囊韧带盂唇复合体提供静力性稳定作用,而肩袖组织参与了凹面-压缩机制的稳定,对肩关节的稳定起重要作用,是主要的动力稳定结构。肩袖损伤会破坏动力稳定结构,可以明显增加肩关节脱位的概率[7]。肩关节脱位合并肩袖损伤的发病率在7% ~32%之间,随着年龄的增加发病率会更高[8],对于合并严重疼痛和关节功能障碍的老年患者几乎可以达到100%[2]。
肩关节脱位治疗的基本原则就是修复破坏的肩关节稳定结构。年轻患者的肩关节脱位主要由关节囊韧带盂唇复合体这一静力性稳定结构破坏引起的,而对于老年患者,肩袖损伤引起的动力稳定结构破坏是引起肩关节脱位的主要原因,也是引起老年患者肩关节疼痛及功能障碍的主要原因。对于老年患者,肩袖损伤可以引起肩关节功能障碍及脱位复发,需进行合理的评估及治疗。对于肩袖力偶平衡,肩关节轻度疼痛感,无脱位复发的患者可考虑保守治疗[8]。本研究中对入选患者悬吊固定制动3周,然后开始2周的肩关节功能锻炼。经过为期5周的保守治疗后两组患者的VAS评分、肩关节前屈、外旋活动范围、SST评分、Constant评分组间差异无统计学意义,两组患者均合并较明显的疼痛、活动受限及肩关节功能障碍。SHIN等[3]认为肩关节脱位后2周的关节制动后仍合并明显疼痛,就需考虑合并肩袖损伤,需行MRI检查,对于合并肩袖损伤的老年肩关节脱位患者,延长固定时间并不能缓解患者疼痛,反而容易引起肩关节粘连。本研究中两组患者的肩关节活动度受限较明显,除了与肩袖损伤相关外,可能与制动时间偏长有关,而为期3周的制动也无法明显缓解患者的肩关节疼痛。
对于保守治疗无效,肩关节疼痛、功能障碍明显,脱位复发的患者可考虑手术治疗。在制定合理的手术方案时必须考虑的是修复动力稳定结构,还是修复静力稳定结构,或是两者都修复,除此之外必须考虑患者的年龄和功能状态。对于老年患者,有研究表明[9]仅仅修补肩袖就能恢复肩关节稳定,提高患者肩关节功能,缓解患者疼痛症状。肩袖修补技术包括传统开放手术和现在主流的关节镜下修复术,关节镜下修复技术包括单排固定、双排固定和缝线桥技术[10]。缝线桥技术能够增加愈合面积,促进腱骨愈合,生物力学试验已证实缝线桥技术比其他修复技术固定强度更大,可以减少锚钉拔出和缝线断裂的概率,降低再撕裂的发生率,并能进行早期的康复锻炼,大大提高了临床成功率[11]。PEVNY等[12]认为3周的制动对于老年肩关节脱位患者容易引起肩关节粘连,主张早期进行肩关节功能锻炼。缝线桥技术的优点能满足患者早期行功能锻炼的要求。本研究应用关节镜下缝线桥技术进行肩袖修补,治疗合并肩袖中、大型撕裂的老年创伤性肩关节脱位患者,取得了良好的临床疗效。与对照组相比,随访1年时手术组患者的VAS评分、肩关节活动度、SST评分和Constant评分均明显优于对照组,且随访期间手术组无肩关节脱位复发。因本研究中排除了小的肩袖损伤、合并肩胛盂骨折及盂唇撕脱伤的老年患者,所以无法评价单纯缝线桥技术肩袖修补对这部分患者是否能得到一样的临床疗效。
综上所述,对于经过短期保守治疗无效的合并肩袖中、大型撕裂的老年创伤性肩关节脱位患者,关节镜下缝线桥技术肩袖修补可以明显缓解患者的疼痛感、增加肩关节活动度、改善肩关节功能,降低肩关节脱位复发率。本研究存在选择偏倚、病例数偏少和随访时间偏短等不足,长期随访结果有待进一步研究。
[1] MAIER M, GEIGER E V, ILIUS C, et al. Midterm results after operatively stabilised shoulder dislocations in elderly patients[J]. Int Orthop, 2009, 33(3): 719-723.
[2] SIMANK H G, DAUER G, SCHNEIDER S, et al. Incidence of rotator cuff tears in shoulder dislocations and results of therapy in older patients[J]. Arch Orthop Trauma Surg, 2006, 126(4): 235-240.
[3] SHIN S J, YUN Y H, KIM D J, et al. Treatment of traumatic anterior shoulder dislocation in patients older than 60 years[J]. Am J Sports Med, 2012, 40(4): 822-827.
[4] KHIAMI F, GEROMETTA A, LORIAUT P. Management of recent first-time anterior shoulder dislocations[J]. Orthop Traumatol Surg Res, 2015, 101(Supp l 1): S51-S57.
[5] MALL N A, LEE AS, CHAHAL J, et al. Transosseous-equivalent rotator cuff repair: a systematic review on the biomechanical importance of tying the medial row[J]. Arthroscopy, 2013, 29(2): 377-386.
[6] DEORIO J K, COFIELD R H. Results of a second attempt at surgical repair of a failed initial rotator-cuff repair[J]. J Bone Joint Surg Am, 1984, 66(4): 563-567.
[7] KELKAR R, WANG V M, FLATOW E L, et al. Glenohumeral mechanics: a study of articular geometry, contact, and kinematic[J]. J Shoulder Elbow Surg, 2001, 10(1): 73-84.
[8] GOMBERA M M, SEKIYA J K. Rotator cuff tear and glenohumeral instability: a systematic review[J]. Clin Orthop Relat Res,2014, 472(8): 2448-2456.
[9] PORCELLINI G, CARANZANO F, CAMPI F, et al. Glenohumeral instability and rotator cuff tear[J]. Sports Med Arthrosc,2011, 19(4): 395-400.
[10] 孟涵, 梁炳寅, 王惠芳, 等. 老年人退行性肩袖损伤的机制和治疗策略[J]. 中华老年医学杂志, 2014, 33(7): 814-816.
[11] PARK M C, TIBONE J E, ELATTRACHE N S, et al. Part II: Biomechanical assessment for a footprint-restoring transosseous-equivalent rotator cuff repair technique compared with a double-row repair technique[J]. J Shoulder Elbow Surg, 2007,16(4): 469-476.
[12] PEVNY T, HUNTER R E, FREEMAN J R. Primary traumatic anterior shoulder dislocation in patients 40 years of age and older[J]. Arthroscopy, 1998, 14(3): 289-294.
(吴静编辑)
Arthroscopic rotator cuff repair using suture bridge technique as treatm ent of traumatic shoulder dislocation combined w ith rotator cuff injury in older patients
Cheng-long Huang,Jie-en Pan,Zhen-hai Cai,Gang Chen
(Department of Orthopedics,the Second Hospital,Jiaxing,Zhejiang 314000,China)
Objective To compare the clinical results of arthroscopic rotator cuff repair using a suture bridge technique and conservative therapy as treatment of traumatic shoulder dislocation combined with rotator cuff injury in older patients.Methods From August 2010 to August 2013 a total of 63 patientswere prospectively enrolled.In the case of documented tears of the rotator cuff in combination with symptoms persisting after conservative therapy,patientswere free to decide between arthroscopic rotator cuff repair using a suture bridge technique and conservative treatment.Patients weremonitored for changes in visual analogue scale(VAS)scores,range ofmotion,the Simple Shoulder Test(SST),the Constant score and recurrences over aminimum follow-up period of 1 year.Results 60 patients(30 in surgical group and 30 in conservative treatment group)were follow-up for at least1 year.There was nosignificant difference between the two groups at baseline.The surgical group resulted in better improvements in preoperative to postoperative VAS scores,range ofmotion,SST scores and the Constant score.There were five recurrences in the conservative treatmentgroup,while no recurrenceswere documented in surgical group.Conclusion In this selected patient group,we believe arthroscopic repair using a suture bridge technique for the treatment of symptomatic rotator cuff tear can improve shoulder function and decrease recurrences in older patients suffered from traumatic shoulder dislocation combined with rotator cuff injury.The long-term outcomes remain to be determined.
arthroscopy;shoulder dislocation;rotator cuff injury;older patient
R684
A
10.3969/j.issn.1007-1989.2016.06.010
1007-1989(2016)06-0035-05
2016-01-19
陈刚,E-mail:adcyy@aliyun.com

