北京海淀地区中老年妇女骨质疏松性骨折情况调查研究
王亮 马远征 张妍 苏天娇 陈立英 杨帆 马伟凤 翟武杰 王天天 孙杨 陈琼
解放军第309医院全军骨科中心骨内科,北京 100091
骨质疏松症(Osteoporosis,OP)是中老年人的常见病及多发病,OP是以骨量低下,骨微结构破坏,导致骨脆性增加,易发生骨折为特征的全身性骨病[1],是当今社会中一个发病率高、涉及人群广、致病危险因素复杂、后果严重的公众健康问题。骨折是一种严重影响人们身体健康和生活质量的常见疾病,它不仅可导致患者出现疼痛和活动能力受限,而且可并发脑梗死、肺部感染、泌尿系感染和压疮等疾病,给患者、家庭和社会带来沉重经济负担[2]。如老年人发生髋部骨折后1年之内,死于各种并发症者达20%,而在存活者中,约50%致残,生活不能自理,生命质量明显下降。绝经后女性由于卵巢功能减退,雌激素水平下降,骨量丢失加速,是骨质疏松的高发人群[3]。本研究调查了121例中老年女性骨质疏松性骨折情况,探讨骨质疏松性骨折的流行与危害,从而为其防治工作提供依据。
1 对象和方法
1.1 研究对象
选取2008年1月至2012年12月在解放军第309医院全军骨科中心出院的中老年女性骨质疏松性骨折患者共计121例,年龄50~98岁,平均年龄71.41±10.35岁。
1.2 纳入标准
年龄≥50岁的女性,因非暴力发生髋部骨折或椎体骨折,即脆性骨折。参照1994年WHO推荐的诊断方法[4],测得的骨密度与同性别峰值骨密度相比,其骨密度下降标准差,如有一个或一个以上部位T值≤-2.5SD为骨质疏松;-2.5SD
1.3 排除标准
除骨质疏松外的骨疾患如甲状旁腺机能亢进、Paget’s骨病、肾性骨病等;原因不明的子宫异常出血等;患有急、慢性肝病(胆红素>34umol/L,转氨酶>100U/L,或碱性磷酸酶>300U/L)。
1.4 研究方法
统一设计调查问卷,采用电话调查的方法进行信息采集。问卷内容主要包括年龄、骨折日期、骨折部位、骨折原因、存活状况、生活情况、出院诊断是否有骨质疏松症、是否做过骨密度检查以及骨质疏松治疗情况等。
1.5 统计学分析
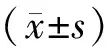
2 研究结果
2.1 骨质疏松性骨折患者一般情况分析
121例骨质疏松性骨折患者,平均年龄71.41±10.35岁,平均住院天数15.69±10.67天,平均住院花费4.05±2.86万元,其中10.74%的患者自费治疗,89.26%的患者采用公费/医保结算。所有致病因素中,跌倒占60.33%,为骨折的第一大诱因,14.88%的患者出院后再次骨折,出院时有高达50.41%的患者未诊断有骨质疏松症,高达38.84%的患者骨折前后均未做过骨密度检查,截止随访结束,有13.22%的患者因骨折所带来的并发症而死亡。结果见表1。
表1121例骨折患者一般情况分析
Table1Analysis of the general condition of 121 patients with fractures

骨质疏松性骨折患者(n=121)年龄(岁)71.41±10.35住院天数(d)15.69±10.67住院费用(万元)4.05±2.86支付方式 自费13(10.74%) 医保/公费108(89.26%)骨折原因 跌倒73(60.33%) 日常活动44(36.36%) 其他4(3.31%)出院后再次骨折18(14.88%)出院诊断有OP60(49.59%)BMD检查情况 骨折前检查9(7.44%) 骨折后检查51(42.15%) 骨折前后均检查14(11.57%) 从未做过47(38.84%)存活状况 健在105(86.78%) 过世16(13.22%)
注:OP(Osteoporosis,骨质疏松症),BMD(Bone Mineral Density,骨密度)。
2.2 脊柱骨折和髋部骨折患者一般情况比较
121例骨质疏松性骨折患者中,脊柱骨折98例,髋部骨折23例,髋部骨折组年龄、住院天数、住院费用均高于脊柱骨折组。髋部骨折组跌倒所致占91.30%,是髋部骨折的主要原因。髋部骨折组有26.09%的患者可以完全自理,有21.74%的患者完全不能自理,脊柱骨折组64%完全可以自理,5.10%完全不能自理,两组差异具有统计学意义。结果见表2。
表2脊柱骨折和髋部骨折一般情况比较
Table2Comparison of the general condition between spinal fractures and hip fractures
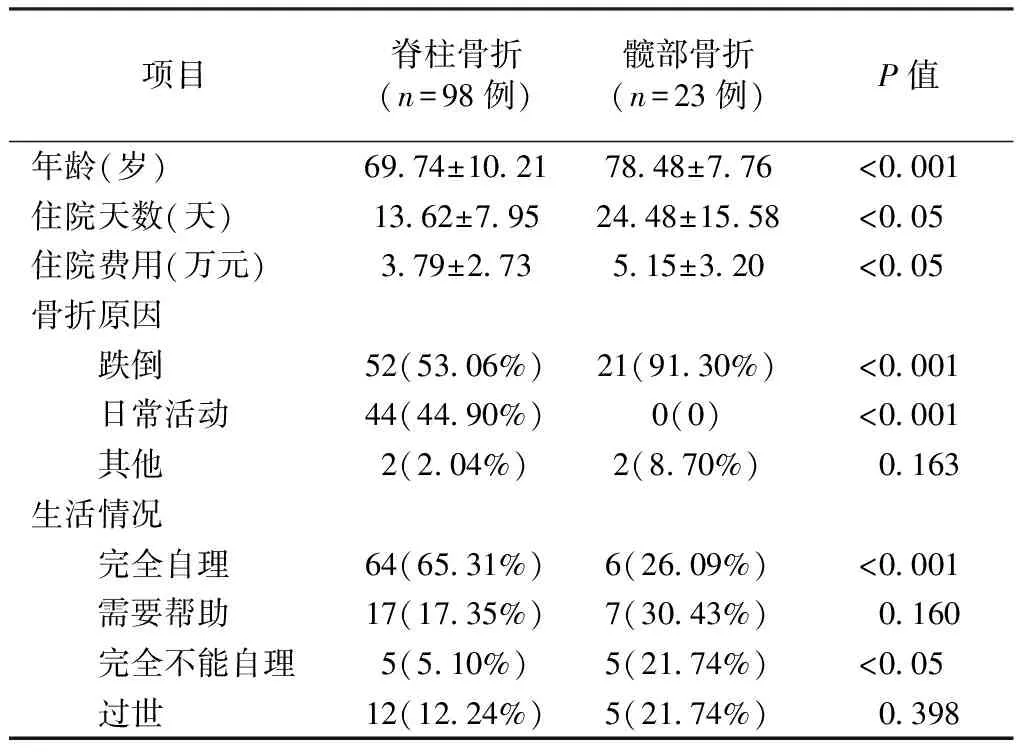
项目脊柱骨折(n=98例)髋部骨折 (n=23例)P值年龄(岁)69.74±10.2178.48±7.76<0.001住院天数(天)13.62±7.9524.48±15.58<0.05住院费用(万元) 3.79±2.735.15±3.20<0.05骨折原因 跌倒 52(53.06%)21(91.30%)<0.001 日常活动44(44.90%)0(0)<0.001 其他2(2.04%)2(8.70%)0.163生活情况 完全自理64(65.31%)6(26.09%)<0.001 需要帮助17(17.35%)7(30.43%)0.160 完全不能自理5(5.10%)5(21.74%)<0.05 过世12(12.24%)5(21.74%)0.398
注:p<0.05具有统计学意义
2.3 两组骨折前后治疗情况
121例骨质疏松性骨折患者住院治疗前,仅有11.57%的患者服用了钙剂和/或维生素D,同时联用双膦酸盐或降钙素的患者仅占3.3%,高达85.13%的患者未服用任何治疗药物。骨折后,36.36%的患者开始服用钙剂和/或维生素D,26.45%的患者联用了双膦酸盐或降钙素,仍有多达37.19%的患者未服用任何治疗药物。结果见图1。
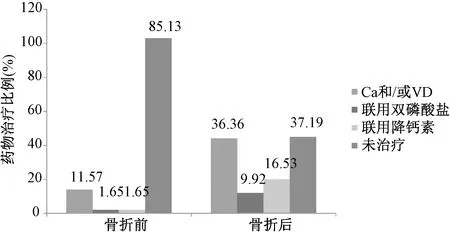
图1 骨折前后患者治疗情况Fig.1 Medical treatment of osteoporosis before and after the fractures
3 讨论
绝经后女性会呈现出一个快速的、大量的骨质流失表现,在绝经当年约会流失全部骨量的10%,随后每年流失约2%~5%[5],由此导致绝经后妇女的骨骼健康状况备受考验。本研究中针对121例中老年女性骨质疏松性骨折患者的调查结果显示,其平均住院天数15.69±10.67d,平均住院花费4.05±2.86万元,14.88%的患者出院后再次骨折,13.22%的患者因骨折所带来的各种并发症而死亡。以上结果体现了骨质疏松性骨折患者住院时间长、住院费用高、危害严重等特点。
骨质疏松性骨折的所有致病因素中,跌倒占60.33%,为骨折的第一大诱因,这与其他相关研究结果一致[6],而在髋部骨折组的患者中,跌倒所致骨折更是高达91.30%。这提示积极预防跌倒是减少骨折发生的有效手段。日常生活中,中老年人预防跌倒的措施有很多,如在居家环境下安装扶手,保障老人行走安全;在卧室床头和卫生间安装触手可及的电源开关,保证家居照明,预防跌倒;桌椅、衣物、孩子玩具等生活用品使用后注意归位,摆放整齐,防止绊倒老人;晚上起夜或者早晨、午睡起床时,应首先缓慢坐起,缓冲几分钟再下地活动,防止出现体位性低血压导致晕厥跌倒;中老年人常常伴有多种慢性疾病,服用药物种类较多,但要尽量避免服用影响精神的药品,以及避免出现低血糖、高血压,防止用药不当引起跌倒。
在121例骨折患者中,脊柱骨折98例,髋部骨折23例,两组的统计结果显示,髋部骨折患者的平均年龄、住院时间、医疗费用和生活完全不能自理的比例显著高于脊柱骨折组,这表明髋部骨折的危害远大于脊柱骨折。骨质疏松患者预防髋部骨折,防止跌倒是首要手段,而预防脊柱骨折,除了防跌倒外,生活中也有许多注意事项,如避免弯腰提重物,日常活动和做家务时避免用力过猛,锻炼身体时量力而行,减少意外发生。生活方式的干预是预防骨折的一大举措,抗骨质疏松药物治疗也是重中之重,但我们的防治形势却并不乐观。根据本研究调查结果显示,北京海淀地区骨质疏松性骨折患者出院时有高达50.41%的患者未诊断有骨质疏松症,高达38.84%的患者骨折前后从未做过骨密度检查,所有患者骨折发生前,高达85.13%的患者未服用任何治疗药物,骨折后,仍有多达37.19%的患者未服用任何治疗药物,而服药治疗的患者中,仅服用钙剂和/或维生素D的患者就占了36.36%,仅26.45%的患者联用了双膦酸盐或降钙素,由此可见,在经济发达地区,骨质疏松及骨折的防治水平都如此堪忧,在全国其他地区的防治形势必定更加严峻。

