Ⅰ、Ⅱ型食管胃连接处腺癌根治性切除术后早期复发的相关因素分析
黄永高,王鹏程,王 嵩, 吴领梅江苏泰州市人民医院胸外科,江苏 泰州 225300
Ⅰ、Ⅱ型食管胃连接处腺癌根治性切除术后早期复发的相关因素分析
黄永高,王鹏程,王嵩, 吴领梅
江苏泰州市人民医院胸外科,江苏泰州225300
[摘要]背景与目的:食管胃连接处腺癌(adenocarcinoma of esophagogastric junction,AEG)术后早期复发和转移的发生率高,预后差,而目前关于AEG术后复发的相关因素的研究很少。该研究通过阐明影响Ⅰ、Ⅱ型AEG术后早期复发的重要临床病理因素,从而可以对具有危险因素的患者提供积极的治疗,可能对改善预后有帮助。方法:该研究回顾性分析从2008年12月—2012年12月期间在江苏泰州市人民医院胸外科行根治性切除(R0切除)的145例Ⅰ、Ⅱ型AEG患者的临床资料,分析早期复发的相关危险因素。结果:R0切除后肿瘤复发的平均时间是25.4个月,1年内复发率为38.6%。单因素分析表明,组织学分级(肿瘤分化程度)、阳性淋巴结的数目、TNM分期和脉管侵犯与早期复发相关(P<0.05)。Logistic多因素回归分析显示,只有组织学分级和脉管侵犯是肿瘤早期复发的独立相关因素(P<0.05)。结论:组织学分级和脉管侵犯是预测Ⅰ、Ⅱ型AEG R0切除后肿瘤早期复发的独立危险因素。
[关键词]食管胃结合部腺癌;肿瘤复发;危险因素
食管胃连接处腺癌(adenocarcinoma of esophagogastric junction,AEG)是指肿瘤位于食管与胃之间的移行区域。由于其独特的流行病学、遗传学特征及预后,AEG被视为一类独特的疾病[1]。与胃和食管其他部位发生的癌相比,更易发生淋巴结转移和血行转移,术后早期复发率也更高,预后差[2]。到目前为止,关于AEG术后预后相关因素的研究较多,而关于AEG术后复发的相关因素的研究很少,大多数AEG患者术后都因为复发而死亡。本研究回顾性分析从2008年12月—2012年12月期间在我院行根治性切除的145例Ⅰ、Ⅱ型AEG患者的临床资料,分析早期复发的相关危险因素。
1 资料和方法
1.1临床资料
选择从2008年12月—2012年12月期间在江苏省泰州市人民医院胸外科行R0切除Ⅰ、Ⅱ型AEG患者,按照以下标准再筛选:①只选择Ⅰ、Ⅱ型AEG患者,且行R0切除。行R1(显微镜下肿瘤残留)或R2(肉眼下肿瘤残留)切除患者排除。②按照UICC第7版肿瘤TNM分期定义,无远处转移者(M0),即排除Ⅳ期患者。③术后病理证实为腺癌。④有完整的随访记录。⑤术后早期因并发症死亡的患者被排除。共145例患者符合标准,73例患者行术后放疗或化疗,术前无患者行放化疗。
1.2方法
128例患者采用胸腹联合切口入路,17例因心肺功能欠佳采用经腹部切口。所有患者均行远端食管、胃食管交界处及近端胃切除,无全胃切除病例。主要淋巴清扫区域包括:贲门区,胃大、小弯侧,胃左动脉至腹腔干,脾动脉、胰腺上缘至脾门,下后纵隔淋巴结等,其中有40%的患者腹腔行D2根治性淋巴结清扫,60%的患者仅行D1淋巴结清扫。统计患者的年龄、性别、阳性淋巴结数量、TNM分期、肿瘤分化程度、脉管是否被侵犯、术后化疗、术后并发症等临床资料(表1)。术后1年以内复发定义为早期复发,术后1年以后复发定义为晚期复发。按照解剖位置分为局部复发、胸腹腔转移复发、血行转移远处复发(如转移到肝、骨骼或大脑等)。术后的无病生存期为从根治性切除到出现症状、有影像学表现或组织学证实肿瘤复发的一段时间。患者术后2年内每3个月随访1次,2年后每6个月随访1次,若患者死亡则结束随访。
1.3统计学处理
统计分析采用SPSS16.0统计软件。采用Logistic单因素分析,得出Ⅰ、Ⅱ型AEG R0切除后早期复发的可能危险因素;之后进行Logistic多因素回归分析,得出早期复发的独立危险因素。P<0.05为差异有统计学意义。
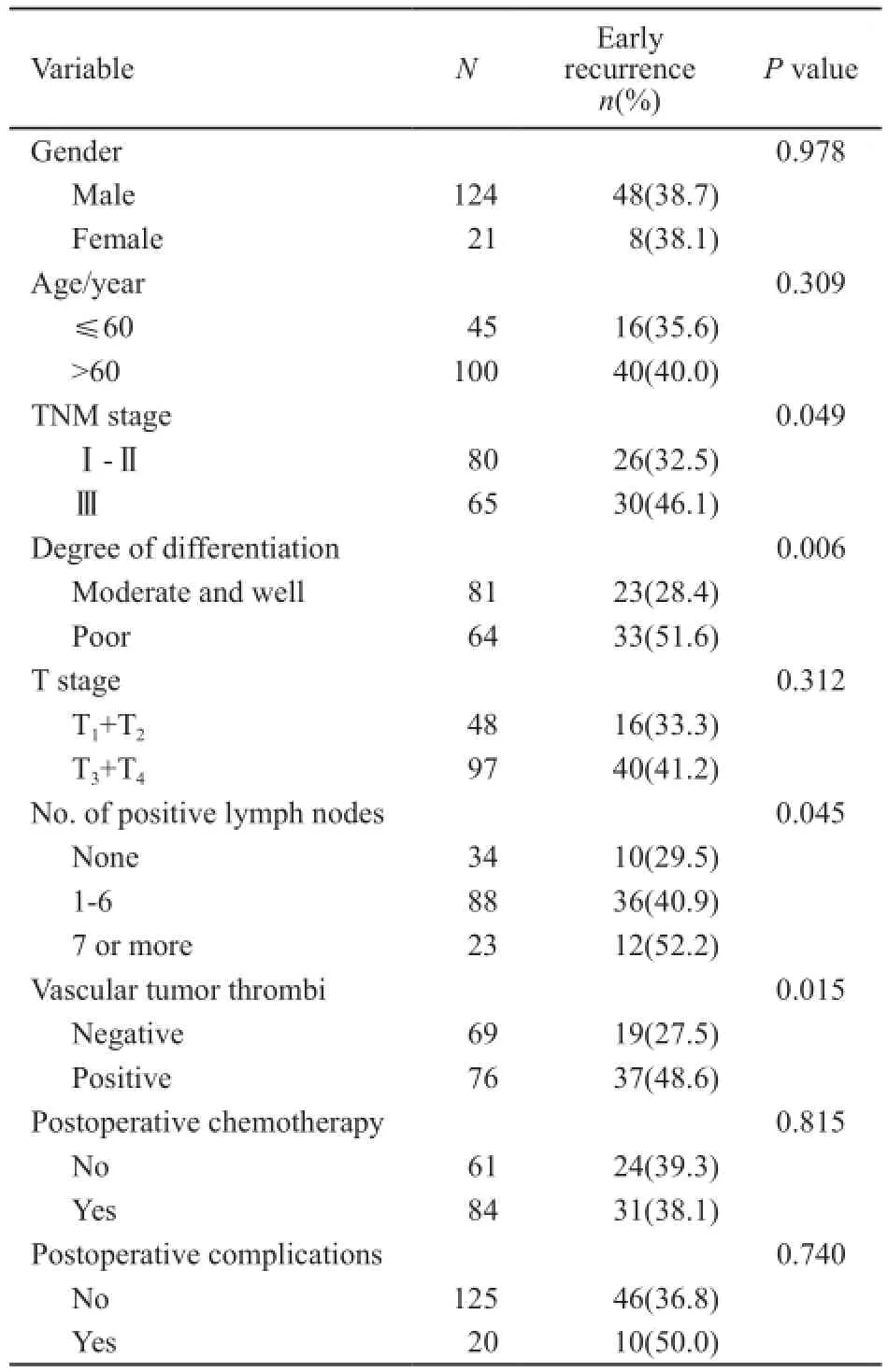
表1 AEG术后早期复发的单因素分析Tab.1 Univariate statistical analysis of early postoperative recurrence in AEG patients
2 结 果
平均随访时间为26(1~96)个月,平均复发时间为25.4个月,1年内复发率为38.2%。复发位置:腹腔转移为45.4%,血行转移为30.3%,局部复发为24.3%。单因素分析表明,组织学分级、阳性淋巴结数量、TNM分期、脉管侵犯是AEG术后早期复发的高危因素(表1)。具体表现为:低分化比高分化更容易出现早期复发;淋巴结阳性数量增加,早期复发的比例也增加;脉管内出现瘤栓患者发生早期复发的比例明显高于脉管内无瘤栓患者;TNM分期越晚,早期复发的概率越大;而性别、年龄、T分期、术后化疗、术后并发症不是早期复发的危险因素。
对可能相关的危险因素进行Logistic多因素回归分析表明,组织学分级和脉管侵犯是术后早期复发的独立风险因素(表2)。
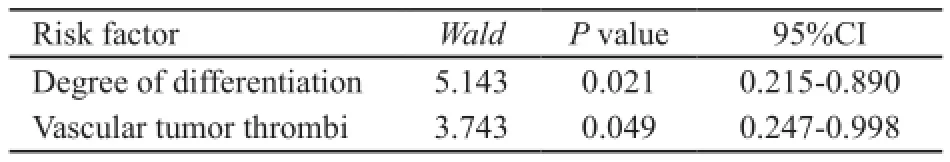
表2 AEG术后早期复发的Logistic多因素回归分析Tab.2 Multivariate logistic regression analysis of early postoperative recurrence in AEG patients
3 讨 论
AEG位于食管与胃的移行区,肿瘤的分类非常复杂,目前尚无统一认识。近年来,许多西方国家和地区的AEG发生率明显升高,我国的发病率也有上升倾向,这使人们开始重视研究AEG。随着研究的不断深入,人们发现AEG同时具有胃癌和食管癌的特点,但其预后又远不如食管癌和胃癌[2-3]。在其归属于食管癌、胃癌还是独立性疾病方面产生争议。现在比较公认的AEG分类方法基于解剖学的Siewert分型[4]。Siewert等[4]将AEG定义为指肿瘤或肿瘤中心(进展期)位于食管胃交界上、下各5cm之内的肿瘤,进一步分为食管远端腺癌(Ⅰ型,肿瘤位于食管胃连接处上1~5cm)、真性贲门癌(Ⅱ型,肿瘤位于食管胃连接处上1cm至下2cm)和贲门下癌(Ⅲ型,肿瘤位于食管胃连接处下2~5cm)。目前Siewert分型方法已得到广泛认可。由于AEG的研究尚处于起步阶段,对于其临床病理特点、生物学行为、分子生物学特点、有效的治疗方法等有待深入细致的研究。
到目前为止,外科手术仍然是治疗AEG的最主要方法,R0切除是目前最有效的治疗方式和最好的预后判断标准,我们把术后1年以内复发定义为早期复发,术后1年后复发定义为晚期复发。按照解剖位置分为局部复发、胸腹腔淋巴结转移复发、远处转移复发(如转移到肝、骨骼、大脑等),然而,术后1年内复发的患者占很高比例,晚期复发比早期复发的患者具有更好的预后及更长的生存期,复发时间是影响患者生存期最为重要的因素之一。目前一致认为,是否行根治性切除术是影响AEG术后早期复发的重要因素[5],然而,其他影响AEG术后早期复发的因素仍存在争议[6]。研究表明,Ⅰ型AEG胸腔淋巴结转移多见,Ⅱ型AEG同时向腹腔、胸腔转移,而Ⅲ型AEG主要是向腹腔转移,Ⅰ、Ⅱ型AEG与Ⅲ型AEG生物学特性及预后具有较大差异[7]。本研究的病例均接受R0切除术,进一步分析影响早期复发的其他危险因素,从而更有利于指导临床工作。
Ⅰ、Ⅱ型AEG R0切除术早期复发受多个因素影响。在众多的影响因素中,性别、年龄、肿瘤分化程度、浸润的深度、阳性淋巴结个数、TNM分期、脉管有无瘤栓、术后是否化疗及术后并发症等都是值得分析的可能相关因素。在此基础上进行多因素分析,进一步证实肿瘤分化程度、脉管有无瘤栓为独立危险因素。
本组研究资料显示,中、高分化的Ⅰ、Ⅱ型AEG患者共81例,其中23例出现早期复发,早期复发率为28.3%(23/81);而低分化Ⅰ、Ⅱ型AEG患者共64例,其中33例出现早期复发,早期复发率为51.6%。单因素分析结果表明,肿瘤的分化程度与AEG术后早期复发相关(P=0.006)。Logistic多因素回归分析结果表明,肿瘤分化程度是Ⅰ、Ⅱ型AEG R0切除术早期复发的独立危险因素。这表明肿瘤分化程度越差,越容易出现早期复发,因为差分化或未分化肿瘤能增加淋巴结转移风险,提示患者术后预后较差[8]。本组有脉管瘤栓的患者共76例,其中37例出现早期复发,早期复发率为48.6%(37/76);无脉管瘤栓的患者69例,19例出现早期复发,早期复发率为27.5%(19/69)。单因素分析表明,脉管瘤栓与AEG术后早期复发相关(P=0.017)。Logistic多因素回归分析结果表明,脉管瘤栓是Ⅰ、Ⅱ型AEG R0切除术早期复发的独立危险因素,表明有脉管瘤栓的患者,更容易出现早期复发,提示术后预后较差,可能是因为脉管瘤栓与肿瘤的淋巴结转移和血行转移具有密切的关系。
在单因素分析中发现,阳性淋巴结数量、TNM分期、肿瘤分化程度、脉管瘤栓是术后早期复发的可能相关因素。但Logistic多因素回归分析中,TNM分期、阳性淋巴结数量并不是AEG R0切除术早期复发的独立危险因素。这可能因为阳性淋巴结数量与肿瘤分化程度和脉管瘤栓密切相关。有学者主张,AEG腹腔行标准D2根治性淋巴结清扫,对延长患者的生存期更有利。清除14枚以上淋巴结可降低术后早期复发率[9]。本组只有40%的患者行D2根治性淋巴结清扫,有50.3%的患者淋巴结清扫数小于15个,其中淋巴结清扫总数小于15个的患者中,阳性淋巴结平均数为2.1个,淋巴结清扫总数大于15个的患者中,阳性淋巴结平均数为4.5个(P<0.01)。该结果表明,统计偏倚可能来源于清扫淋巴结的数量不够,导致部分患者术后分期靠前,如果全部患者均采用腹腔D2根治性淋巴结清扫,则能够清扫更多淋巴结,使患者的淋巴结转移情况更接近真实。另外,本组患者的例数较少,也可能是导致统计偏倚的原因。有学者研究表明,使用淋巴结转移率(淋巴结阳性数/清扫淋巴结总数)能够更准确反映患者的生存预后。淋巴结转移率是AEG术后影响预后、复发的独立危险因素[9]。
AEG的TNM分期一直存在分歧,UICC/AJCC 第7版指南将AEG按第7版食管癌的TNM分期系统进行分期。但其数据多来源于西方国家,且多为食管下段腺癌。因此,这种分期标准究竟是否能反映出AEG独特的临床病理学特征有待深入探讨。
有些学者极力主张,对术后局部复发应积极地进行二次外科手术切除,其根治性切除效果明显优于姑息性切除和保守治疗[10-11]。因此,对于术后复发的患者,根治性切除的机会仍存在,应尽量采取根治性切除术。如果不能行根治性切除术,行姑息性切除术对缓解或减轻症状(例如出血、梗阻)和提高生活质量也有一定帮助。
总之,组织学分级、脉管侵犯是预测Ⅰ、Ⅱ型AEG R0切除术后肿瘤复发的独立因素。
[参考文献]
[1]HERBELLA F A, PATTI M G, TAKASSI G F. Skin metastases from esophageal and esophagogastric junction cancer [J]. J Gastrointest Oncol, 2011, 2(2): 104-105.
[2]YAMADA M, KUSHIMA R, ODA I, et al. Different histological status of gastritis in superficial adenocarcinoma of the esophagogastric junction [J]. Jpn J Clin Oncol, 2014,44(1): 65-71.
[3]LAGARDE S M, REITSMA J B, TEN KATE F J, et al. Predicting individual survival after potentially curative esophagectomy for adenocarcinoma of the esophagus or gastroesophageal junction [J]. Ann Surg, 2008, 248(6):1006-1013.
[4]SZÁNTÓ I, VÖRÖS A, GONDA G, et al. Siewert-Stein classification of adenocarcinoma of the esophagogastric junction [J]. Magy Seb, 2001, 54(3): 144-149.
[5]FEITH M, STEIN H J, SIEWERT J R, et al. Adenocarcinoma of the esophagogastric junction: surgical therapy based on 1 602 consecutive resected patients [J]. Surg Oncol Clin N Am, 2006, 15(4): 751-764.
[6]PARK DO J, YOON C, THOMAS N, et al. Prognostic significance of targetable angiogenic and growth factors in patients undergoing resection for gastric and gastroesophageal junction cancers [J]. Ann Surg Oncol, 2014, 21(4): 1130-1137.
[7]KAKEJI Y, YAMAMOTO M, ITO S, et al. Lymph node metastasis from cancer of the esophagogastric junction, and determination of the appropriate nodal dissection[J]. Surg Today, 2012, 42(4): 351-358.
[8]OMLOO J M, LAGARDE S M, HULSCHER J B, et al. Extended transthoracic resection compared with limited transhiatal resection for adenocarcinoma of the mid/distal esophagus:five-year survival of a randomized clinical trial [J]. Ann Surg, 2007, 246(6): 992-1000.
[9]SUN Z, XU Y, LI DE M, et al. Log odds of positive lymph nodes: a novel prognostic indicator superior to the numberbased and the ratio-based N category for gastric cancer patients with R0 resection[J]. Cancer, 2010, 116(11):2571-2580.
[10]VROUENRAETS B C , VAN LANSCHOT J J. Extent of surgical resection for esophageal and gastroesophageal junction adenocarcinomas [J]. Surg Oncol Clin N Am,2006, 15(4): 781-791
[11]CHALKIADAKIS G E, ZIOGAS D. Progress and limitations of surgery in improving outcomes of esophagogastric junction cancer[J]. Ann Surg Oncol, 2009, 16(7): 2074-2075.
DOI:10.3969/j.issn.1007-3969.2016.05.018
中图分类号:R735.1
文献标志码:A
文章编号:1007-3639(2016)05-0458-04
收稿日期:(2015-01-06修回日期:2015-05-14)
通信作者:黄永高E-mail:tzxxwk@sina.com
Risk factors associated with early recurrence of adenocarcinoma of esophagogastric junction(typeⅠ, Ⅱ) after radical resection
HUANG Yonggao, WANG Pengcheng , WANG Song, WU Lingmei
(Department of Thoracic Surgery, The People's Hospital of Taizhou, Taizhou 225300, Jiangsu Province,China)Correspondence to: HUANG Yonggao E-mail: tzxxwk@sina.com
[Abstract]Background and purpose: Adenocarcinoma of the esophagogastric junction (AEG) has a high incidence of early recurrence and metastasis after operation. The prognosis of AEG is poor. However, few studies have investigated the recurrence of AEG. The purpose of this study was to clarify the important clinical pathological factors affecting the early recurrence of Ⅰ, Ⅱ type of AEG after operation. Thus more active treatment for patients at high risk of recurrence may improve the prognosis. Methods: This study retrospectively reviewed the clinical data from 145 AEG patients who underwent R0 resection during the period from Dec. 2008 to Dec. 2012. Risk factors associated with the early recurrence were analyzed. Results: The mean time to tumor recurrence was 25.4 months after R0 resection,and the 1-year recurrence rate was 38.6%. Univariate analysis showed that the histological grade (degree of tumor differentiation), number of positive lymph nodes, TNM stage and vascular invasion were significantly related with the early recurrence (P<0.05). Logistic multivariate regression analysis showed that only histological grade and vascular invasion were independently related with early tumor recurrence (P<0.05). Conclusion: Histological grade and vascular invasion are independent risk factors for predicting the early tumor recurrence after R0 resection for AEG.
[Key words]Adenocarcinoma of esophagogastric junction; Tumor recurrence; Risk factor

