昆明地区某三甲医院普通外科住院手术患者营养情况调查*
孙大力,徐鹏远,岑云云,陈雄志,林岳瀛,李为明,戚宇星,许青文,李树民,李奕俊,孙岩波,杨 婷
(昆明医科大学第二附属医院胃肠外科二病区/云南省外科临床营养研究中心,昆明 650101)
·调查报告·
昆明地区某三甲医院普通外科住院手术患者营养情况调查*
孙大力,徐鹏远△,岑云云,陈雄志,林岳瀛,李为明,戚宇星,许青文,李树民,李奕俊,孙岩波,杨 婷
(昆明医科大学第二附属医院胃肠外科二病区/云南省外科临床营养研究中心,昆明 650101)
目的 调查普通外科住院手术患者入院时营养风险、不足和住院期间营养支持情况。方法 采用定点连续抽样方法,对2010年1月至2011年11月在该院普通外科住院手术患者应用营养风险筛查2002(NRS2002)进行营养风险筛查,并调查住院期间营养支持情况。结果 在调查期间,有15 563例住院患者,其中13 935例患者进行了营养风险筛查,排除非手术患者4 348例,最终可供分析病例为9 587例。营养不足和营养风险的总发生率分别为7.4%和18.7%。各病种中,胃肠恶性疾病营养不足和营养风险发生率最高,分别为40.0%和53.2%。在普通外科住院手术患者中,营养支持的比例为8.7%,其中肠外营养(PN)为4.8%,PN+肠内营养(EN)为2.9%,EN仅为1.0%;营养素应用不足占85.4%;营养素应用严重不足占4.1%;无营养支持占1.8%。在NRS≥3分的患者中,接受营养支持的患者占38.9%,营养素应用不足的患者占57.9%,营养素应用严重不足和无营养支持的患者占3.2%。结论 胃肠恶性疾病患者营养不足和营养风险发生率最高;营养素应用不足在普通外科住院手术患者中较为普遍;对有营养风险的普外住院手术患者进行营养支持比例较低,需要进一步规范。
营养调查;营养支持;营养不良;胃肠外营养;营养风险筛查2002(NRS2002)
自2004年,中华医学会肠外肠内营养分会发起开展营养风险筛查以来,国内各地医院陆续开展不同专业的营养风险筛查,发表论文数量呈逐年上升趋势,营养风险筛查成为临床营养领域的研究热点之一。之前关于普通外科的营养不良、营养风险发生率,以及营养支持情况的调查对了解营养不良和营养风险发生率,以及营养支持情况有益,验证了营养风险筛查工具营养风险筛查2002(Nutritional Risk Screening 2002,NRS2002)在普通外科应用的可行性[1-3]。但目前营养风险筛查文献中,部分研究存在未定义营养支持和无营养支持的问题。因此,不能确定营养支持是否达到指南推荐标准和营养素应用在时间和量上是否足够。本调查主要针对昆明地区普通外科手术患者,了解其营养风险、不足和营养支持的具体应用情况。
1 资料与方法
1.1 一般资料 采用定点连续抽样方法,对2010年1月至2011年11月在本院5个普通外科的住院手术患者进行调查。入选标准:(1)年龄18~90岁;(2)神志清楚,能够进行有效的语言沟通;(3)住院1 d以上;(4)住院过夜;(5)次日8:00前未行手术;(6)行普通外科手术;(7)知情同意加入本研究。排除标准:(1)住院不足1 d;(2)需急诊手术;(3)不同意参加本研究。所有研究对象均知情同意,研究方案经昆明医科大学第二附属医伦理委员会批准[(2010)伦理第(08)号]。
1.2 方法
1.2.1 营养风险筛查 采用中华医学会肠外肠内营养学分会指南推荐的NRS2002和表格[4],对符合纳入标准的新住院患者,每日6:00~8:00,空腹,脱鞋,着病服测定身高和体质量。身高测定采用校正的标尺(校正至±0.5 cm),体质量测定采用校正过的磅秤(校正至±0.2 kg)。询问并记录入院前1周的饮食情况、最近1~3个月的体质量变化、疾病情况。营养风险评分包括3个部分[5]:(1)营养状态受损评分为0~3分;(2)疾病严重程度评分为0~3分;(3)年龄评分为0~1分。3项相加为总分。总分小于3分为无营养风险,≥3分为有营养风险。
1.2.2 营养不足的定义 参考陈春明推荐的营养不足标准[6],体质量指数(BMI)<18.5 kg/m2,并伴有一般状况差;无法获得可靠BMI者,以Alb<30 g/L为营养不足。
1.2.3 营养支持定义和调查 调查住院患者入院1~14 的营养支持方式及内容,按如下营养支持定义来进行归类:(1)肠外营养(parenteral nutrition,PN)。参考中华医学会肠外肠内营养学分会(ASPEN)和欧洲肠外肠内营养学分会(ESPEN)指南[4,7],肠外营养指从静脉输入包括氨基酸、葡萄糖和脂肪在内的人工营养素,其非蛋白热卡15~30 kcal·kg-1·d-1,且氨基酸0.8~1.6 g·kg-1·d-1者,持续大于或等于5 d。(2)肠内营养(enteral nutrition,EN)。通过鼻胃管、鼻肠管或经皮的胃肠造瘘管道给予营养物质(tube feeding,TF)[7]或经口补充商品化营养剂。能量:15~30 kcal·kg-1·d-1,且蛋白质0.8~1.6 g·kg-1·d-1者,持续大于或等于5 d。(3)营养素应用不足。如符合上述PN或EN的能量及蛋白质入量标准,但应用时间仅为2~4 d者,或不符合(低于或高于)上述PN或EN的能量及蛋白质入量范围,但使用大于或等于2 d者,为营养素应用不足。(4)营养素应用严重不足。单用氨基酸,或单用脂肪乳,或营养仅使用1 d者,列为营养素应用严重不足。(5)无营养支持:没有使用氨基酸及脂肪乳者,属于无营养支持。
1.2.4 质量控制 调查包括问卷和体检部分,问卷部分包括近期体质量下降比例、1周内饮食摄入减少比例等。体检部分包括测量身高、体质量。研究人员均接受过2~3 d培训。所有调查问卷均经核实,采用EpiData数据库将数据双人录入,并对比无误,应用SPSS17.0软件对数据库进行逻辑核查,对不符合逻辑的数据进行再次核对原始病历资料校正,最终锁定数据库。
1.3 统计学处理 采用SPSS17.0统计软件进行数据处理及统计分析,采用Pearson Chi-square检验和Fisher精确法对率进行比较分析,以P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况 所调查的科室住院患者总病例数为15 563例,排除1 628例[其中急诊手术878例,年龄小于18岁或大于90岁450例,非普通外科疾病287例 (其中泌尿科56例,心胸外科145例,骨科18例,妇科12例,神经外科7例,其他外科有49例),住院不过夜3例,拒绝参与本研究10例],13 935例进行了营养风险筛查,4 348例因未行手术被排除,可供分析病例数为9 587例(图1)。在9 587例患者中,男4 140例,女5 447例,年龄18~90岁,平均 (52.04±14.5)岁;有256例(2.7%)无法得到BMI资料,其中18例患者肝肾功能基本正常,但Alb<30 g/L。以年龄分层,18~60岁6 722例(70.1%),61~70岁1 814例(18.9%),71~80岁910例(9.5%),81~90岁141例(1.5%)。调查疾病包括如下,胃肠良性疾病(139例):胃十二指肠溃疡、胃息肉、胃肠瘘、胃肠道狭窄、结直肠息肉、肛瘘和痔;胃肠恶性疾病(395例):胃癌、十二指肠癌、小肠癌、结肠癌、直肠癌、肠道淋巴瘤;肝胆胰良性疾病(7 631例):肝血管瘤、肝囊肿、肝包虫病、胆管结石、胆瘘、胆囊炎、胆囊结石、胆囊息肉、胆囊腺肌症、胆管囊肿、胰腺腺瘤、胰腺囊肿、胰管结石、胰瘘;肝胆胰恶性疾病(315例):肝癌、肝脏转移癌、胆管癌、胆囊癌、壶腹癌、胰腺癌;疝与腹壁外科疾病(636例): 腹股沟疝、切口疝、白线疝、脐疝、腹壁脂肪瘤、腹壁纤维瘤、腹壁脓肿;甲状腺、血管与乳腺疾病(285例):甲状腺腺瘤、甲状腺囊肿、甲状腺癌、甲状舌骨囊肿、甲状腺功能亢进、结节性甲状腺肿、弥漫性甲状腺肿、颈部肿瘤、乳腺癌、乳腺腺瘤、大隐静脉曲张、动脉瘤;其他腹部疾病(186例):脾功能亢进、肠系膜淋巴瘤、腹腔恶性间皮瘤、腹腔脓肿、肛周脓肿、慢性阑尾炎。
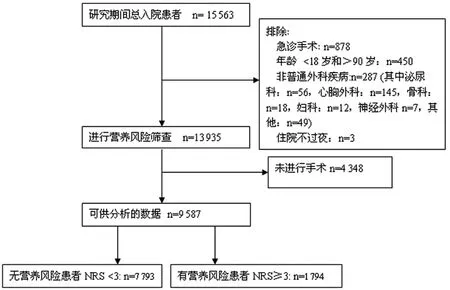
图1 研究对象流程图
2.2 营养不足与营养风险发生情况 营养不足和营养风险的总发生率分别为7.4%和18.7%。各病种中,胃肠恶性疾病和肝胆胰恶性疾病营养不足发生率较高,分别为40.0%和15.2%,甲状腺、血管与乳腺疾病,疝与腹壁外科疾病营养不足发生率较低,分别为3.5%和3.9%;胃肠恶性疾病、胃肠良性疾病和肝胆胰恶性疾病营养风险发生率较高,分别为53.2%、22.3%和21.3%,甲状腺、血管与乳腺疾病,疝与腹壁外科疾病营养不良发生率较低,分别为11.2%和11.6%(表1)。
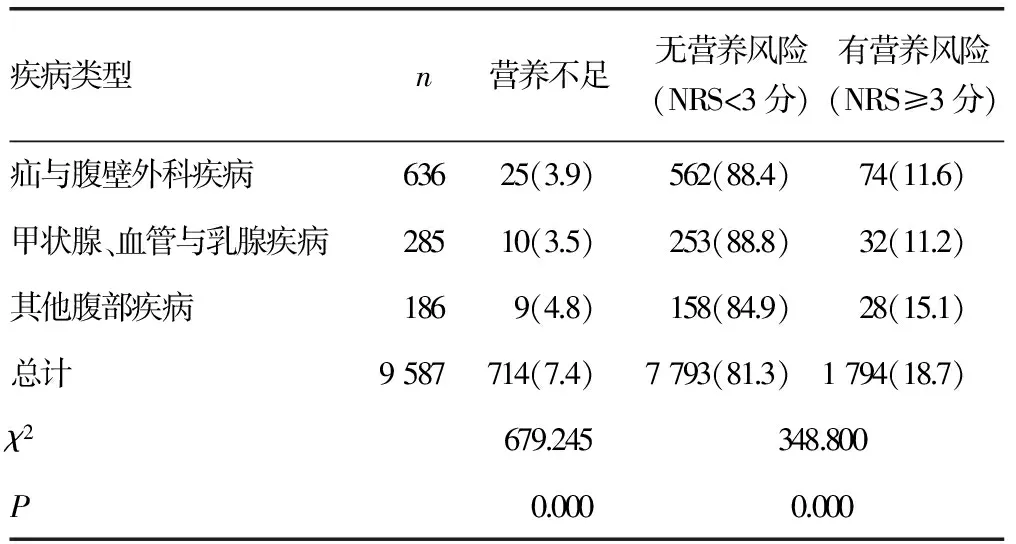
续表1 普通外科营养不足与营养风险情况[n=9 587,n(%)]
2.3 营养支持应用情况 在普通外科住院患者中,营养支持的比例为8.7%(其中PN为4.8%,EN仅为1.0%,PN+EN为2.9%);营养素应用不足占85.4%;营养素应用严重不足占4.1%;无营养支持占1.8%。营养支持在胃肠恶性疾病、胃肠良性疾病和肝胆胰恶性疾病中应用较多,比例为分别为28.6%、12.9%和9.2%,而在甲状腺、血管与乳腺疾病最低,均为0.7%;营养素应用不足在肝胆胰良性疾病和疝与腹壁外科疾病中应用较多,比例为89.9%和88.4%,而在胃肠良性疾病中最低为36.1%;营养素应用严重不足在甲状腺、血管与乳腺疾病和胃肠良性疾病中应用较多,分别为44.6%和36.1%,而在肝胆胰良性疾病中最低,为1.3%;无营养支持在胃肠良性疾病中应用较多,比例为25.2%,而在肝胆胰良性疾病和甲状腺、血管与乳腺疾病中最低,均为0.7%(表2)。在NRS≥3分的患者中,接受营养支持的患者占38.9%,营养素应用不足的患者占57.9%,营养素应用严重不足和无营养支持的患者占3.2%(表3)。
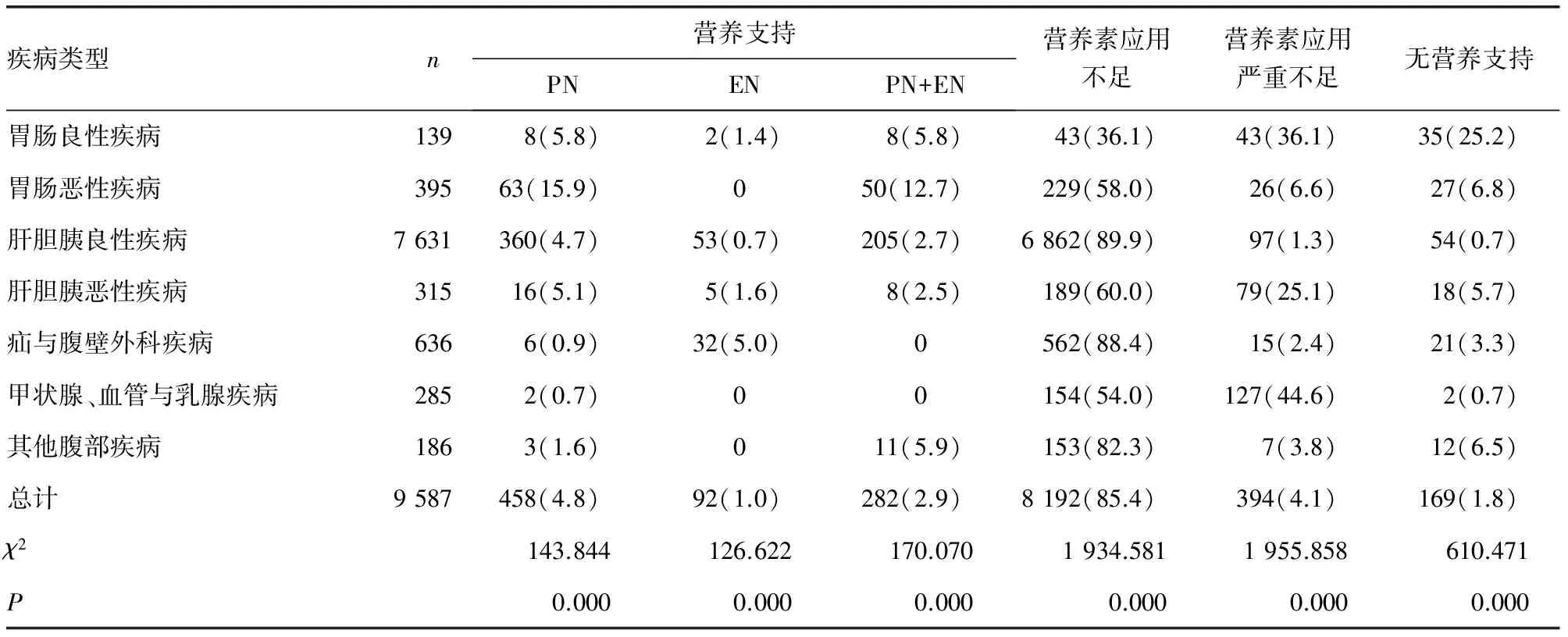
表2 普通外科营养支持应用情况[n=9 587,n(%)]

表3 有营养风险患者营养支持应用情况[n=1 794,n(%)]
3 讨 论
NRS2002是欧洲肠外肠内营养学学会和中华医学会肠外肠内营养学分会指南推荐给使用的营养风险筛查工具,是迄今为止唯一具有循证基础的营养风险筛查工具[5]。自2004年,NRS2002引入中国,采用该工具进行营养风险筛查在各个地区、医院和专科相继展开[8]。因普通外科多涉及消化系统疾病,与营养关系密切,自然成为营养风险筛查调查研究的热点之一。
在本研究中,所调查的医院普外科营养不足发生率为7.4%,营养风险发生率为18.7%。与贾震易等[1]所报道的普通外科的结果类似,但明显低于余雪梅等[2]报道的四川某医院的结果(营养不足发生率为15.5%,营养风险发生率为30.4%)。原因考虑主要与两家医院的疾病构成不同,尽管在其文章中未详细描述亚专科所包含疾病,但其描述了亚专科病例组成,肝胆胰外科病例数/胃肠外科病例数约为1/1,而作者所调查医院的肝胆胰疾病病例数/胃肠疾病病例数约为15/1。另外,样本量和纳入标准不同也是其中原因。
调查发现,在普通外科,胃肠恶性疾病的营养不足和营养风险发生率最高,分别为40.0%和53.2%,这与胃肠恶性疾病导致全身代谢变化和影响消化吸收过程有关;但与张明等[9]报道的胃肠道恶性疾病有很大不同(营养不足和营养风险发生率分别为10.0%和61.7%),这与医院所接纳的胃肠恶性疾病的严重程度和胃肠恶性疾病比例不同有关。对于疝与腹壁外科疾病和甲状腺、血管与乳腺疾病营养不足和营养风险发生率类似,且均较低,与以上疾病多不影响患者进食,其中的营养风险患者大多与其伴发疾病有关;与贾震易等[1]所报道的结果类似。
目前,NRS2002是评估住院患者是否需要制定营养支持计划的相对合理的工具。中华医学会肠外肠内营养学分会的指南中也推荐:有营养风险(NRS≥3分)的患者可能从营养支持中获益,无营养风险(NRS<3分)的患者从营养支持中获益的机会比较少[4]。
营养支持是指经口、肠道或肠外途径为患者提供较全面的营养素。足够的量和时间营养支持可改善临床结局,较短时间营养支持,可改善生化指标,但若以改善临床结局为衡量有效性标准,则需要更长的营养支持时间[10]。
本研究发现,对于普外科手术患者,有8.7%普通外科手术患者接受了规范的营养支持,有85.4%普外科手术患者营养素应用存在不足;对于有营养风险患者,有38.9%的患者接受了营养支持,有57.9%的患者营养素应用存在不足。营养素应用不足包括如下情况:(1)达到指南推荐的PN或EN的能量及蛋白质入量标准,但应用时间仅为2~4 d者;(2)低于或高于指南推荐的PN或EN的能量及蛋白质入量范围,但使用大于或等于2 d者。作者不能确定营养素应用不足的普遍性是否存在于其他研究者所在医院,因为之前的研究鲜有详细定义营养支持、营养素应用不足、营养素应用严重不足和无营养支持[1-3,8]。更多的研究者将达不到能量及蛋白质入量标准的情况认为是“无营养支持”,这是不准确的;即使达到了能量及蛋白质入量标准,但是使用时间过短(1~4 d),显然也不能达到营养支持的目标,因此不能认为是规范的营养支持。
“当肠道有功能,并安全使用时,应用它”已成为实施临床营养的经典准则[11]。对于有营养风险患者,肠内营养是首选营养支持方式[12]。据2001年的资料,在美国接受肠内营养与肠外营养的人数比例大约为10∶1,欧洲的比例大约为2.5∶1.0,而中国的比例与他们相反(大约为1:20),表明肠内营养在中国的应用亟待发展[13]。本研究调查也发现,在营养支持中, PN是主要营养支持方式,其次是PN和EN联合应用,EN用量相对较少,PN/EN 约为2/1,这与其他调查所得结果类似[1-3,8]。
综上所述,昆明地区某三甲医院普通外科手术患者营养不足和营养风险发生率为7.4%和18.7%。对于有营养风险患者,有38.9%的患者接受了营养支持,有57.9%的患者接受了营养素的不规范应用。营养支持方式以PN为主。尽管所涉医院已开展以普及“肠外肠内营养临床诊疗指南”为目标的培训班,但仍然需要继续普及该领域知识。本研究是针对专科的调查,对了解某医院某专科的营养不足、营养风险和营养支持情况有利,但要看到不同地区专科疾病组成不同,结果迥异,因此,作者认为针对某种疾病的详细营养不足、风险和营养支持情况调查对临床医生合理进行营养支持更有参考价值。
致谢 中华医学会肠外肠内营养学分会营养不良、风险、结局和成本效果比多中心数据库(NUSCO)的第一阶段研究方案为本研究方案提供参考。
[1]贾震易,杨俊,夏阳,等.上海地区普通外科住院患者营养风险筛查和营养支持应用调查[J].中华临床营养杂志,2011,19(5):288-294.
[2]余雪梅,曾凯宏,刘力,等.普通外科住院病人营养风险筛查和营养支持应用状况[J].肠外与肠内营养,2011,l8(4):238-240.
[3]庞冬,郑凡凡,周玉洁,等.普通外科患者术前营养不足,营养风险及营养支持状况分析[J].中华临床营养杂志,2010,18(1):1-4.
[4]中华医学会.肠外肠内营养学分册[M].北京:人民卫生出版社,2008:54-75.
[5]Kondrup JE,Rasmussen HH,Hamberg OL,et al.Nutritional risk screening (NRS 2002):a new method based on an analysis of controlled clinical trials[J].Clinical Nutrition,2003,22(3):321-336.
[6]陈春明,国际生命科学学会中国办事处中国肥胖问题工作组联合数据汇总分析协作组.中国成人体质指数分类的推荐意见简介[J].中华预防医学杂志,2001,35(5):349-350.
[7]Lochs H,Allison SP,Meier R,et al.Introductory to the ESPEN guidelines on enteral nutrition:terminology,definitions and general topics[J].Clin Nutr,2006,25(2):180-186.
[8]蒋朱明,陈伟,朱赛楠,等.我国东、中、西部大城市三甲医院营养不良(不足)、营养风险发生率及营养支持应用状况调查[J].中国临床营养杂志,2008,16(6):335-337.
[9]张明,王杨,宋桂花,等.潍坊某三甲医院早,中期(Ⅰ,Ⅱ,Ⅲ期)胃肠道癌患者的营养风险,营养不足发生率和营养支持情况调查[J].中华临床营养杂志,2012,20(6):345-350.
[10]Jie B,Jiang ZM,Nolan MT,et al.Impact of nutritional support on clinical outcome in patients at nutritional risk:a multicenter,prospective cohort study in Baltimore and Beijing teaching hospitals[J].Nutrition,2010,26(11/12):1088-1093.
[11]黎介寿.肠内营养——外科临床营养支持的首选途径[J].中国实用外科杂志,2003,23(2):67-67.
[12]蒋朱明.有营养风险患者首选肠内营养支持[J].中国临床营养杂志,2009,17(2):65-66.
[13]蒋朱明,吴蔚然.肠内营养[M].2版.北京:人民卫生出版社,2002:1-45.
Nutritional risks,undernutrition and nutrition support among inpatients who accepted general procedures in a tertiary hospital in Kunming*
SunDali,XuPengyuan△,CenYunyun,ChenXiongzhi,LinYueying,LiWeiming,QiYuxing,XuQingwen,LiShumin,LiYijun,SunYanbo,YangTing
(DepartmentofGastrointestinalSurgery,SecondAffiliatedHospitalofKunmingMedicalUniversity,ResearchCenterforSurgicalClinicalNutritioninYunnanProvince,Kunming,Yunnan650101,China)
Objective To investigate the nutritional risks,undernutrition and nutrition support among inpatients who accepted general procedures.Methods The nutrition risk of inpatients who accepted general procedures in the department of general surgery in the second affiliated hospital of Kunming medical university were consecutively assessed using Nutrition risk screening 2002 (NRS 2002) and recorded from January 2010 to November 2011.Nutrition support was evaluated until the discharge.Results Among 15 563 inpatients,13 935 inpatients accepted nutrition risk screening,4 348 inpatients without accepting general surgery were excluded,finally,9 587 inpatients were enrolled.Among them,the undernutrition rate and at-risk rate were 7.4% and 18.7% respectively.The highest undernutrition rate and at-risk rate appeared in patients who suffered the gastrointestinal malignant diseases(40.0% & 53.2%).8.7% patients
nutrition support(including 4.8% PN,2.9% PN+EN and 1.0% EN),the other patients accepted inadequate nutrient application(85.4%),extremely inadequate nutrient application(4.1%) and no support(1.8%).Among at-risk (NRS≥3) patients,38.9% patients received nutrition support,57.9% patients accepted inadequate nutrient application,3.2% patients applied extremely inadequate nutrient application and no support.Conclusion The undernutrition rate and at-risk rate among inpatients who accepted general procedures are 7.4% and 18.7% respectively,the highest undernutrition rate and at-risk rate appear in patients who suffer the gastrointestinal malignant diseases.Inadequate nutrient application is prevalent in inpatients who accepted general procedures in general surgery department.Meanwhile,there is a lower rate of nutrition support among the at-risk patients,and the application of nutrients should be further standardized.
nutrition surveys;nutrition support;malnutrition;parenteral nutrition;Nutritional Risk Screening 2002(NRS 2002)
10.3969/j.issn.1671-8348.2016.34.024
国家自然科学基金资助项目(81160114);云南省外科临床营养研究中心基金项目(2014NS090)。 作者简介:孙大力(1978-),讲师,硕士,主要从事普外科和临床营养的研究。△
,E-mail:pyxu778@sina.com.cn。
R605
A
1671-8348(2016)34-4830-04
2016-05-18
2016-08-06)

