超声引导与体表标志法行锁骨下/腋静脉置管的疗效对比
朱冬梅, 钟 鸣, 吴 威, 宋洁琼, 黄俊峰, 诸杜明, 何义舟*
1.上海市松江区泗泾医院急诊科,上海 201601 2.复旦大学附属中山医院重症医学科,上海 200032
·技术与方法·
超声引导与体表标志法行锁骨下/腋静脉置管的疗效对比
朱冬梅1, 钟鸣2, 吴威2, 宋洁琼2, 黄俊峰2, 诸杜明2, 何义舟2*
1.上海市松江区泗泾医院急诊科,上海201601 2.复旦大学附属中山医院重症医学科,上海200032
[摘要]目的: 比较超声引导与体表标志两种方法行锁骨下/腋静脉置管的疗效。方法: 回顾性分析行锁骨下/腋静脉置管的228例患者,包括超声引导组130例和体表标志定位组98例。所有患者置管后均拍摄胸片以确认有无气胸及导管异位的发生。结果: 两组患者基线资料差异无统计学意义。超声引导组导管异位发生率低于体表标志定位组,但差异无统计学意义(0.9% vs 5.1%,P=0.09)。超声引导组未发现气胸,体表标志定位组气胸发生4例(4%),差异有统计学意义(P=0.03)。结论: 超声引导下行锁骨下/腋静脉置管安全性高于体表标志法,但二者气胸和导管异位的发生率均较低,术后胸片检查应根据患者情况综合决定。
[关键词]气胸;胸片;锁骨下静脉;腋静脉;置管
气胸和导管异位是锁骨下静脉穿刺置管后的两个并发症,虽然发生率不高,但严重威胁患者健康[1]。因此,术后拍摄胸片便被推荐作为锁骨下静脉穿刺置管后的常规检查。但仍有部分学者认为术后常规拍摄胸片没有必要[2-3]。此外,X线辐射具有累积效应,会对患者和医护人员身体健康造成损伤。因此,常规深静脉穿刺后是否行胸片拍摄仍有争议,尤其是关于锁骨下/腋静脉穿刺置管。
Lalu等[4]研究认为,因为有锁骨的遮挡,超声在锁骨下穿刺中没有优势,不常规推荐使用超声。但随着超声机器的更新换代以及超声技术的普及,超声在深静脉穿刺中越来越有优势[5-6]。越来越多的研究结果支持应用超声引导下行锁骨下/腋静脉穿刺。基于此,本研究对比分析了超声引导与体表标志定位两种方法行锁骨下/腋静脉置管的疗效,并对患者气胸和导管异位并发症进行了分析,探讨置管术后常规拍摄胸片的必要性。
1资料与方法
1.1一般资料研究对象为复旦大学附属中山医院重症医学科住院患者,统计2014年5月至2015年10月期间接受锁骨下或腋静脉穿刺的患者情况。操作者均有5年以上的深静脉穿刺置管经验。共统计患者236例,排除8例,其中6例术后未拍摄胸片,2例由于患者情况差,放弃穿刺。所有患者均签署知情同意书。
1.2主要设备与置管方法
1.2.1主要设备采用GE超声机Venue40 12L-sc高频血管探头,探头频率:10 MHz。深静脉导管套包购自美国ARROW公司,16 G×20 cm,穿刺针管径18 G,长度6.5 cm。
1.2.2体表标志定位法置管患者采用仰卧位,上肢置于身体两侧,头偏向对侧。常规消毒铺巾,1%利多卡因局部浸润麻醉。于锁骨中部下方约1 cm处进针,针尖指向胸骨上窝方向。保持负压进针,穿刺得血后,Seldinger法依次置入导丝以及中心静脉导管。缝合固定,贴透明敷贴。
1.2.3超声引导法置管体位、消毒铺巾和局部浸润麻醉同体表标志法。在GE超声机Venue40 12L-sc高频血管探头涂超声耦合剂,外面用无菌塑料薄膜包裹,薄膜外面再涂上耦合剂。在锁骨中外侧部分下方采用按压方法或者脉冲多普勒波形确认动静脉。动脉搏动感强,波形高尖,静脉容易按压压扁,波形平坦,很容易区分。确认动静脉后,扭转探头,采用长轴反向,使探头置于血管正上方。注射器保持负压的同时穿刺针缓慢向静脉推进,在超声显示屏上能明显看到针道,并看到穿刺针刺入静脉,同时穿刺针内有血液(图1)。图像表明,静脉穿刺成功后,移开探头,并采用Seldinger法依次放置导丝,扩皮,放置静脉导管。最后缝合固定,贴透明敷贴。1.2.4术后处理两组置管后常规拍摄胸片,了解静脉导管的位置,确认有无气胸,严重气胸同时拍摄CT了解气胸的情况,并及时给予置管排气。收集相关数据进行统计学分析。
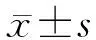
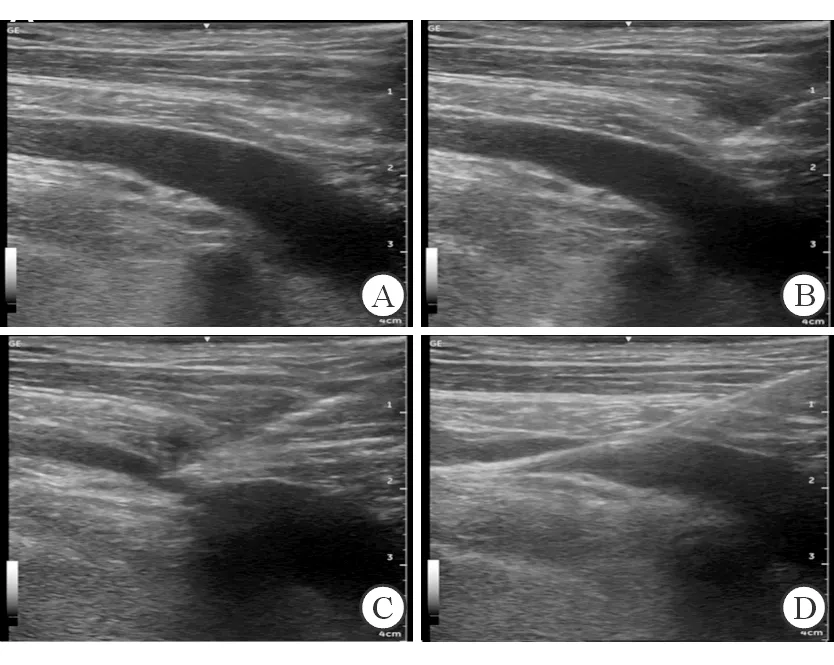
图1 超声引导下置管流程
A:超声显示腋静脉; B:穿刺针将刺破静脉壁;C:穿刺针刺破静脉壁; D:置入导丝
2结果
2.1入选患者基线资料最终入组228例患者,分为超声引导组和体表标志定位组。超声引导组130例患者,其中男性67例,女性63例,年龄18~78岁,平均(50.30±10.12)岁,体质指数(22.08±2.08)kg/m2;体表标志定位组98例患者,其中男性44例,女性54例,年龄21~78岁,平均(51.08±11.02)岁,体质指数(24.06±5.44)kg/m2。2组患者年龄、性别、体质指数等基线资料差异无统计学意义,具有可比性。
2.2两组患者穿刺并发症的比较超声引导组导管异位发生率低于体表标志定位组,但差异无统计学意义(0.9 %vs5.1%,P=0.09)。超声引导组未发现气胸,体表标志定位组发生4例(4%),差异有统计学意义(P=0.03)。典型导管异位、气胸影像见图2,导管异位和气胸患者给予对症处理后均好转,未发生严重不良预后。
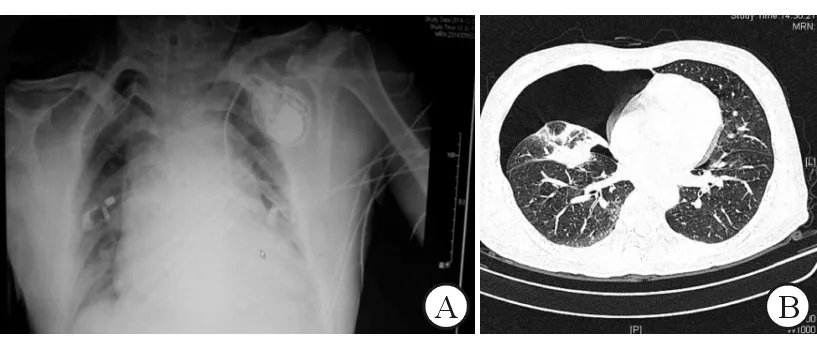
图2 典型导管异位、气胸患者影像
A: 导管异位,右侧锁骨下静脉导管误入颈内静脉; B: CT显示右侧气胸
3讨论
锁骨下静脉穿刺置管后术后拍摄胸片可发现有无气胸并确认导管尖端的位置。由于气胸和导管异位延迟发现的严重性,Abood等[7]推荐锁骨下静脉穿刺置管后常规拍摄胸片,这已被多数医生所认同并执行。Burn等[2]回顾分析了3 844例中心静脉置管后的病例,发现常规术后胸片发现气胸的比例是1.4%,有些延迟发生气胸的患者由于当时无症状,不会被胸片发现。因此,他们认为术后常规拍摄胸片不是必须的。Janik等[3]分析了824例行中心静脉穿刺置管的儿科患者,发现气胸的发生率也较低,提出术后胸片在儿科患者也不需要常规进行,只在患者有症状时,再拍摄胸片也来得及。
本研究分析了我科行锁骨下或腋静脉穿刺的228例患者,结果与既往文献相似。由于腋静脉远离胸膜腔,腋静脉穿刺是在胸腔外操作,加上超声引导,能清楚显示腋静脉,所以可完全避免气胸的发生。而且,由于超声的引导,部分患者导管头端能清楚显示,也显著降低导管异位的发生[8-9]。即使发生导管异位也较易被超声及时发现。超声探头放在颈内静脉及胸骨上窝,可检查导管头端在颈内静脉及上腔静脉的位置,如发现异位,可及时调整。由于锁骨下静脉离胸膜腔较近,所以体表标志定位组还是有一定的气胸发生率,特别是肥胖或消瘦以及胸廓畸形患者。本研究的体表标志定位组气胸发生率为4.0%,与超声引导组比较差异有统计学意义(P=0.03)。 关于导管异位,超声组虽然能减少发生率,但是差异无统计学意义(P=0.09)。整体而言,体表标志定位组气胸和导管异位发生率也是比较低的,由于拍摄胸片会延迟治疗、增加患者和医护人员辐射损伤以及增加患者费用,所以我们不推荐术后常规拍摄胸片。对于穿刺置管不顺利或穿刺困难的患者,有可能发生气胸的,可以选择性地给予拍摄胸片,同时立即给予超声检查。超声能及时发现部分气胸及导管异位,且无辐射,操作方便、快速。
本研究的不足之处在于它是回顾性分析,样本量还不大,未来还需要大样本的前瞻性随机对照研究来证实上述结论。尽管如此,本研究提供了术后不强制性拍摄胸片的依据,取而代之的是对怀疑有气胸和导管异位并发症的患者先用超声检查,然后选择性拍胸片。
综上所述,本研究结果显示锁骨下或腋静脉置管后气胸和导管异位的发生率很低,特别是超声引导下的操作;常规拍摄胸片不是必须的,可只在出现症状时行胸片拍摄,可不作为术后常规。
参考文献
[1]Brown JR, Slomski C, Saxe AW. Is routine postoperative chest x-ray necessary after fluoroscopic-guided subclavian central venous port placement?[J]. J Am Coll Surg, 2009, 208(4): 517-519.
[2]Burn PR, Skewes D, King DM. Role of chest radiography after the insertion of a subclavian vein catheter for ambulatory chemotherapy[J]. Can Assoc Radiol J, 2001, 52(6): 392-394.
[3]Janik JE, Cothren CC, Janik JS, et al. Is a routine chest x-ray necessary for children after fluoroscopically assisted central venous access?[J]. J Pediatr Surg, 2003, 38(8): 1199-1202.
[4]Lalu MM, Fayad A, Ahmed O, et al. Ultrasound-guided subclavian vein catheterization: a systematic review and meta-analysis[J]. Crit Care Med, 2015, 43(7): 1498-1507.
[5]Wu SY,Ling Q,Cao LH,et al. Real-time two-dimensional ultrasound guidance for central venous cannulation: a meta-analysis[J]. Anesthesiology, 2013, 118(2): 361-375.
[6]Czarnik T,Gawda R,Nowotarski J.Real-time, ultrasound-guided infraclavicular axillary vein cannulation for renal replacement therapy in the critical care unit-A prospective intervention study[J]. J Crit Care, 2015, 30(3): 624-628.
[7]Abood GJ,Davis KA,Esposito TJ,et al.Comparison of routine chest radiograph versus clinician judgment to determine adequate central line placement in critically ill patients[J]. J Trauma, 2007, 63(1): 50-56.
[8]Peabody CR, Mandavia D. Deep Needle Procedures: Improving Safety With Ultrasound Visualization[J]. J Patient Saf, 2014 Aug 12. [Epub ahead of print]
[9]Stone MB,Moon C,Sutijono D,et al.Needle tip visualization during ultrasound-guided vascular access: short-axisvslong-axis approach[J].Am J Emerg Med, 2010, 28(3): 343-347.
[本文编辑]叶婷, 贾泽军
[收稿日期]2016-01-22[接受日期]2016-03-25
[作者简介]朱冬梅,主治医师. E-mail: 2939697188@qq.com *通信作者(Corresponding author). Tel: 021-64041990, E-mail: he.yizhou@zs-hospital.sh.cn
[中图分类号]R 735.9
[文献标志码]A
Comparison of the effect of ultrasonic guidance and body surface marking in subclavian or axillary vein cannulation
ZHU Dong-mei1, ZHONG Ming2, WU Wei2, SONG Jie-qiong2, HUANG Jun-feng2, ZHU Du-ming2, HE Yi-zhou2*
1. Department of Emergency, Sijing Hospital, Songjiang District, Shanghai201601, China 2. Department of Critical Care Medicine, Zhongshan Hospital,Fudan University, Shanghai200032, China
[Abstract]Objective: To compare the efficacy of ultrasound guidance and body surface marking in subclavian or axillary vein cannulation. Methods: A retrospective analysis was performed on 228 patients with subclavian or axillary vein cannulation, including 130 cases in ultrasound-guided group and 98 cases in body surface marking group. Chest radiography was performed to confirm the occurrence of pneumothorax and catheter malposition in all patients. Results: There was no significant difference in baseline data between the two groups. The incidence of catheter malposition in ultrasound-guided group was lower than that in the body surface marking group, but the difference was not statistically significant (0.9% vs 5.1%, P=0.09). No pneumothorax was found in the ultrasound-guided group, and 4 cases of pneumothorax (4%) occurred in the body surface marking group, and the difference is statistically significant (P=0.03). Conclusions: The safety of the subclavian/axillary vein catheter under ultrasound guidance was higher than that of the body surface marker, the incidence of pneumothorax and the incidence of the catheter malposition were both quite low, and postoperative chest X-ray examination should be decided according to the patient’s symptoms.
[Key Words]pneumothorax; chest X-ray; subclavian vein; axillary vein; cannulation

