重症超声对心脏外科术后低氧血症患者病因诊断的价值
张 颖, 罗 哲, 刘 岚, 杨晓梅, 庄亚敏, 刘 华, 马国光, 屠国伟
复旦大学附属中山医院重症医学科, 上海 200032
重症超声对心脏外科术后低氧血症患者病因诊断的价值
张颖△, 罗哲△, 刘岚, 杨晓梅, 庄亚敏, 刘华, 马国光, 屠国伟*
复旦大学附属中山医院重症医学科, 上海200032
[摘要]目的: 探讨重症超声在心脏外科术后低氧血症患者中的病因诊断价值。方法: 选择2015年8月至2016年1月复旦大学附属中山医院重症医学(ICU)科接受心脏外科术后低氧血症患者68例,首先采用常规检查进行低氧血症病因分析,包括:病史、体格检查、实验室检查和X线等;再由具有重症超声经验的ICU医生进行床旁心、肺超声诊断,并与最终诊断结果进行匹配,对比分析重症超声诊断效能。结果: 68例患者中最终确诊气胸6例,肺水肿24例,肺实变12例,胸腔积液14例。常规检查及重症超声诊断气胸的敏感性和特异度分别为50.0% vs 85.7%和98.4% vs 98.4%;诊断肺水肿的敏感性和特异度分别为75.0% vs 83.3%和79.5% vs 86.4%;诊断肺实变的敏感性和特异度分别为50.0% vs 83.3%和91.1% vs 96.4%;诊断胸腔积液的敏感性和特异度分别为57.1% vs 100%和88.9% vs 100%。结论: 重症超声对心脏外科术后低氧血症患者病因诊断的效能优于常规临床检查,值得推广采用。
[关键词]危重症;超声检查;心脏手术;低氧血症
心脏手术患者术后存在一定程度的呼吸功能不全,多数患者能够承受这种轻度氧合和通气功能的受损,但仍有5%~10%的患者术后呼吸机辅助时间超过48 h。成功脱离机械通气的患者在术后恢复阶段仍有可能再次发生低氧血症。低氧血症导致患者机械通气时间延长、再次气管插管率增加、ICU住院天数和费用增加[1-3]。此外,由于心脏外科术后低氧血症的原因可能同时涉及多个脏器,若不及时对低氧的原因做出准确的判断,将会延误治疗。
重症超声(心肺联合超声)不同于普通的心超检查和B超检查。肺部超声可快速鉴别气胸、肺水肿、肺实变、胸腔积液所致的低氧血症,而心脏超声能快速判断患者的容量状态、心脏功能以及少数致命性的疾病(心包填塞、急性肺动脉高压等)[2-4]。因此,本研究将重症超声应用于心脏外科术后低氧血症的病因诊断,探讨其在此类患者中的应用价值。
1资料与方法
1.1一般资料收集复旦大学附属中山医院重症医学科2015年8月至2016年1月接受心脏外科手术的低氧血症患者68例。低氧血症的定义为:动脉血气分析PaO2/FiO2<200 mmHg(1 mmHg=0.133 kPa)。排除标准:年龄<18岁、皮肤破损或耦合剂过敏。
1.2诊断方法患者在ICU期间接受全程心电监护。ICU医生结合患者病史、体格检查、实验室检查和X线等辅助检查对低氧血症的病因进行初步临床诊断;再由1~2位有重症超声经验的ICU医生进行床旁心、肺超声诊断。
肺部超声采用改良BLUE方案扫描。上蓝点:左手第3、4掌指关节处;下蓝点:右手掌中心;膈肌线:右手小指横线; PLAPS (posterolateral alveolar and/or pleural syndrome)点:下蓝点垂直向后与同侧腋后线的相交点;后蓝点:肩胛下线和脊柱间的区域。在平卧位腋中线和侧卧位肩胛线扫描胸腔液性暗区(图1A) 。当出现下述超声征象时诊断为肺实变(图1B)和肺不张:(1)肝组织样变;(2)碎片征;(3)支气管充气征。气胸的典型征象(图1C):(1)胸膜滑动征消失;(2)B线消失;(3)M-mode显示条码征或肺点。肺水肿的典型征象是随胸膜滑动的放射状B线。
心脏超声检查:常规扫描胸骨旁长轴、胸骨旁短轴、心尖四腔心、剑突下4个切面。重点观察心包积液、心脏收缩功能、右心与左心的比例、瓣膜反流情况。根据病情需要测量剑突下下腔静脉的直径及其变异率。典型右心扩张影像学图片见图1D。
ICU主治医师根据患者在ICU期间的所有检查结果及其对治疗的反应性获得最终诊断。
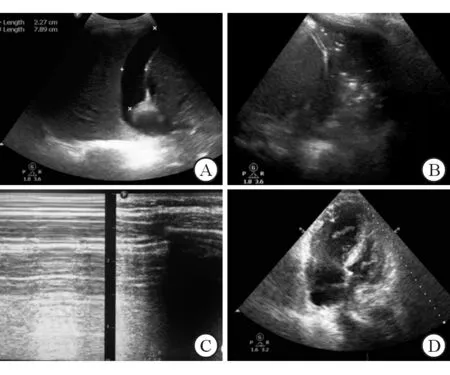
图1 重症超声的典型超声影像
A:胸腔积液;B:肺实变;C:气胸;D:急性肺动脉高压导致的右心扩张

2结果
2.1患者基本资料结果(表1)表明:68例低氧血症患者平均年龄(57±12)岁,男性56例。其中接受换瓣手术24例,冠脉搭桥手术10例,主动脉手术24例,其他手术10例。所有患者均满足低氧血症的诊断标准,其中18例患者同时合并有低血压。

表1 68例低氧血症患者的基本资料
2.2临床特征患者急性生理学及慢性健康状态评分Ⅱ(acute physiology and chronic health evaluation Ⅱ)为(12±7)分,欧洲心血管手术危险因素评分(EuroSCORE)为(5±2)分,左心射血分数(55±13)%。20例患者接受吸氧,20例患者接受无创正压通气,24例患者接受有创机械通气,4例患者接受经鼻高流量吸氧。患者的生命体征及血气分析结果见表2。
2.3常规方法及重症超声对低氧血症患者的病因诊断效能
2.3.1患者低氧病因分析68例患者经临床常规检查,诊断气胸4例,肺水肿27例,肺实变11例,胸腔积液14例,另有12例患者无法确诊低氧病因。重症超声检查对低氧血症的病因进行独立评估。其中7例患者诊断为气胸,26例患者诊断为肺水肿,12例患者诊断为肺实变/肺不张(不伴有胸腔积液),14例患者诊断为胸腔积液,其余9例患者病因不明。经过对患者的进一步评估,最终确诊气胸6例,肺水肿24例,肺实变12例,胸腔积液14例。
2.3.2诊断效能对比重症超声诊断气胸的敏感性和特异度为85.7%和98.4%,诊断肺水肿的敏感性和特异度为83.3%和86.4%,诊断肺实变的敏感性和特异度为83.3%和96.4%,诊断胸腔积液的敏感性和特异度均达到100%(表3)。

表2 68例低氧血症患者的临床特征
APACHE Ⅱ:急性生理学及慢性健康状态评分Ⅱ(acute physiology and chronic health evaluation Ⅱ); EuroSCORE: 欧洲心血管手术危险因素评分; 1 mmHg=0.133 kPa
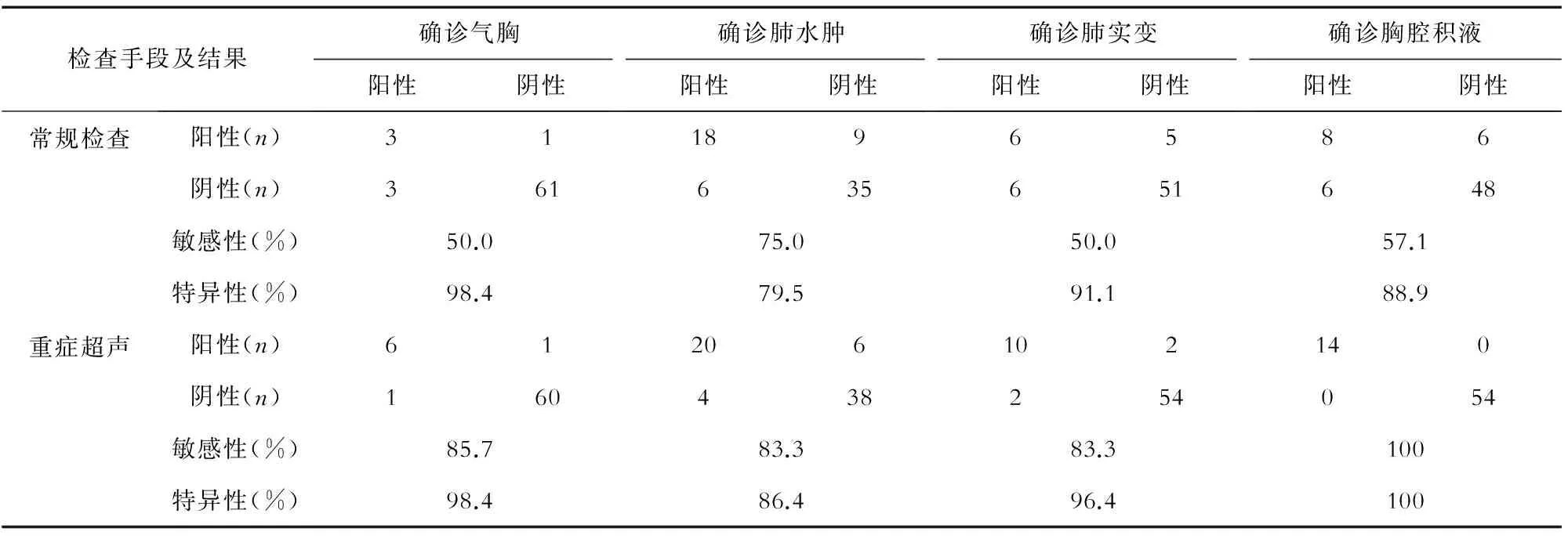
表3 临床常规检查与重症超声检查对低氧血症病因诊断的敏感性和特异度
3讨论
心脏手术对呼吸系统存在明显影响,大多数患者需要在ICU接受机械通气,而几乎所有患者都存在生理功能的限制,易出现肺水肿、肺顺应性降低或肺不张,部分患者还伴有膈肌功能受损[1]。因此,低氧血症是心脏外科术后较常见的并发症。本研究发现心脏外科术后低氧血症的原因包括气胸(6.8%)、肺水肿(35.3%)、肺实变(17.6%)、胸腔积液(20.6%)等。本研究亦发现术后低氧血症的机制较为复杂,虽经积极的病因寻找,仍有12例(17.6%)患者病因不明,猜测可能与术后通气血流比失调有关。
本研究比较了重症超声检查与常规临床检查在诊断低氧血症病因方面的敏感性和特异度。结果发现重症超声在诊断气胸、肺水肿、肺实变和胸腔积液方面,其敏感性和特异度均优于常规临床检查。心超与肺超的整合,使得临床医生对患者的心肺功能、血流动力学状态有了更清晰的认识[2]。Silva等[3]研究了心肺联合超声在急性呼吸衰竭中的应用价值,发现心肺联合超声对呼吸衰竭病因的诊断具有很强的实用性,尤其是对于肺炎、急性肺水肿、失代偿性COPD和肺栓塞诊断的准确性明显优于传统诊断方法。
肺部超声是近年来迅速发展的一项检查手段,实时、准确、可重复,在急诊、重症监护、麻醉等领域备受关注[4]。由于其无放射线暴露,在儿童患者的治疗中亦受到推崇[5]。肺超声对危重患者的治疗具有指导作用并有助于临床决策[6]。尽管在心脏外科患者中肺超声的价值尚无定论,已经有学者建议在小儿和成人心脏外科患者中将肺超声作为常规的诊断工具[7]。胸片作为诊断气胸的常用方法,在危重患者的临床应用中受到诸多限制。仰卧位胸片容易导致气胸的漏诊[8]。Lichtenstein等[9]报道肺超声对于诊断气胸的敏感性和特异性分别达到了95.3%和91.1%,阴性预测值高达100%,甚至有研究发现肺超声可以对气胸的程度进行半定量分析[10]。多项研究评价了肺超声的B线与血管外肺水(EVLW)的相关性,发现肺超声与经肺热稀释法测得的EVLW具有高度一致性[11],且与常规床旁胸片相比,其相关性更高[12]。此外,超声检查不仅能快速鉴别胸腔积液和肺实变,还能协助临床医生进行胸腔积液的定位,提高胸腔穿刺的安全性和成功率。
传统的心脏超声检查仅关注心脏的器质性疾病。重症心超检查基于患者的病情判断,在血流动力学监测方面提供了宽广的视野。对于容量判断而言,心超可以从心腔大小、腔静脉直径、容量反应性等多个角度给临床医生提供有用的信息;而对于低氧血症的患者而言,心超则重点关注心室的充盈压、收缩功能、舒张功能、瓣膜功能以及容量状态。心超在低氧血症患者中的诊断价值已经远超出了心脏本身[3],在患者病情判断及治疗决策中亦发挥了重要作用[13-14]。
综上所述,本研究发现重症超声对于心脏外科术后低氧血症病因诊断的敏感性和特异度均优于常规临床检查。鉴于重症超声的准确和安全性,对于该类低氧血症的患者,早期的超声检查可能有助于尽快明确低氧的病因,为临床决策提供可靠的依据。
参考文献
[1]Stephens RS, Whitman GJ. Postoperative critical care of the adult cardiac surgical patient. Part Ⅰ: Routine postoperative care[J]. Crit Care Med,2015, 43(7):1477-1497.
[2]Bataille B, Riu B, Ferre F, et al. Integrated use of bedside lung ultrasound and echocardiography in acute respiratory failure: a prospective observational study in ICU[J].Chest,2014,146(6):1586-1593.
[3]Silva S, Biendel C, Ruiz J, et al. Usefulness of cardiothoracic chest ultrasound in the management of acute respiratory failure in critical care practice[J].Chest,2013,144(3):859-865.
[4]Saraogi A. Lung ultrasound: Present and future[J].Lung India,2015, 32(3): 250-257.
[5]Reali F, Sferrazza PG, Carlucci P, et al. Can lung ultrasound replace chest radiography for the diagnosis of pneumonia in hospitalized children[J].Respiration,2014, 88(2): 112-115.
[6]Xirouchaki N, Kondili E, Prinianakis G, et al. Impact of lung ultrasound on clinical decision making in critically ill patients[J].Intensive Care Med, 2014, 40(1): 57-65.
[7]Cantinotti M, Giordano R, Volpicelli G, et al. Lung ultrasound in adult and paediatric cardiac surgery: is it time for routine use[J].Interact Cardiovasc Thorac Surg, 2016, 22(2): 208-215.
[8]Harkness MK, Hashim A, Spence D. The "hidden" pneumothorax[J].Emerg Med J,2004,21(3): 386-387.
[9]Lichtenstein DA, Menu Y. A bedside ultrasound sign ruling out pneumothorax in the critically ill. Lung sliding[J].Chest,1995, 108(5): 1345-1348.
[10]Volpicelli G, Boero E, Sverzellati N, et al. Semi-quantification of pneumothorax volume by lung ultrasound[J]. Intensive Care Med,2014, 40(10): 1460-1467.
[11]Shyamsundar M, Attwood B, Keating L, et al. Clinical review: the role of ultrasound in estimating extra-vascular lung water[J]. Crit Care,2013,17(5):237.
[12]Enghard P, Rademacher S, Nee J, et al. Simplified lung ultrasound protocol shows excellent prediction of extravascular lung water in ventilated intensive care patients[J].Crit Care,2015,19: 36.
[13]Minardi J, Marshall T, Massey G, et al. Focused cardiac ultrasound: uncommon but critical diagnoses made at the point of care[J]. J Ultrasound Med,2015, 34(4): 727-736.
[14]Platz E,Hempel D,Pivetta E,et al. Echocardiographic and lung ultrasound characteristics in ambulatory patients with dyspnea or prior heart failure[J]. Echocardiography, 2014, 31(2): 133-139.
[本文编辑]叶婷, 贾泽军
[收稿日期]2016-03-29[接受日期]2016-06-02
[基金项目]国家自然科学基金(81500067),上海市卫生和计划生育委员会科研课题(20154Y011,201440333),中山医院人才培养计划-优秀骨干计划(2015ZSYXGG-01).Supported by National Natural Science Foundation of China (81500067), Shanghai Municipal Commission of Health and Family Planning (20154Y011, 201440333) and Grants from the Research Funding of Zhongshan Hospital (2015ZSYXGG-01).
[作者简介]张颖,住院医师. E-mail: zhang.ying@zs-hospital.sh.cn;罗哲,博士,副主任医师. E-mail: luo.zhe@zs-hospital.sh.cn *通信作者(Corresponding author). Tel: 021-64041990-2921, E-mail: tu.guowei@zs-hospital.sh.cn
[中图分类号]R 654.2
[文献标志码]A
The value of critical care ultrasonography in the diagnosis of the etiology of hypoxemia after cardiac surgery
ZHANG Ying△, LUO Zhe△, LIU Lan, YANG Xiao-mei, ZHUANG Ya-min, LIU Hua, MA Guo-guang, TU Guo-wei*
Department of Critical Care Medicine, Zhongshan Hospital, Fudan University, Shanghai200032, China
[Abstract]Objective: To assess the value of critical care ultrasonography in the diagnosis of the etiology of hyoxemia after cardiac surgery. Methods: Sixty-eight patients with hypoxemia who underwent cardiac surgery from August 2015 to January 2016 in Zhongshan Hospital, Fudan University were included in the study. Then, after the primary clinical assessment, point-of-care ultrasonography of the heart and lungs was done by ICU doctors with experience in critical care ultrasonography (critical care ultrasonography group). The final diagnosis results were matched, and the performance of critical care ultrasonography was compared and analyzed. Results: In the final diagnosis of 68 cases, there were 6 cases of pneumothorax, 24 cases of pulmonary edema, 12 cases of pulmonary consolidation and 14 cases of pleural effusion. The sensitivity and specificity of routine examination and critical care ultrasonography for the diagnosis of pneumothorax were 50.0% vs 85.7% and 98.4% vs 98.4%; pulmonary edema 75.0% vs 83.3% and 79.5% vs 86.4%; pulmonary consolidation 50.0% vs 83.3% and 91.1% vs 96.4%; pleural effusion 57.1% vs 100% and 88.9% vs 100%. Conclusions: This study suggested that critical care ultrasonography has relatively higher sensitivity and specificity for pneumothorax, pulmonary edema, consolidation and pleural effusion compared with routine clinical examination. The use of critical care ultrasonography appears to be an attractive complementary diagnostic tool to clarify the cause of hypoxemia and seems able to contribute to an early therapeutic decision.
[Key Words]critical care; ultrasonography; cardiac surgery; hypoxemia
△共同第一作者(Co-first authors).
·论著·

