中药补肾养血方联合激素替代法对卵巢早衰患者性激素水平及症状评分的影响
阮凡,石吟,李丽洁
(浙江省立同德医院 妇产科,浙江 杭州 310012)
中药补肾养血方联合激素替代法对卵巢早衰患者性激素水平及症状评分的影响
阮凡Δ,石吟,李丽洁
(浙江省立同德医院 妇产科,浙江 杭州 310012)
目的 探讨补肾养血方联合激素替代法对卵巢早衰患者性激素水平及症状评分的影响。方法 选取2014年3月~2015年11月浙江省立同德医院将112例卵巢早衰患者分为对照组与联合组,每组56例。对照组采用激素替代法治疗,联合组在对照组基础上给予补肾养血方治疗。对比2组治疗结束时疗效,于治疗前、治疗结束时、停药3个月后,对比2组性激素、中医症状评分、生存质量测定量表(QOL)评分、子宫内膜厚度变化情况。结果 治疗结束时,联合组的总有效率(91.07%)与对照组的(85.71%)比较无显著差异;2组治疗结束时中医症状评分、QOL评分显著降低,子宫内膜厚度显著升高(P<0.05);与对照组治疗结束时比较,联合组中医症状评分较低(P<0.05),QOL评分与子宫内膜厚度比较无显著差异;停药3个月后,联合组中医症状评分、QOL评分与治疗结束时的水平比较无显著差异,子宫内膜厚度降低(P<0.05);对照组中医症状评分、QOL评分显著升高,且显著高于联合组同期的水平,子宫内膜厚度显著降低,且显著低于联合组同期的水平(P<0.05);治疗结束时,2组黄体生成素(luteinizing hormone,LH)、促性腺激素(follicle-stimulatinghormone,FSH)显著降低,雌激素(estradiol,E2)显著升高(P<0.05);治疗结束时2组间对比无显著差异;停药3个月后,联合组E2、LH、FSH与治疗结束时的水平对比无显著差异;对照组与治疗结束时相比,停药3个月后对照组LH、FSH水平较低,E2水平较高(P<0.05),与对照组比较,联合组停药3个月后LH、FSH水平较低,E2水平较高(P<0.05)。结论 补肾养血方联合激素替代法能显著提高卵巢早衰患者性激素水平,促使患者卵巢功能恢复。
补肾养血方;激素替代法;卵巢早衰;性激素;E2;LH;FSH
卵巢早衰是临床妇科常见的内分泌病变,近年来发病率呈上升趋势,并逐渐年轻化,严重影响患者的身心健康及生存质量[1]。目前卵巢早衰的发病机制尚未完全明了,普遍认为其与免疫功能、心理因素、遗传因素关系密切[2]。激素替代疗法是西医治疗卵巢早衰的主要手段之一,能显著提高患者雌激素水平,恢复卵泡功能,调整月经期间,同时能降低骨质疏松、心血管疾病的发病率,但停药后难以维持性激素在正常范围内,复发率较高,若长时间服用又会增加患癌风险[3]。近年来,中医药在卵巢早衰治疗中的优势越来越受到广大医师的重视。本研究对56例卵巢早衰患者在激素替代疗法治疗的基础上给予补肾养血方治疗,取得了较满意的疗效。现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2014年3月~2015年11月浙江省立同德医院收治的卵巢早衰患者112例,按照随机数字表法分为2组,每组56例。观察组年龄21~38岁,平均(31.72±4.19)岁,病程5~14月,平均(10.87±1.54)月,月经初潮年龄(13.27±1.29)岁,其中已生育45例,有家族史7例。对照组年龄22~39岁,平均(31.85±4.07)岁,病程6~13月,平均(11.05±1.36)月,月经初潮年龄(13.14±1.36)岁,其中已生育46例,有家族史6例。2组年龄、病程、月经初潮年龄、生育情况、家族史比较差异无统计学意义。本试验获得本院伦理委员会批准。
西医诊断:符合《妇产科学》中相关诊断标准[4],年龄<40岁,闭经≥4个月,临床主要表现为头晕、盗汗、耳鸣、潮热、烦躁易怒、睡眠不佳等综合征。生化指标检测,血清雌激素(estradiol,E2)<73.2 pmol/L,黄体生成素(luteinizing hormone,LH)>30.0 IU/L,促性腺激素(follicle-stimulatinghormone,FSH)>40 IU/L。
中医诊断:符合《中医病症诊断疗效标准》中相关诊断标准[5],主症包括潮热盗汗或恶寒怕冷、惊悸健忘、烦躁失眠,次症包括头晕耳鸣、面色无华、腰膝酸痛、皮肤瘙痒、性欲低下。
入选标准:①符合西医诊断标准及中医诊断标准;②年龄21~39岁;③患者自愿签订知情同意书。排除标准:①合并其他卵巢、子宫病变;②性功能先天不全者;③其他因素导致闭经者;④合并心脑血管基础病变者;⑤6个月内接受其他相关治疗者。
1.2 方法
1.2.1 治疗方法:对照组患者采用激素替代疗法,给予患者口服雌激素(新疆新姿源生物制药有限责任公司,批准文号:H20090172),1次/天,1片/次,连续服用23 d后,加口服安宫黄体酮片(辉瑞制药,批准文号:H20130376),1次/天,1片/次,连续服用5 d,总共28 d为一个疗程,连续治疗3个疗程。联合组患者在对照组治疗基础上,给予补肾养血方治疗,方中组成熟地黄21 g,枸杞子15 g,山萸肉12 g,枳壳9 g,菟丝子15 g,淮山药21 g,丹参15 g,当归12 g。随证加减,偏肾阳虚者,加仙灵脾15 g,桂枝9 g;偏肾阴虚者,加桑寄生30 g,女贞子27 g。分期加减,排卵前(月经周期第12~16天,或以基础体温表检测结果)加鳖甲30 g,鹿角霜15 g;排卵后(月经周期第17~24天,或以基础体温表检测结果)加巴戟15 g,续断15 g。水煎剂,1剂/天,取汁400 mL,分早晚温服,经期停服,3个月经周期为1个疗程,治疗1个疗程后统计疗效。
1.2.2 疗效标准:于治疗结束时,参照《中医病症诊断疗效标准》[5]拟定,①治愈,治疗过程中有连续3个月月经来潮,并且月经量正常、周期规律,临床症状均全部消失,性激素水平恢复正常,中医症状评分降低≥90%;②显效,治疗过程中出现月经来潮,经量基本正常,临床症状显著改善,性激素水平基本恢复,中医症状评分降低70~89%;③有效,出现月经来潮,但经量较少,临床症状及性激素水平有所改善,中医症状评分降低50~69%;④无效,上述标准均未达到,甚至病情加重。总有效率=治愈率+显效率+有效率。
1.2.3 观察指标:于治疗前、治疗结束时、停药后3个月,采用化学发光法检测患者血清性激素水平变化,包括E2、FSH、LH。采用中医症状评分法[6]评估患者中医症状评分变化情况,按照轻、中、重3种程度,主症分别记2、4、6分,次症分别记1、2、3分,总计42分,分值越大表明病情越严重。采用生存质量测定量表(QOL评分)评估患者生活质量变化情况,包括症状、心理、生理、性生活四个维度,分值4~32分,分值越大表明生活质量越差。
2 结果
2.1 2组疗效的比较 治疗结束时,联合组的总有效为91.07%高于对照组的85.71%,2组的总有效比较差异无统计学意义(χ2=0.783)。见表1。
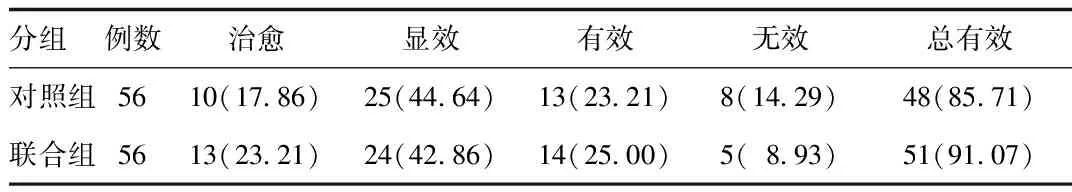
表1 2组疗效比较[n(%)]Tab.1 Comparison of clinical efficacy between two groups[n(%)]
2.2 2组中医症状评分、QOL、子宫内膜厚度对比 与治疗前比较,2组治疗结束时中医症状评分、QOL评分显著降低,子宫内膜厚度显著升高(P<0.05),与对照组治疗结束时比较,联合组中医症状评分较低(P<0.05),QOL评分与子宫内膜厚度比较无明显差异;联合组停药3个月后,中医症状评分、QOL评分与治疗结束时的水平对比差异无统计学意义,子宫内膜厚度降低(P<0.05);对照组停药3个月后,中医症状评分与QOL评分升高,子宫内膜厚度降低,差异有统计学意义(P<0.05)。见表2。

表2 2组中医症状评分、QOL评分、子宫内膜厚度对比Tab.2 Comparison of TCM symptom score,QOL score,endometrial thickness
*P<0.05,与同组治疗前比较,compared with the same group pre-treatment;#P<0.05,与同组治疗结束时比较,compared with the same group at the end of treatment;△P<0.05,与对照组停药后3个月比较,compared with the control group three months after stopping;▲P<0.05,与对照组治疗结束时对比,compared with control group at the end of treatment
2.3 2组性激素水平对比 2组治疗前E2、LH、FSH比较差异无统计学意义;与治疗前比较,治疗结束时2组LH、FSH显著降低,E2显著升高(P<0.05);治疗结束时联合组与对照组各项指标比较差异无统计学意义;与治疗结束时相比,停药3个月后联合组E2、LH、FSH水平比较差异无统计学意义,对照组与治疗结束时相比,停药3个月后对照组LH、FSH水平较低,E2水平较高,差异有统计学意义(P<0.05),与对照组相比,联合组停药3个月后LH、FSH水平较低,E2水平较高,差异有统计学意义(P<0.05)。见表3。

表3 2组E2、LH、FSH对比Tab.3 Comparison of E2, LH and FSH between two groups(±s)
*P<0.05,与同组治疗前比较,comparedwiththesamegrouppre-treatment;#P<0.05,与同组治疗结束时比较,comparedwiththesamegroupattheendoftreatment;△P<0.05,与对照组停药后3个月比较,comparedwiththecontrolgroupthreemonthsafterstopping
3 讨论
目前西医治疗卵巢早衰的主要治疗手段为激素替代疗法,通过外源性补充激素促进患者排卵,改善围绝经期综合征,能在短期内促使月经来潮出现[7]。但临床实践发现,长时间采用激素替代疗法会增加患者发生乳腺癌、子宫癌等病变的风险,并且患者停药后,易出现病情反复,卵巢早衰症状复发[8]。
卵巢早衰属于中医“闭经”的范畴,肾精盈亏及肾气盛衰影响女性的生殖能力。当机体肾精亏耗、肾气不足,阴血消尽,加之肝气郁结,导致气血失调,痰瘀阻滞,导致卵巢储备功能下降,影响肾-天葵-冲任-胞宫生殖轴的功能,精血不足、胞宫无血,出现闭经等一系列证候[9]。中医治疗的关键在于补肝健脾,补肾养血,理气化瘀。本研究采用的补肾养血方,方中熟地、菟丝子、山萸肉用作君药,三药合用滋阴填精,补肾益气,调和冲任的功效[10]。其中熟地为补血调经的佳品,为血中血药,善于补血益精,滋阴润燥;菟丝子是滋阴助阳的要药,善补肾固精,养肝益脾;山萸肉是补肝益肾的要药,善于平补肝肾,滋阴助阳[11]。当归、枸杞子用作臣药,合用发挥补肝养血活血之效。其中当归是血中之气药,血病之要药,善于活血补血,调经止痛;枸杞子善补肝益肾填精。枳壳、山药、丹参用作佐药,枳壳善疏肝理气;山药善于气阴双补,补肝健脾固肾;丹参善活血化瘀[12]。全方合用,共奏补肝健脾,补肾养血,理气化瘀之效。排卵是月经周期的关键,直接影响肾-天葵-冲任-胞宫生殖轴的循序演变。因此排卵前后应格外注重患者阴阳的转化。排卵前期重阴而阳不足,采用鳖甲、鹿角霜以助阳升发,促使阴向阳转化,加强冲任气血活动,以促进排卵。排卵后期阳长阴消,采用巴戟、续断以加强温阳补肾,温暖胞宫,以助水湿瘀浊的吸收[13]。
本研究结果显示,2组治疗结束时总有效率对比无显著性差异,结果表明,2组在治疗过程中通过补充患者性激素水平,促使患者临床症状显著改善。治疗结束时,2组患者性激素显著改善(P<0.05),中医症状评分、QOL评分、子宫内皮厚度均无明显差异,结果证实了激素替代法对卵巢早衰具有显著的疗效,能显著提高患者雌激素水平,提高生活质量。但本研究还发现,停药3个月后,对照组性激素水平出现了反弹,雌激素水平显著下降,FSH、LH水平显著升高(P<0.05),提示部分卵巢早衰出现了复发,导致中医症状评分显著升高,生活质量也显著降低。而联合组停药3个月后,性激素水平与治疗结束时未发生明显改变,且中医症状评分及QOL评分未发生明显变化。结果提示中药发挥了良好的补肾养血,补精益气的功效,显著改善生殖系统的微循环,促进子宫及卵巢新陈代谢,改善及提高下丘脑-垂体-卵巢轴的调节功能,刺激卵巢排卵,显著改善生殖内分泌功能[14-15]。结果表明,补肾养血方能从根本上促使患者生殖功能恢复,在治疗结束后能使性激素水平保持稳定,保持长期有效的治疗效果,也从根本上解决了西医疗法复发率高的问题,补肾养血方与激素替代疗法发挥了良好的协同作用[16]。
综上所述,激素替代疗法治疗卵巢早衰的疗效确切,能显著改善患者临床症状,采用补肾养血方联合治疗,能使患者性激素水平保持长期稳定,发挥长久的治疗效果。
[1]CaburetS,ArboledaVA,LlanoE,etal.MutantCohesininPrematureOvarianFailure[J].NewEnglJMed,2014,370(10):943-949.
[2] 覃春容,姚吉龙,朱文杰,等.特发性卵巢早衰发病相关因素分析[J].实用妇产科杂志,2013,29(2):133-136.
[3]ChenH,LiJ,CuiT,etal.Adjuvantgonadotropin‐releasinghormoneanaloguesforthepreventionofchemotherapyinducedprematureovarianfailureinpremenopausalwomen[J].CochraneDatabaseSystRev,2014,3(1):101-107.
[4] 乐杰.妇产科学[M].第7版.北京:人民卫生出版社,2008:321.
[5] 国家中医药管理局.中医病证诊断疗效标准[M].南京:南京大学出版社,1994:66.
[6] 徐莲薇,孙卓君,王品羽.中医证候评分标准表和KuppermanIndex与中医药诊治围绝经期综合征的相关性[C].全国中医妇科第五次学术研讨会,2005,23(11):16-18.
[7] 高树苓.苯甲酸雌二醇对卵巢早衰患者骨代谢的影响[J].安徽医学,2014,6(11):1566-1569.
[8] 申志辉,韩小妮.激素替代周期子宫内膜微创术在卵巢早衰治疗中的应用价值[J].中国妇幼保健,2015,30(36):6609-6611.
[9] 金志春,黄晓桃,杨雅琴,等.补肾活血方联合雌孕激素治疗卵巢早衰的临床研究[J].中国中西医结合杂志,2013,33(5):586-589.
[10] 徐碧红,李茂清,骆宇戟,等.补肾调经方配合激素替代疗法治疗卵巢早衰患者的临床观察[J].中国中西医结合杂志,2013,33(10):1332-1335.
[11] 刘敏,郑永新,王惠兰,等.补肾通经方加中药外敷治疗卵巢早衰疗效观察[J].陕西中医,2015,8(7):785-786.
[12] 徐海霞,胡国华,夏亦冬,等.育肾养血方治疗卵巢早衰的实验研究[J].上海交通大学学报(医学版),2011,31(5):571-575.
[13] 张文红,赵彦鹏,李果,等.滋肾益经活血汤治疗卵巢早衰患者50例临床观察[J].世界中西医结合杂志,2012,7(8):670-671,705.
[14] 杨慧,靳慧云,张尉,等.补肾柔肝法治疗卵巢早衰的疗效评价[J].现代中西医结合杂志,2013,22(8):802-803,814.
[15] 郭军鹏,于兰英,徐婷,等.滋阴补肾法治疗卵巢早衰大鼠性腺脏器和血清性激素水平变化[J].中国老年学杂志,2014,34(5):1320-1321.
[16] 黄欲晓,李亚俐,李薇,等.填精补肾养血疏肝方口服配合中药外敷治疗卵巢早衰的临床研究[J].国际中医中药杂志,2014,36(6):522-524.
(编校:薛雪)
Effect of Bushen Yangxue decoction combined with hormone replacement on sex hormone level and symptom score with premature ovarian failure
RUAN FanΔ, SHI Yin, LI Li-jie
(Department of Gynecology and Obstetrics, Zhejiang Tongde Hospital, Hangzhou 310012, China)
ObjectiveTo investigate the effects of Bushen Yangxue decoction combined with hormone replacement effects on sex hormone level and symptom score in patients with premature ovarian failure.Methods112 patients with premature ovarian failure from March 2014 to November 2015 in Zhejiang Tongde Hospital were divided into two groups with 56 cases in each group.The control group was treated with hormone replacement therapy, the combined group was treated with Bushen Yangxue decoction on the basis of the control group. The curative effect was compared between the two groups, the sex hormone, traditional Chinese medicine symptoms score, QOL score and endometrial thickness were compared between the two groups before treatment, at the end of treatment and 3 months after discontinuation.ResultsAt the end of the treatment, there was no significant difference in total effective rate between the combined group (91.07%) and the control group (85.71%). At the end of the treatment, the scores of TCM symptoms and QOL scores were significantly lower in the two groups, and the endometrial thickness was significantly higher (P<0.05), compared with the control group at the end of treatment,the combined group TCM symptom score was lower(P<0.05), QOL score and endometrial thickness had no significant difference, after stopping drug for three months, there was no significant difference in the levels of TCM score, QOL score, endometrial thickness between the two groups. In the control group TCM score, QOL score were significantly higher, and significantly higher than the levels of the same period of the combined group, endometrial thickness was significantly lower, and the level of the same period was significantly lower than that of the combined group(P<0.05), at the end of treatment, the two groups of FSH, LH significantly decreased, E2 significantly increased(P<0.05), there was no significant difference between the two groups, after stopping drug for three months, there was no significant difference in the levels of E2, LH, FSH. The control group, LH and FSH levels were lower and E2 levels were higher in the control group at three months after discontinuation compared with those at the end of treatment (P<0.05). Compared with the control group, LH and FSH levels were lower and E2 levels were higher in the combined group after 3 months of drug withdrawal (P<0.05).ConclusionBushen Yangxue decoction combined with hormone substitution method can significantly increase in patients with premature ovarian failure of sex hormone level, improve the recovery of patients with ovarian function.
Bushen Yangxue decoction; hormone replacement therapy; premature ovarian failure; sex hormone; E2; LH; FSH
10.3969/j.issn.1005-1678.2016.12.033
阮凡,通信作者,女,硕士,住院医师,研究方向:普通妇科,E-mail:liujinhui777@126.com。
R59.4
A
——早衰

