慢性血栓栓塞性肺动脉高压
郭晓曦 综述 张慧敏 审校
(1.天津市蓟县邦均医院心内科,天津301901; 2.中国医学科学院 中国协和医科大学心血管病研究所 阜外心血管病医院高血压诊疗中心,北京100037)
慢性血栓栓塞性肺动脉高压
郭晓曦1综述张慧敏2审校
(1.天津市蓟县邦均医院心内科,天津301901; 2.中国医学科学院中国协和医科大学心血管病研究所 阜外心血管病医院高血压诊疗中心,北京100037)
【摘要】慢性血栓栓塞性肺动脉高压是肺动脉高压的一大类,是一种自然预后极差的疾病,目前认为机化血栓与肺血管重塑是其发病的重要组成部分。近年来随着基础和临床研究的发展,对慢性血栓栓塞性肺动脉高压的认知有所提高。随着外科手术治疗、介入治疗和新型靶向药物的临床应用,其预后有了明显的改善。现对慢性血栓栓塞性肺动脉高压的发病机制、病理、诊断和治疗等方面进行综述。
【关键词】慢性血栓栓塞性肺动脉高压;发病机制;病理;临床表现;治疗;预后
慢性血栓栓塞性肺动脉高压(chronic thromboembolic pulmonary hypertension,CTEPH)是指由来自静脉系统或右心的血栓,引起一次或反复发生的肺血栓栓塞导致血栓机化、肺动脉管腔狭窄甚至闭塞、肺血管重塑,从而引起肺动脉压力进行性升高,并最终导致右心室衰竭的一组临床综合征。2013年法国Nice召开的第五届世界肺动脉高压大会提出的肺动脉高压最新的临床分类中,CTEPH被单独分属为第四大类[1]。目前机化血栓与肺血管重塑被认为是CTEPH的主要组成部分,两者的相互作用既是CTEPH发病的关键环节,也与CTEPH病情的严重程度、治疗选择以及预后密切相关[2]。近10年来,我国CTEPH的研究蓬勃发展,并取得了一定的进展,三级医院的临床医生对CTEPH的认知和诊治水平明显提高,但在广大的基层医院仍存在着对CTEPH认知不足的问题,导致CTEPH漏诊和误诊率较高,同时还存在着诊断和治疗的不规范。现结合近年关于CTEPH的基础与临床方面的研究,对CTEPH的流行病学、发病机制、病理、病理生理特点、临床表现、治疗进展以及预后进行阐述,以期提高对CTEPH的临床认知。
1流行病学现状
Condliffe等[3]研究表明2001年美国CTEPH发生率为每年1.02/100万,2005年为1.75/100万,但此数据只包括了已经明确诊断和注册登记的患者,而实际的发病率很可能会更高。Kirson等[4]计算了美国1999~2007年CTEPH的发病率,年龄<65岁的人群中,CTEPH的发生率为63/100万;年龄≥65岁的人群中,CTEPH的发生率为1 007/100万。而在西班牙的大型注册登记研究结果显示,CTEPH的发生率为每年3.2/100万[5]。Piazza等[6]研究显示急性肺动脉栓塞后存活的患者中,2%~4%发展为CTEPH。韩新鹏等[7]的研究结果显示中国CTEPH的发病率为5.24%,但因为该研究样本例数较少(248例),而且均明确诊断为深静脉血栓形成/肺栓塞的患者,因此该研究数据不足以反映中国CTEPH真实的流行病学情况。到目前为止国内尚无关于CTEPH确切的流行病学数据。
2病理及发病机制
2.1病理特点
CTEPH的病理特点包括三个方面:(1)阻塞段近端肺动脉病理改变,包括血栓机化、内膜增厚及导致的管腔堵塞[8];(2)肺小动脉广泛存在新、旧不同时期的多发性血栓阻塞,而肺小动脉中膜肌层厚度可正常或变薄,或轻度肌层肥厚[9];(3)有研究发现在堵塞段/非堵塞段远端的肌性动脉可见内膜增生、中膜平滑肌增殖以及血管丛样改变[8,10-11],这些病理改变与特发性肺动脉高压类似。
根据病理学改变把CTEPH分为四型:第1型约占血栓栓塞性肺动脉高压病例的25%,是指在主或叶肺动脉内的新鲜血栓;第2型约占40%,段动脉近端的肺动脉内膜增厚、纤维化,伴或不伴机化血栓;第3型约占30%,段动脉远端和亚段肺动脉纤维化、内膜增厚,伴或不伴机化的血栓;第4型<5%,显微镜下可见远端小动脉的血管病变,无可见的血栓栓塞[12]。
2.2发病机制
近年来关于CTEPH的临床研究取得了一定的进展,但对于CTEPH发生、发展的病理生理学机制的研究相对匮乏,因此目前对于CTEPH确切的发病机制尚不十分清楚。传统的观点认为,CTEPH是深静脉血栓形成和肺动脉栓塞自然病程的延续,是因急性肺动脉栓塞的血栓未能及时完全溶解、反复发生血栓栓塞、血栓机化阻塞肺血管床,导致肺动脉压力升高。而近几年的一些研究结果对传统的观点提出了质疑:(1)流行病学研究提示,急性肺动脉栓塞后,0.5%~8.8%的患者发生了CTEPH[13],而不是所有或大部分肺动脉栓塞的患者都进展为CTEPH;(2)部分CTEPH患者肺动脉高压的发生发展与肺血管堵塞并无直接的因果关系[14];(3)有研究发现在堵塞段/非堵塞段远端的肌性动脉可见内膜增生、中膜平滑肌增殖以及血管丛样改变[8,10-11],而这些病理改变与动脉性肺动脉高压,尤其是特发性肺动脉高压类似;(4)用血栓栓塞的方法未能成功制备CTEPH的动物模型[15]。由此来看,不能把CTEPH的发病机制简单理解为深静脉血栓形成和肺动脉栓塞自然病程的延续。
从病理特点来看,CTEPH的发生包括了血栓形成、血栓溶解异常以及肺血管重塑等重要环节,而血栓形成、血栓溶解异常以及肺血管重塑都与血管内皮功能密不可分。内皮细胞的一项重要的生理功能就是分泌多种抗血小板和抗凝物质(包括前列环素、一氧化氮、蛋白S、凝血因子V等),抑制血小板的黏附和凝集、抑制血栓形成,为正常的血液流动提供一个抗凝的光滑表面。但当内皮细胞受损时,损伤的内皮细胞可分泌血小板活化因子、血小板黏附蛋白、血管性血友病因子、血小板反应素、纤溶酶原激活物抑制剂-1等促凝和抗纤溶物质,从而为血栓的形成提供了条件并使血栓的溶解发生异常。此外,内皮细胞可分泌多种血管活性物质,包括内皮源性超极化因子、内皮源性舒张因子、内皮素-1、血管紧张素Ⅱ、神经肽Y、成纤维细胞生长因子等,当内皮细胞功能障碍时可导致这些血管活性物质以及细胞因子分泌的失衡。有研究已证实,这些血管内皮源性因子的失衡可导致肺血管收缩,促使肺动脉内皮细胞和平滑肌细胞增殖,是肺动脉高压发生的重要机制之一[16]。另外,血管内皮细胞受损导致血管平滑肌细胞直接暴露于各种循环因子,可继发平滑肌细胞增殖。因此目前认为,血管内皮功能异常可能参与了血栓形成、血栓溶解异常以及血管重塑的各个环节,血管内皮功能障碍可能是血栓与血管重塑相互作用的关键所在,三者的相互作用机制可能是CTEPH发病的关键。
3临床表现及诊断
3.1临床表现
3.1.1症状与体征
进行性的劳力性呼吸困难是所有CTEPH患者最常见的症状,其他还包括咳血、心悸、疲劳,随着疾病的进展可能会出现劳力性胸痛、晕厥前兆和晕厥等。一部分患者表现为单次肺动脉栓塞发生或复发后而出现的进行性劳力性呼吸困难、咳血等,另外有63%的CTEPH患者没有急性肺动脉栓塞的病史[17],进行性劳力性呼吸困难、迅速进展的疲劳是其最主要的症状。
CTEPH患者的阳性体征包括左胸骨旁隆起、肺动脉听诊区第二心音亢进、P2>A2、P2固定分裂,当发生显著右心室肥厚或右心室衰竭时可有右心室抬举性搏动、颈静脉怒张、显著的颈静脉A波和V波、右心室第3心音、三尖瓣反流或肺动脉瓣关闭不全的杂音、肝脏淤血肿大、胸腹腔积液和外周水肿等。三尖瓣反流是由三尖瓣环扩张所致。部分CTEPH患者可发现周围肺野血流杂音尤其是在下肺野,杂音音调较高呈吹风样,吸气时加重而在屏住呼吸时更容易闻及,这些杂音可能由于血液通过不完全闭塞的肺动脉引起的湍流所致。如此特殊的血流杂音在其他类型的肺动脉高压患者中从未被描述过[18]。
3.1.2超声心动图
对于临床怀疑CTEPH的患者,超声心动图可作为首选的筛查手段。超声心动图可敏感地探测肺动脉压力以及右心功能异常,表现为肺动脉压力升高、右心房和/或右心室扩张肥大、右心室收缩功能异常、三尖瓣反流、室间隔左移并与左室后壁同向运动、左心室缩小等,但这些异常表现对于CTEPH的诊断特异性不高。有学者提出在急性肺动脉栓塞后怀疑CTEPH的患者中,超声心动图联合血清标记物N-末端脑钠肽前体(NT-proBNP)检测可用于排除CTEPH的诊断[19]。
3.1.3核素肺通气/灌注显像
CTEPH患者核素肺通气/灌注(V/Q)显像的典型表现为一个或多个肺段分布的通气和灌注不匹配,肺通气和灌注显像正常的可排除CTEPH。此外V/Q显像可用于区分肺动脉高压是血栓栓塞性的还是其他原因所致,而多发的灌注缺损只提示CTEPH。与CT肺动脉成像(CTPA)相比,V/Q显像对远端肺动脉栓塞的检出率较高,且V/Q显像对CTEPH诊断的敏感性为96%~97%,特异性为90%~95%;而CTPA的敏感性为51%,特异性为99%,即使应用320排CT检查,CTPA对肺段血管水平栓塞的诊断敏感性也仅为86%[20-21]。因此对所有怀疑CTEPH的患者应首选V/Q显像检查。
尽管V/Q显像对CTEPH诊断有很高的敏感性和特异性,但不能定位栓塞的解剖范围,也不能指导手术治疗的可行性,而且近年来有研究发现其发现的肺动脉缺损程度与CTEPH患者的肺血管阻力、平均肺动脉压力缺乏相关性[21]。
3.1.4CT肺动脉成像
肺动脉栓塞的CT肺动脉成像(CTPA)表现分为直接和间接征象,直接征象为肺动脉分支减少、血管内壁不光滑、各级肺动脉管腔内充盈缺损及肺动脉的断面细小或突然截断,CTEPH时肺动脉管壁不规则,管腔内束状、网状或袋状改变及完全阻塞[22];间接征象为肺窗可见马赛克征(局限性肺纹理分布不均匀或稀疏)、以胸膜为基底的楔形梗死灶、肺动脉主干扩张、右心室增大、栓子近侧的肺血管增粗、远端肺血管纹理变细或缺如、胸膜肥厚、胸腔积液等。CTPA还可发现部分由心脏病变导致的肺动脉高压及异常扩张的支气管动脉,而支气管动脉扩张是公认的CTEPH的特征。CTPA在检出肺段以上血管水平的慢性栓塞性病变的敏感性和特异性较高,因此在CTEPH手术治疗可行性评估中起到很重要的作用。CTPA和肺动脉造影(PAA)对诊断CTEPH的准确性基本相似,但PAA对诊断肺段动脉病变更为可靠[18]。
3.1.5PAA
PAA目前仍是肺栓塞和CTEPH诊断的“金标准”,一般与右心导管检查同时进行。CTEPH患者PAA的表现有杯口状充盈缺损,肺动脉条索状狭窄或突然狭窄,血管内膜不规则,主、叶、段肺动脉起始部完全阻塞等。与机化血栓栓塞样物质相关的CTEPH PAA特征有囊状充盈缺损、肺动脉呈网状或带状改变、内膜不规整、主支肺动脉的陡然狭窄以及叶或段肺动脉起始部闭塞[12]。PAA对于明确是否有慢性血栓栓塞、栓塞部位及手术治疗可行性评估具有重要价值。影像学血栓负荷与血流动力学参数的匹配情况是评估手术可行性、手术风险及预后的重要指标,因此,PAA在CTEPH评估手术治疗可行性方面具有更大的优势,目前也被认为是CTEPH手术评估的“金标准”。由于PAA是有创性检查,因此一般不作为CTEPH的首选检查方法,只有当CTPA和V/Q显像都不能明确诊断或需要手术评估时,才选择PAA。
3.1.6右心导管检查
任何有不能解释的呼吸困难,并在V/Q显像发现节段性或较大的充盈缺损,尤其是超声心电图提示右心房或右心室功能不全者,应考虑右心导管检查。行右心导管检查者必须同时进行肺动脉造影以明确CTEPH的诊断,并评估栓塞程度以及手术治疗的可能性。
3.2诊断
CTEPH的诊断涵盖了两方面的内容,(1)肺动脉高压的诊断:肺动脉高压定义为,在静息时右心导管检查肺动脉平均压≥25 mm Hg(1 mm Hg=0.133 3 kPa)、肺动脉楔压≤15 mm Hg和肺血管阻力(PVR)>240 dyn·s·cm-5[23];(2)肺动脉高压的病因诊断:包括影像学检查发现肺动脉内有慢性血栓栓塞征象,或有肺栓塞病史后肺动脉平均压≥25 mm Hg且持续6个月以上[6]。满足以上两点可确诊CTEPH。肺栓塞发生后无症状的患者不需要进行CTEPH的筛查。对于肺动脉高压的患者,应常规进行CTEPH的评估。2014 ESC急性肺动脉栓塞诊断和管理指南推出了新的CTEPH诊断流程[24](见图1)。
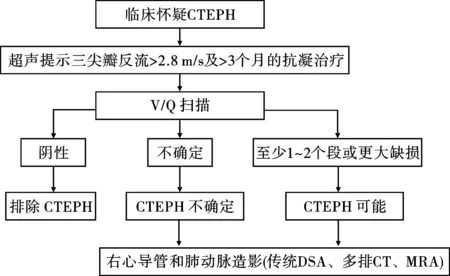
注:DSA:数字减影血管造影;MRA:磁共振血管成像。
4治疗进展
4.1内科治疗
内科药物治疗是CTEPH综合治疗中的关键所在,包括抗凝治疗、改善右心功能以及近年来的新型靶向药物治疗。(1)抗凝治疗:对于所有CTEPH患者如无抗凝禁忌证,则应终生抗凝治疗[24],抗凝治疗的目的是为了防止再发血栓或原位血栓的延伸。目前循证医学证据比较充分的是口服华法林钠,使国际标准化比率(INR)调整为2~3。新型的口服抗凝药物,如直接凝血酶抑制剂和Xa因子抑制剂等,对CTEPH的作用尚无循证医学的支持。(2)改善右心功能:可应用利尿剂减轻外周水肿,应用洋地黄类药物改善右心室收缩功能;钙离子拮抗剂、血管紧张素转换酶抑制剂等药物的治疗效果并不理想。(3)新型靶向药物:包括前列环素类药物、内皮素受体拮抗剂、磷酸二酯酶-5抑制剂和可溶性鸟甘酸环化酶受体激动剂。目前一些临床研究显示靶向药物治疗可改善患者血流动力学及活动耐量,部分研究还提示可能会提高患者生存率。Skoro-Sajer等[25]研究表明与传统治疗组相比,非手术和术后持续肺动脉高压患者应用曲前列素后,其活动耐力、NYHA分级、NT-proBNP、PVR、心排血量及生存率均得到显著改善。欧洲CTEPH注册登记研究[2]结果显示,对于无法进行手术治疗的和术后持续性肺动脉高压的患者,临床上试用不同类型的靶向药物治疗均可不同程度地改善患者的血流动力学或临床症状。来自日本的一项研究表明,应用波生坦和西地那非组的CTEPH患者5年的生存率为88.9%,而对照组的生存率为60.2%,提示波生坦和西地那非可能会提高CTEPH患者的生存率[26]。新近发表的应用可溶性鸟甘酸环化酶受体激动剂riociguat治疗不能手术治疗或术后存在持续或再发肺动脉高压的CTEPH患者的前瞻性、随机、对照研究显示,与对照组相比,治疗组的PVR、WHO心功能分级、NT-proBNP水平以及6分钟步行距离均明显改善[27]。BENEFIT研究是一项评价波生坦治疗不能手术的CTEPH患者临床效果的随机、双盲、安慰剂、对照研究,该研究结果提示波生坦能够降低PVR和NT-proBNP水平,但6分钟步行距离没有改善,而且从治疗到临床恶化的时间没有改善[28]。由此来看,新型靶向药物治疗CTEPH尚需要更多的循证医学证据支持。目前更多的专家学者倾向于把靶向药物治疗应用于无法进行手术治疗、术后持续性或复发性CTEPH患者以及手术前的桥接治疗(稳定患者的血流动力学状态以降低手术风险)。
4.2介入治疗
介入治疗是指经皮肺血管成形术(percutaneous transluminal pulmonary angioplasty,PTPA)。2001年Feinstein等[29]首次报道了对18例无手术指征的CTEPH患者行球囊扩张肺血管成形术(balloon pulmonary angioplasty,BPA)治疗,选择完全闭塞、充盈缺损或管腔内呈网状的肺动脉进行扩张,平均随访36个月,结果显示肺动脉平均压、NYHA心功能分级、6分钟步行距离均明显改善。日本学者Sugimura等[30]的研究显示,对于远端型CTEPH患者PTPA可显著改善肺血流动力学和肺动脉结构,并改善长期预后。同样来自日本的学者Mizoguchi等[31]的研究也提示,对于不能手术治疗的CTEPH患者介入治疗可改善患者临床症状,改善血流动力学参数,且降低病死率。介入治疗尽管出现了喜人的曙光,但也面临许多问题。目前现有的临床数据样本较少,统计结果可能会有偏差,其远期疗效及对预后的影响尚不明确,因此尚需更多的大样本的临床试验数据来进一步阐明。
4.3外科手术治疗
手术治疗是指肺动脉血栓内膜切除术又称为肺动脉内膜切除术(pulmonary endarterectomy,PEA)。目前已经证实PEA可恢复肺灌注,减轻右心室后负荷,使通气血流比例恢复正常,大部分患者术后血流动力学参数和活动耐量恢复正常,部分患者可治愈,因此PEA已成为CTEPH患者最主要和首选的治疗方法。美国胸内科医师学会推荐的手术适应证为:NYHA心功能分级Ⅲ~Ⅳ级;术前PVR>300 dyn·s·cm-5;血栓位于手术可及的肺动脉干、叶动脉、段动脉或亚段动脉;没有严重的伴随疾病。严重的左心衰竭和明显的阻塞或限制性肺疾病是手术禁忌。最近的一项调查研究表明,CTEPH患者围手术期生存率为97.7%,6年及以上生存率为75%~92.3%[32]。
2014年ESC急性肺动脉栓塞诊断和管理指南指出,PEA仍是CTEPH患者的首选治疗;指南强调,对于明确诊断的CTEPH患者需终生抗凝治疗(推荐级别ⅠC);对于所有CTEPH患者,必须由一个多学科专家团队评估是否行手术或药物治疗(推荐级别ⅠC);对于不能手术或术后持续存在(或再发)的CTEPH,可使用鸟苷酸环化酶激动剂riociguat(推荐级别ⅠB)或其他已批准的靶向药物治疗(推荐级别ⅡbB);指南制订了新的CTEPH治疗流程[24](见图2)。

图2 CTEPH治疗流程图[24]
5预后
未经治疗的CTEPH患者预后很差。既往的研究表明,未经治疗的肺动脉平均压>50 mm Hg的CTEPH患者,2年的生存率为20%[33]。近年来,随着抗凝治疗的规范化,降低肺动脉压力的新型靶向药物的临床应用特别是PEA在临床的广泛应用,使CTEPH患者的生存率明显提高。Saouti等[34]的研究表明,不能进行手术治疗的CTEPH患者1、3、5年生存率分别为93%、78%、68%;其中口服新型靶向药物治疗的患者1、3、5年生存率分别为97%、84%、79%,其结论认为,基线水平的血流动力学参数(包括mPAP、右心房压力和PVR)和6分钟步行距离是不能手术治疗的CTEPH患者病死率的预测因子。Mayer等[35]研究显示,手术治疗的CTEPH患者,围手术期的病死率为4.7%,术后1年的病死率为7%,PEA与较低的住院病死率、血流动力学和运动能力的改善相关。
6结语
CTEPH是一种自然预后极差的疾病,但经过规范化治疗的患者其预后可得到明显改善,因此对于一经诊断的CTEPH患者应该立即积极治疗,同时为了取得更好的治疗效果,应该做到早诊断、早治疗。这就要求临床医生提高对CTEPH的认知:对于劳力性呼吸困难或右心衰竭表现者尽量明确病因;对于肺栓塞患者在积极的规范化治疗的同时要做好随访;对于所有诊断为CTEPH的患者都应积极地进行多学科评价,评估患者能否手术治疗,毕竟PEA是目前CTEPH重要而首选的治疗手段。目前关于CTEPH还有一些问题亟待解决:(1)中国CTEPH流行病学资料尚欠缺;(2)CTEPH确切的发病机制尚不明确;(3)新型靶向药物以及介入治疗是否能改善CTEPH患者的长期预后等。期待随着基础和临床研究的深入,CTEPH的诊治工作将会更加完善。
[ 参 考 文 献 ]
[1]Simonneau G, Gatzoulis MA, Adatia I,et al. Updated clinical classification of pulmonary hypertension[J].J Am Coll Cardiol,2013,62(25 Suppl):D34-D41.
[2]Pepke-Zaba J,Delcroix M,Lang I,et al.Chronic Thromboembolic Pulmonary Hypertension(CTEPH):results from an international prospective registry[J].Circulation,2011,124(18):1973-1981.
[3]Condliffe R,Kiely DG,Gibbs JS,et al.Improved outcomes in medically and surgically treated chronic thromboembolic pulmonary hypertension[J].Am J Respir Crit Care Med,2008,177(10):1122-1127.
[4]Kirson NY,Birnbaum HG,Ivanova JI,et al.Prevalence of pulmonary arterial hypertension and chronic thromboembolic pulmonary hypertension in the United States[J].Curr Med Res Opin,2011,27(9):1763-1768.
[5]Escribano-Subias P,Blanco I,Lopez-Meseguer M,et al.Survival in pulmonary hypertension in Spain:insights from the Spanish registry[J].Eur Respir J,2012,40(3):596-603.
[6]Piazza G,Goldhaber SZ.Chronic thromboembolic pulmonary hypertension[J].N Engl J Med,2011,364(4):351-360.
[7]韩新鹏,陈佩,马文瑞,等.慢性血栓栓塞性肺动脉高压的流行病学研究[J].中国呼吸与危重监护杂志,2013,12(4):379-383.
[8]Galie N,Kim NH.Pulmonary microvascular disease in chronic thromboembolic pulmonary hypertension[J].Proc Am Thorac Soc,2006,3(7):571-576.
[9]阮英茆.常见不同类型肺血管病病理学及从病理资料看临床存在的问题[J].心电与循环,2014,33(6):439-441.
[10]Berger G,Azzam ZS,Hardak E,et al.Idiopathic pulmonary arterial hypertension or chronic thromboembolic pulmonary hypertension:can we be certain?[J].Isr Med Assoc J,2011,13(2):106-110.
[11]Scheidl SJ,Englisch C,Kovacs G,et al.Diagnosis of CTEPH versus IPAH using capillary to end-tidal carbon dioxide gradients[J].Eur Respir J,2012,39(1):119-124.
[12]Jaff MR, McMurtry MS,Archer SL,et al. Management of massive and submassive pulmonary embolism, lliofemoral deep vein thrombosis, and chronic thromboembolic pulmonary hypertension:a scientific statement from the American Heart Association[J].Circulation,2011,123(16):1788-1830.
[13]Korkmaz A,Ozlu T,Ozsu S,et al.Long-term outcomes in acute pulmonary thromboembolism:the incidence of chronic thromboembolic pulmonary hypertension and associated risk factors[J]. Clin Appl Thromb Hemost,2012,18(3):281-288.
[14]翟振国,杨媛华,王军,等.急性肺血栓栓塞症与慢性血栓栓塞性肺动脉高压的自然病程[J].中华结核和呼吸杂志,2009, 32(2):141-143.
[15]Mercier O,Fadel E.Chronic thromboembolic pulmonary hypertension:animal models[J].Eur Respir J,2013,41(5):1200-1206.
[16]Delcroix M,Vonk-Noordegraaf A,Fadel E,et al.Vascular and right ventricular remodelling in chronic thromboembolic pulmonary hypertension[J].Eur Respir J,2013,41(1):224-232.
[17]Lang IM.Chronic thromboembolic pulmonary hypertension—not so rare after all[J]. N Engl J Med,2004,350(22): 2236-2238.
[18]Auger WR,Kin NH,Trow TK.Chronic thromboembolic pulmonary hypertension [J].Clin Chest Med,2010,31(4):741-758.
[19]Klok FA,Surie S,Kempf T,et al.A simple non-invasive diagnostic algorithm for ruling out chronic thromboembolic pulmonary hypertension in patients after acute pulmonary embolism[J].Thromb Res,2011,128(1):21-26.
[20]He J,Fang W,Lv B,et al.Diagnosis of chronic thromboembolic pulmonary hypertension:comparison of ventilation/perfusion scanning and multidetector computed tomography pulmonary angiography with pulmonary angiography[J].Nucl Med Commun,2012,33(5):459-532.
[21]Hoey ET,Mirsadraee S,Pepek-Zaba J,et al.Dual-energy CT angiography for assessment of regional pulmonary perfusion in patients with chronic thromboembolic pulmonary hypertension:initial experience[J].Am J Roentgenol,2011,196(3): 524-532.
[22]Auger WR,Channick RN,Kerr KM,et al.Evaluation of patients with suspected chronic thromboembolic pulmonary hypertension[J].Semin Thorac Cardiovasc Surg,1999,11(2):179-190.
[23]Hoeper MM,Bogaard HJ,Condliffe R,et al.Definitions and diagnosis of pulmonary hypertension[J].J Am Coll Cardiol,2013,62(25 Suppl):D42-D50.
[24]Konstantinides SV,Torbicki A, Agnelli G, et al.2014 ESC Guidelines on the diagnosis and management of acute pulmonary embolism[J].Eur Heart J,2014,35(43):3033-3069.
[25]Skoro-Sajer N,Bonderman D,Wiesbauer F,et al.Treprostinil for severe inoperable chronic thromboembolic pulmonary hypertension[J].J Thromb Haemost,2007,5(3):483-489.
[26]Nishimura R,Tanabe N,Sugiura T,et al.Improved Survival in Medically Treated Chronic Thromboembolic Pulmonary Hypertension[J].Circ J,2013,77(8):2110-2117.
[27]Ghofrani HA, D’Armini AM, Grimminger F, et al. Riociguat for the treatment of chronic thromboembolic pulmonary hypertension[J].N Engl J Med,2013,369(4):319-329.
[28]Jaïs X, D’Armini AM, Jansa P,et al. Bosentan for treatment of inoperable chronic thromboembolic pulmonary hypertension: BENEFiT (Bosentan Effects in iNopErable Forms of chronIc Thromboembolic pulmonary hypertension), a randomized, placebo-controlled trial[J].J Am Coll Cardiol,2008,52(25):2127-2134.
[29]Feinstein JA, Goldhaber SZ, Lock JE,et al.Balloon pulmonary angioplasty for treatment of chronic thromboembolic pulmonary hypertension[J].Circulation,2001,103(1):10-13.
[30]Sugimura K, Fukumoto Y, Satoh K,et al.Percutaneous transluminal pulmonary angioplasty markedly improves pulmonary hemodynamics and long-term prognosis in patients with chronic thromboembolic pulmonary hypertension[J].Circ J,2012,76(2):485-488.
[31]Mizoguchi H, Ogawa A, Munemasa M,et al.Refined balloon pulmonary angioplasty for inoperable patients with chronic thromboembolic pulmonary hypertension[J].Circ Cardiovasc Interv,2012,5(6):748-755.
[32]Madani MM,Auger WR,Pretorius V,et al.Pulmonary endarterectomy:recent changes in a single institution’s experience of more than 2 700 patients[J].Ann Thorac Surg,2012,94(1):97-103.
[33]Riedel M,Stanek V,Widimsky J,et al.Long-term follow-up of patients with pulmonary thromboembolism.Late prognosis and evolution of hemodynamic and respiratory data[J].Chest,1982,81(2):151-158.
[34]Saouti N, de Man F, Westerhof N, et al. Predictors of mortality in inoperable chronic thromboembolic pulmonary hypertension[J].Respir Med,2009,103(7):1013-1019.
[35]Mayer E,Jenkins D,Lindner J,et al.Surgical management and outcome of patients with chronic thromboembolic pulmonary hypertension:results from an international prospective registry[J].J Thorac Cardiovasc Surg,2011,141(3):702-710.
作者简介:郭晓曦(1973—),副主任医师,学士,主要从事心血管内科研究。Email:xichun0097@sina.com
【中图分类号】R544.1+6
【文献标志码】A【DOI】10.16806/j.cnki.issn.1004-3934.2016.03.029
收稿日期:2015-10-08
Chronic Thromboembolic Pulmonary Hypertension
GUO Xiaoxi1,ZHANG Huimin2
【Abstract】Chronic thromboembolic pulmonary hypertension, one kind of pulmonary hypertension, is a natural poor prognosis of disease. Presently organized thrombus and pulmonary vascular remodeling is recognized as one of the important causes of the disease. In recent years, with the development of basic and clinical research, the cognition of chronic thromboembolic pulmonary hypertension is increased. With the clinical application of surgery, interventional therapy and new targeted drugs, its prognosis has been improved. Reviews for the pathogenesis, pathology, diagnosis and treatment of chronic thromboembolic pulmonary hypertension will be summarized in this article.
【Key words】Chronic thromboembolic pulmonary hypertension;Pathogenesis;Pathology;Manifestations;Treatment;Prognosis

