糖尿病对巴塞罗那临床肝癌分期B期原发性肝细胞癌患者经肝动脉化疗栓塞术后预后的影响研究
黄高峰,庞志刚,贾华磊
·论著·
糖尿病对巴塞罗那临床肝癌分期B期原发性肝细胞癌患者经肝动脉化疗栓塞术后预后的影响研究
黄高峰,庞志刚,贾华磊
450014河南省郑州市,郑州大学第二附属医院普外科(黄高峰,庞志刚),消化内科(贾华磊)
【摘要】目的分析糖尿病(DM)对巴塞罗那临床肝癌(BCLC)分期B期原发性肝细胞癌(HCC)患者经肝动脉化疗栓塞(TACE)术后预后的影响。方法选取2012年1月—2015年6月就诊于郑州大学第二附属医院行TACE术的符合纳入与排除标准的HCC患者151例,其中HCC合并DM患者(17例)作为病例组,HCC未合并DM患者(134例)作为对照组。分析两组患者一般资料及预后,采用Cox比例风险回归分析影响BCLC分期B期HCC患者TACE术后预后的因素。结果病例组和对照组性别、年龄、丙氨酸氨基转移酶(ALT)、Child-Pugh分级、甲胎蛋白(AFP)、肿瘤直径之和、门静脉高压发生率、抗病毒治疗、治疗次数比较,差异均无统计学意义(P>0.05);病例组空腹血糖(FPG)水平高于对照组(P<0.05)。以性别、年龄、是否合并DM、ALT、Child-Pugh分级、AFP、肿瘤直径之和、是否门静脉高压、是否抗病毒治疗、治疗次数作为自变量,以TACE术后预后为因变量,进行单因素Cox比例风险回归分析,结果显示,是否合并DM、ALT、Child-Pugh分级、AFP、肿瘤直径之和、是否门静脉高压、是否抗病毒治疗、治疗次数与HCC患者TACE术后预后相关(P<0.05)。多因素Cox比例风险回归分析结果显示,是否合并DM、Child-Pugh分级、肿瘤直径之和、是否抗病毒治疗、治疗次数是HCC患者TACE术后预后的影响因素(P<0.05)。对照组患者1年生存率为67%,2年生存率为20%,中位生存期为17个月。病例组患者1年生存率为44%,2年生存率为7%,中位生存期为11个月。经Log-rank检验及Breslow检验,两组生存率比较,差异均有统计学意义(χ2=11.126,P=0.001;χ2=10.430,P=0.001)。结论DM是影响BCLC分期B期HCC患者TACE术后预后的独立危险因素。
【关键词】糖尿病;肝肿瘤;肝动脉化疗栓塞;预后
黄高峰,庞志刚,贾华磊.糖尿病对巴塞罗那临床肝癌分期B期原发性肝细胞癌患者经肝动脉化疗栓塞术后预后的影响研究[J].中国全科医学,2016,19(17):2010-2014.[www.chinagp.net]
Huang GF,Pang ZG,Jia HL.Influence of diabetes on the prognosis of patients with Barcelona clinic liver cancer stage B HCC after transcatheter arterial chemoembolization[J].Chinese General Practice,2016,19(17):2010-2014.
糖尿病(DM)是全球流行性疾病,除了DM并发症外,近来DM与肿瘤的关系日益引起关注,相关流行病学资料表明DM是原发性肝细胞癌(HCC)发病的危险因素之一[1],并且影响其根治术后预后[2],但国内外有关DM对巴塞罗那临床肝癌(BCLC)分期B期HCC介入术后预后影响的研究资料较少,本研究通过对本院诊治的HCC合并DM患者的临床资料进行分析,探讨DM是否为影响BCLC分期B期HCC患者经肝动脉化疗栓塞(TACE)术后预后的因素之一。
1资料与方法
1.1纳入与排除标准纳入标准为:(1)HCC诊断标准符合美国肝病学会(AASLD)肝细胞癌临床诊断标准[3]且伴有慢性乙型肝炎病毒感染病史,即确诊为HCC时乙型肝炎表面抗原(HBsAg)为阳性;(2)BCLC分期B期。排除标准为:(1)非HCC,包括胆管细胞癌、混合细胞癌或伴有其他特殊类型的原发性肝癌;(2)确诊为HCC后行除TACE外的相关处理,包括手术、化疗、放疗、免疫治疗、细胞靶向治疗以及明确疗效的中草药治疗等;(3)明确的丙型肝炎病毒(HCV)、丁型肝炎病毒(HDV)和人类免疫缺陷病毒(HIV)感染;(4)长期大量酗酒,男性饮酒折合乙醇量超过80 g/d或女性超过40 g/d且时间超过10年;(5)明确的黄曲霉素暴露史,或明确的药物及毒物引起的肝脏损伤病史;(6)存在其他系统的原发性恶性肿瘤,包括血液系统白血病、淋巴瘤和消化系统原发性恶性肿瘤;(7)外籍患者;(8)存在血色病、肝豆状核变性(Wlison病)、自身免疫性肝炎、原发性胆汁性肝硬化、原发性硬化性胆管炎;存在风湿免疫性和/或变态反应性疾病包括系统性红斑狼疮、强直性脊柱炎等;(9)严重的心、脑、肺及肾脏疾病,严重的精神疾病,包括明确诊断的严重抑郁症、焦虑症等;(10)临床、生化及影像资料等严重缺失,对统计学分析的结果产生明显影响。
1.2一般资料选取2012年1月—2015年6月就诊于郑州大学第二附属医院行TACE术的符合纳入与排除标准的HCC患者151例,其中男104例,女47例;年龄32~73岁,平均年龄(56.7±8.5)岁;合并DM者17例(11.3%)。将HCC合并DM患者(17例)作为病例组,其中男9例,女8例;年龄44~66岁,平均年龄(54.8±7.1)岁。HCC未合并DM患者(134例)作为对照组,其中男95例,女39例;年龄32~73岁,平均年龄(56.9±8.6)岁。DM的诊断符合2005年美国糖尿病学会提出的诊断标准[4],具体标准如下:(1)糖尿病症状+随意静脉血浆葡萄糖≥11.1 mmol/L,糖尿病症状:多尿、多饮和不明原因体质量减轻,随意血糖:不考虑上次进食时间的任一时相血糖;(2)空腹血糖(FPG)≥7.0 mmol/L,空腹:禁热卡摄入至少8 h;(3)口服葡萄糖耐量试验(OGTT)后2 h静脉血浆葡萄糖(2 hPG)≥11.1 mmol/L,OGTT:成人口服相当于75 g无水葡萄糖的水溶液(或含结晶水葡萄糖82.5 g溶于250~300 ml),饮第1口时开始计时,于5 min内服完。本研究中患者均签署知情同意书,并且经本院伦理委员会批准同意。
1.3治疗方法正常肝脏的血供25%来自肝动脉,75%来自门静脉,而HCC的血供主要来自肝动脉[5],TACE是治疗BCLC分期B期HCC患者的主要手段[6]。TACE由介入科医师操作,栓塞方法采用肿瘤供血血管的超选择栓塞,栓塞模式为碘油-化疗药物栓塞后再用明胶海绵栓塞主干,化疗药物采用联合用药,分别为5-FU(10 ml∶0.25 g,国药准字H31020593,天津金耀药业有限公司)0.5 g、丝裂霉素(2 mg,国药准字H33020786,浙江海正药业股份有限公司)2 mg和表柔比星〔10 mg,国药准字H2000496,辉瑞制药(无锡)有限公司〕20 mg。术后1~3个月复查,并根据肿瘤生长情况及患者身体状况决定治疗次数。术后抗病毒治疗[7]为口服核苷类似物恩替卡韦分散片(0.5 mg,国药准字H20100019,江苏正大天晴药业股份有限公司)0.5 mg,1次/d,并每月复查肝功能及乙型肝炎病毒DNA水平,因患者依从性差别,部分患者TACE术后未行抗病毒治疗。DM患者血糖水平依据《中国2型糖尿病防治指南(2010年版)》进行控制[8]。
1.4随访情况主要通过患者门诊复查和电话随访等方式获得治疗次数及生存时间等资料,观察起点为2012年1月患者确诊为HCC并行第1次TACE的时间,电话随访1次/月,以患者死亡或截至随访时间为观察终点事件,随访截止日期为2015-08-30。

2结果
2.1对照组和病例组一般资料比较对照组和病例组性别、年龄、丙氨酸氨基转移酶(ALT)、Child-Pugh分级、甲胎蛋白(AFP)、肿瘤直径之和、门静脉高压发生率、抗病毒治疗、治疗次数比较,差异均无统计学意义(P>0.05);病例组FPG水平高于对照组,差异有统计学意义(P<0.05,见表1)。
2.2HCC患者TACE术后预后影响因素的单因素Cox比例风险回归分析以性别、年龄、是否合并DM、ALT、Child-Pugh分级、AFP、肿瘤直径之和、是否门静脉高压、是否抗病毒治疗、治疗次数作为自变量(见表2),以TACE术后预后(赋值:生存=0,死亡=1)为因变量,进行单因素Cox比例风险回归分析,α入=0.05,α出=0.10,结果显示,是否合并DM、ALT、Child-Pugh分级、AFP、肿瘤直径之和、是否门静脉高压、是否抗病毒治疗、治疗次数与HCC患者TACE术后预后相关(P<0.05,见表3)。
2.3HCC患者TACE术后预后影响因素的多因素Cox比例风险回归分析为正确估计各个变量的综合效应,有效控制混杂因素对结果的干扰,将单因素分析中P<0.05的变量作为自变量,以TACE术后预后作为因变量,进行多因素Cox比例风险回归分析,α入=0.05,α出=0.10,结果显示,是否合并DM、Child-Pugh分级、肿瘤直径之和、是否抗病毒治疗、治疗次数是HCC患者TACE术后预后的影响因素(P<0.05,见表4)。
2.4两组患者TACE术后生存率比较对照组患者1年生存率为67%,2年生存率为20%,中位生存期为17个月。病例组患者1年生存率为44%,2年生存率为7%,中位生存期为11个月。经Log-rank检验及Breslow检验,两组生存率比较,差异均有统计学意义(χ2=11.126,P=0.001;χ2=10.430,P=0.001,见图1)。
表2HCC患者TACE术后预后的影响因素赋值表
Table 2Value assignment of the influencing factors for the prognosis after TACE of HCC patients

变量赋值性别男=1,女=2年龄(岁)≤50=1,>50=2合并DM是=1,否=2ALT(U/L)≤50=1,>50=2Child-Pugh分级(级)A=1,B=2AFP(μg/L)≤500=1,>500=2肿瘤直径之和(mm)<50=1,≥50=2门静脉高压是=1,否=2抗病毒治疗是=1,否=2治疗次数(次)1~2=1,3~4=2,≥5=3
注:DM=糖尿病
表3HCC患者TACE术后预后影响因素的单因素Cox比例风险回归分析
Table 3Univariate Cox proportional hazards regression analysis on the influencing factors for the prognosis after TACE of HCC patients

影响因素βSEWaldχ2值RR值95%CIP值性别0.2220.2001.2301.248(0.843,1.848)0.267年龄0.1030.1920.2871.108(0.761,1.613)0.592DM-0.9160.2949.7320.400(0.225,0.711)0.002ALT0.6190.19610.0111.857(1.266,2.725)0.002Child-Pugh分级1.1210.21128.1323.069(2.028,4.644)<0.001AFP0.4160.1884.8860.660(0.456,0.954)0.027肿瘤直径之和2.1390.28655.8928.490(4.846,14.874)<0.001门静脉高压-0.4700.1916.0270.625(0.430,0.910)0.014抗病毒治疗0.3910.1884.3291.478(1.023,2.137)0.037治疗次数-1.0980.17141.2640.334(0.239,0.466)<0.001

表1 对照组和病例组患者一般资料比较
注:a为t值;FPG=空腹血糖,ALT=丙氨酸氨基转移酶,AFP=甲胎蛋白
表4HCC患者TACE术后预后影响因素的多因素Cox比例风险回归分析
Table 4Multivariate Cox proportional hazards regression analysis on the influencing factors for the prognosis after TACE of HCC patients

影响因素βSEWaldχ2值RR值95%CIP值DM-1.2700.31016.7820.281(0.153,0.516)<0.001Child-Pugh分级0.8370.21814.7292.309(1.506,3.540)<0.001肿瘤直径之和2.0490.31043.8127.759(4.230,14.233)<0.001抗病毒治疗0.5040.2046.0991.655(1.110,2.468)0.014治疗次数-0.5650.1948.5080.568(0.388,0.831)0.004
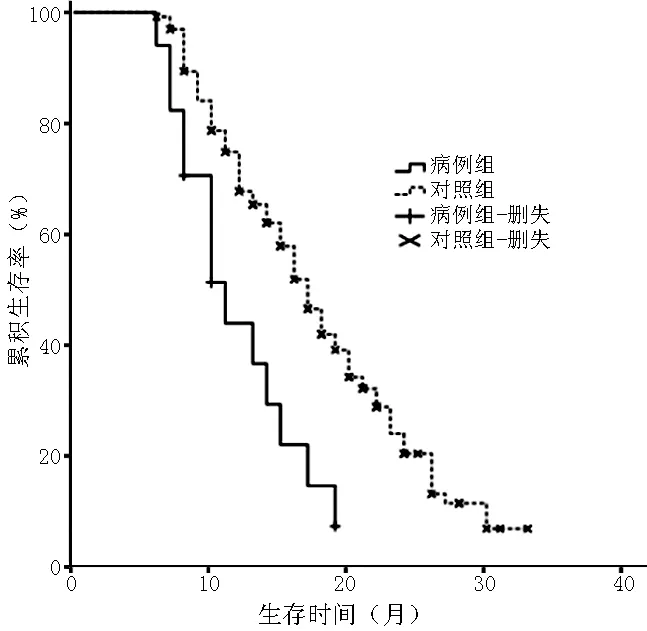
图1 对照组和病例组生存率比较的生存曲线
Figure 1Survival curves of the comparison of survival rate between control group and case group
3讨论
HCC是常见的恶性肿瘤之一,患者预后极差,其发病率在多个国家呈增长趋势[9],全球每年新发病例数超过50万[10]。由于HCC的症状隐匿,诊断时已处于中晚期,缺少疗效显著的治疗方法。HCC患者治疗预后与多种因素有关,BCLC分期纳入肿瘤负荷、残余肝功能状况以及患者的体力状态评分3个评判指标[11],将HCC临床分期和推荐的治疗方法、患者的生存时间结合起来[3],根据肿瘤分期不同推荐不同的治疗方案:肝切除术适用于肝功能良好的早期HCC患者即BCLC分期A期;对于BCLC分期B期患者推荐TACE治疗[12]。
本研究通过对BCLC分期B期HCC患者TACE术后预后影响因素分析表明,除了Child-Pugh分级、肿瘤直径之和、是否抗病毒治疗及治疗次数外,DM也是影响BCLC分期B期HCC患者TACE术后预后的独立影响因素。相关研究表明,DM在HCC患者中的比例高于普通人群[13],在本研究中BCLC分期B期HCC合并DM患者所占比例为11.3%,国内相关研究中纳入了375例HCC患者,其DM发病率为16.8%(63例)[14],本研究略低于其报道,出现该差别的原因可能为DM在不同分期HCC患者中所占的比例不同。本研究根据Kaplan-Meier曲线计算生存率,HCC合并DM患者与HCC未合并DM患者中位生存期分别为11个月和17个月,经Log-rank检验及Breslow检验结果表明,HCC未合并DM患者预后优于HCC合并DM患者,但暂无证据表明HCC合并DM患者TACE术后并发症较HCC未合并DM患者明显增多。
有关DM影响HCC患者预后的机制目前尚不明确,一些研究提出如下假说,DM对肿瘤的影响可能与胰岛素抵抗及高胰岛素血症有关:高胰岛素血症促进胰岛素样生长因子(insulin-like growth factor,IGF)信号系统的高表达,而IGF信号系统在肿瘤的发生发展中起关键作用[15]。关于HCC合并DM患者血糖控制方面相关研究提出,胰岛素疗法和口服磺脲类药物与口服二甲双胍对HCC合并DM患者生存率影响不同:胰岛素疗法和口服磺脲类药物组HCC合并DM患者行根治性切除术后有较高的复发率,应用胰岛素及口服磺脲类药物导致的高胰岛素血症及胰岛素抵抗是影响HCC进展及HCC治疗效果的因素;而二甲双胍组肿瘤复发率较低及总体生存率较未服用组有所提高[16],从而提出了二甲双胍的抗癌作用[17]:其通过依赖上游丝氨酸/苏氨酸蛋白激酶1(liver-kinase B1,LKB1)激活的单磷酸腺苷激活蛋白激酶(adenosine monophosphate activated protein kinase,AMPK)信号转导通路发挥作用,AMPK信号转导通路的激活抑制哺乳动物雷帕霉素靶蛋白(mammalian target of rapamycin,mTOR)通路及其下游产物如核糖体S6激酶1(ribosomal S6 kinase 1,S6K1)等,而这些物质可对细胞周期进程、细胞生长及血管生成等方面起到调控作用,特别是mTOR信号转导通路已经被证实在HCC的发病中起到关键作用。因本研究样本量较少,未能进一步研究胰岛素疗法和口服磺脲类药物与口服二甲双胍对HCC合并DM患者生存率的影响。
总之,HCC是一种多因素参与的疾病,其发生、发展、治疗方案、治疗效果及预后受多种因素影响,DM患者不仅是HCC的高危人群,而且是HCC患者TACE术后预后的独立危险因素之一,术前及术后应积极控制血糖水平,综合治疗,减少其并发症出现,同时需要进一步积极探索HCC合并DM患者血糖控制方案,以改善其预后提高生存率。
作者贡献:黄高峰进行试验设计与实施、资料收集整理、撰写论文、成文并对文章负责;贾华磊进行试验实施、评估、资料收集;庞志刚进行试验设计、质量控制及审校。
本文无利益冲突。
参考文献
[1]Hsianq JC,Gane EJ,Bai WW,et al.Type 2 diabetes:a risk factor for liver mortality and complications in hepatitis B cirrhosis patients[J].J Gastroenterol Hepatol,2015,30(3):591-599.
[2]Tsai MS,Lin CL,Chang SN,et al.Diabetes mellitus and increased postoperative risk of acute renal failure after hepatectomy for hepatocellular carcinoma:a nationwide population-based study[J].Ann Surg Oncol,2014,21(12):3810-3816.
[3]Bruix J,Sherman M,American Association for the Study of Liver Diseases.Management of hepatocellular carcinoma:an update[J].Hepatology,2011,53(3):1020-1022.
[4]American Diabetes Association.Standards of medical care in diabetes[J].Diabetes Care,2005,28(Suppl 1):S4-36.
[5]Meyer T,Kirkwood A,Roughton M,et al.A randomised phase Ⅱ/Ⅲ trial of 3-weekly cisplatin-based sequential transarterial chemoembolisation vs embolisation alone for hepatocellular carcinoma[J].Br J Cancer,2013,108(6):1252-1259.
[6]Murata S,Mine T,Sugihara F,et al.Interventional treatment for unresectable hepatocellular carcinoma[J].World J Gastroenterol,2014,20(37):13453-13465.
[7]Chang TT,Liaw YF,Wu SS,et al.Long-term entecavir therapy results in the reversal of fibrosis/cirrhosis and continued histological improvement in patients with chronic hepatitis B[J].Hepatology,2010,52(3):886-893.
[8]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010年版)[J].中国糖尿病杂志,2012,20(1):S1-37.
[9]Mazzanti R,Gramantieri L,Bolondi L.Hepatocellular carcinoma:epidemiology and clinical aspects[J].Mol Aspects Med,2008,29(1/2):130-143.
[10]Siegel R,Naishadham D,Jemal A.Cancer statistics,2013[J].CA Cancer J Clin,2013,63(1):11-30.
[11]Lencioni R,Chen XP,Dauher L,et al.Treatment of intermediate/advanced hepatocellular carcinoma in the clinic:how can outcomes be improved?[J].Oncologist,2010,15(Suppl 4):42-52.
[12]Hernández-Guerra M,Hernández-Camba A,Turnes J,et al.Application of the Barcelona Clinic Liver Cancer therapeutic strategy and impact on survival[J].United European Gastroenterol J,2015,3(3):284-293.
[13]Jha DK,Mittal A,Gupta SP,et al.Association of type Ⅱ diabetes mellitus with hepatocellular carcinoma occurrence-a case control study from Kathmandu Valley[J].Asian Pac J Cancer Prev,2012,13(10):5097-5099.
[14]Zhang H,Gao C,Fang L,et al.Increased international normalized ratio level in hepatocellular carcinoma patients with diabetes mellitus[J].World J Gastroenterol,2013,19(15):2395-2403.
[15]Giovannucci E,Harlan DM,Archer MC,et al.Diabetes and cancer:a consensus report[J].Diabetes Care,2010,33(7):1674-1685.
[16]Chen TM,Lin CC,Huang PT,et al.Metformin associated with lower mortality in diabetic patients with early stage hepatocellular carcinoma after radiofrequency ablation[J].J Gastroenterol Hepatol,2011,26(5):858-865.
[17]Li D.Metformin as an antitumor agent in cancer prevention and treatment[J].J Diabetes,2011,3(4):320-327.
(本文编辑:贾萌萌)
Influence of Diabetes on the Prognosis of Patients With Barcelona Clinic Liver Cancer Stage B HCC After Transcatheter Arterial Chemoembolization
HUANGGao-feng,PANGZhi-gang,JIAHua-lei.
DepartmentofGeneralSurgery,theSecondAffiliatedHospitalofZhengzhouUniversity,Zhengzhou450014,China
【Abstract】ObjectiveTo analyze the effects of diabetes mellitus on the prognosis of patients with primary Barcelona clinic liver cancer(BCLC)stage B hepatocellular carcinoma(HCC)after transcatheter arterial chemoembolization(TACE).MethodsFrom January 2012 to June 2015,we enrolled 151 HCC patients who underwent TACE in the Second Affiliated Hospital of Zhengzhou University and accorded with inclusion and exclusion criteria.Among them,17 HCC patients combined with DM were enrolled as case group,and 134 HCC patients without DM were enrolled as control group.General data and prognosis of the two groups were analyzed,and Cox proportional hazards regression model was used to analyze the influencing factors for the prognosis of BCLC stage B HCC patients after TACE.ResultsThe two groups were not significantly different in gender,age,ALT,Child-Pugh grading,AFP,the sum of tumor diameter,the incidence of portal hypertension,antiviral therapy and times of treatment(P>0.05);case group was higher than control group in FPG level(P<0.05).With gender,age,having DM or not,ALT,Child-Pugh grading,AFP,the sum of tumor diameter,having portal hypertension or not,receiving antiviral therapy or not and times of treatment as independent variables and prognosis after TACE as dependent variables,univariate Cox proportional hazards regression model analysis showed that the prognosis after TACE of HCC patients had relation with the having DM or not,ALT,Child-Pugh grading,AFP,the sum of tumor diameter,having portal hypertension or not,receiving antiviral therapy or not and times of treatment(P<0.05).Multivariate Cox proportional hazards regression model analysis showed that having DM or not,Child-Pugh grading,the sum of tumor diameter,receiving antiviral therapy or not and times of treatment were influencing factors for the prognosis after TACE of HCC patients(P<0.05).The 1-year survival rate,2-year survival rate and median survival time of control group were 67%,20% and 17 months.The 1-year survival rate,2-year survival rate and median survival time of case group were 44%,7% and 11 months.By Log-rank and Breslow tests,the two groups were significantly different in survival rate(χ2=11.126,P=0.001;χ2=10.430,P=0.001).ConclusionDM is an independent risk factor for the prognosis of BCLC stage B HCC patients after TACE.
【Key words】Diabetes mellitus;Liver neoplasms;Transcatheter arterial chemoembolization;Prognosis
通信作者:庞志刚,450014 河南省郑州市,郑州大学第二附属医院普外科;E-mail:pzg63726@sina.com
【中图分类号】R 587.1 R 735.7
【文献标识码】A
doi:10.3969/j.issn.1007-9572.2016.17.006
(收稿日期:2015-10-17;修回日期:2016-02-15)

