显微内镜颈椎髓核摘除术治疗单节段神经根型颈椎病的临床疗效
刘东宁 易伟宏 谭杰 罗万荣 王敏 王尔天
显微内镜颈椎髓核摘除术治疗单节段神经根型颈椎病的临床疗效
刘东宁易伟宏谭杰罗万荣王敏王尔天
【摘要】目的 探讨后路显微内镜颈椎髓核摘除术 (cervical microendoscopic discectomy,CMED) 治疗单节段神经根型颈椎病 (cervical spondylotic radiculopathy,CSR) 的临床疗效。方法 2010 年 9 月至 2013 年3 月,我科采用后路 CMED 治疗单节段 CSR 患者 19 例,18 例获随访,其中男 13 例,女 5 例;年龄 31~59 岁,平均 41.9 岁;病变节段 C4~55 例,C5~69 例,C6~74 例;均表现为单侧神经根卡压节段性根性疼痛,颈椎动力位 X 线片未见颈椎不稳。首次随访时间 6~25 个月,平均 12.7 个月,末次随访 28~51 个月,平均32.5 个月,随访观察患者的视觉模拟评分 (visual analogue scale,VAS)、日本骨科学会 (Japanese orthopaedic association,JOA) 评分、颈椎病变节段稳定性和椎间高度的变化,并进行统计学分析。结果 VAS 评分由术前的 (7.12±1.11) 分降至出院时的 (2.82±0.64) 分,首次和末次随访时分别为 (1.94±0.76) 分和 (2.00± 0.51) 分;JOA 评分由术前 (12.58±1.06) 分提高至出院时的 (15.63±0.51) 分,首次和末次随访时分别是(16.12±0.72) 分和 (15.88±0.78) 分;出院时、首次随访和末次随访与术前相比,差异均有统计学意义 (P<0.05);术前病变节段的椎间高度为 (5.55±0.52) mm,末次随访时为 (5.39±0.51) mm,虽有所减少,但差异无统计学意义 (P>0.05);过伸过屈位 X 线片未显示明显颈椎失稳。结论 只要选择好合适的适应证,后路CMED 治疗单节段 CSR 创伤小、并发症少,能够获得满意的短中期临床疗效,但远期疗效仍有待继续观察。
【关键词】外科手术,微创性;内窥镜;椎间盘切除术;颈椎;神经根病;椎间盘移位
经保守治疗无效的神经根型颈椎病 (cervical spondylotic radiculopathy,CSR) 需手术治疗,传统的颈椎前路椎间盘切除植骨融合是手术治疗各类颈椎病的“金标准”[1-2]。近年来,创伤小、恢复快、功能保留较好的脊柱微创手术技术越来越多地应用于临床。回顾性分析 2010 年 9 月至 2013 年 3 月,我科采用基于颈后路“钥匙孔 (key-hole)”技术发展而来的后路显微内镜颈椎髓核摘除术 (cervical microendoscopic discectomy,CMED) 治疗的 18 例 CSR患者,探讨后路 CMED 治疗单节段 CSR 的临床疗效。现报告如下。
资料与方法
一、入组与排除标准
1. 入组标准:(1) 典型的单侧根性症状 (如疼痛、麻木、肌力下降等),CT、MRI 等影像学检查提示单节段椎间盘外侧突出和 (或) 关节突增生致椎间孔狭窄,神经受压节段与临床症状及体征相符,经系统保守治疗 6 周以上无效;(2) 不伴有明显轴性症状;(3) 颈椎过伸过屈位片均未见明显不稳;(4) 突出椎间盘无钙化或骨化。
2. 排除标准:(1) 严重的中央型颈椎管狭窄;(2) 后纵韧带骨化;(3) 中央型椎间盘突出;(4) 伴有脊髓病变。
二、一般资料
本组 19 例,18 例获随访,失访 1 例;其中男13 例,女 5 例,年龄 31~59 岁,平均 41.9 岁;病变节段分别是 C4~55 例、C5~69 例、C6~74 例。
三、手术方法
均采用气管插管全身麻醉,轻微头高脚低俯卧位,术中控制性低血压;Mayfield 头架固定头部使颈椎处于稍前屈位;精准的定位是微创手术成功的关键,于病变节段患侧旁开后正中线约 1.5 cm 进行穿刺,通过穿刺针感知上下椎板临近关节突的交界处,也就是所谓的“V”点,但应注意避免穿刺针穿透黄韧带进入椎管。穿刺针放置于紧贴“V”点外侧骨质上,侧位透视示穿刺针位于上位椎体下关节突的喙尖,然后以此为中心做 1.8 cm 纵行切口,工作套管逐级扩张,始终注意穿刺针及扩张管抵在硬性的骨质表面;固定工作通道,镜下清理残留在椎板和关节突关节表面的软组织,显露病变椎间隙和上下椎板的外侧半及关节突关节内侧部分并以微型磨钻仔细磨薄关节突骨质,再以微型椎板钳咬除剩余骨质及黄韧带,去除的关节突关节不得超过 1 / 2;显露并牵开神经根,探及突出的髓核组织并取出;若钩椎关节增生压迫神经根,可用微型磨钻磨除予以减压。术后常规应用激素及营养神经药物治疗。术后第 2 天下床活动,软领颈托制动 3~4 周。
四、观察指标和评价方法
分别于 2013 年 12 月和 2015 年 12 月对本组病例进行随访,首次随访时间 6~25 个月,平均 12.7 个月,末次随访时间 28~51 个月,平均32.5 个月。比较患者手术前、出院时、首次随访和末次随访时颈椎日本骨科学会 (Japanese orthopaedic association,JOA) 评分、颈痛视觉模拟评分 (visual analogue scale,VAS) 变化及手术节段椎间隙高度变化情况 (Emery 法[3]);根据颈椎动态位 X 线片判断椎间失稳情况:椎间角度>10° 或位移>3 mm 判断为椎间失稳;根据颈椎 MRI 判断临近节段椎间盘退变情况。
五、统计学分析
采用 SPSS 13.0 软件进行统计学处理。数据以x-±s 表示,采用配对 t 检验,P<0.05 为差异有统计学意义。
结 果
出院时 12 例神经根性症状缓解,明显减轻6 例,首次随访与末次随访时神经根性症状均无复发。出院、首次随访、末次随访时的 VAS 和 JOA评分与术前比较均有明显改善,差异有统计学意义(P<0.05),而出院、首次随访、末次随访三者之间两两比较,差异无统计学意义 (P>0.05) (表 1)。随访期间 3 例有偶发颈肩部疼痛,经对症治疗后缓解,未出现持续性颈肩部轴性疼痛。出院时复查MRI 显示手术部位减压良好,两次随访时 MRI 均未见再次突出;与出院时和首次随访比较,末次随访时 2 例手术节段出现退变加重,1 例手术节段和相邻节段均退变加重,但都为无症状的影像学退变;动力位片均未发现明显影像学失稳。术前、首次随访和末次随访时手术节段椎间高度分别为 (5.55± 0.52) mm、(5.56±0.54) mm、(5.21±0.92) mm,末次随访时与术前、首次随访比较稍有减少,但总体差异无统计学意义。典型病例见图 1、2。
表1 术前、出院时、首次随访和末次随访的 VAS 及 JOA 评分比较 (± s,分)Tab.1 Comparsion of VAS and JOA score among preoperative, at discharge, at the first and the final follow-up time points(± s, point)

表1 术前、出院时、首次随访和末次随访的 VAS 及 JOA 评分比较 (± s,分)Tab.1 Comparsion of VAS and JOA score among preoperative, at discharge, at the first and the final follow-up time points(± s, point)
注:a与术前比较,差异有统计学意义 (P<0.05);b与出院时比较,差异无统计学意义 (P>0.05);c与首次随访比较 (P>0.05)Note:aCompared with preoperative values (P < 0.05);bCompared with values obtained at discharge (P > 0.05);cCompared with values obtained at the first follow-up (P > 0.05)
项目 术前 出院时 首次随访 末次随访VAS 7.12±1.11 2.82±0.64a 1.94±0.76ab 2.00±0.51abcJOA 12.58±1.06 15.63±0.51a 16.12±0.72ab 15.88±0.78abc

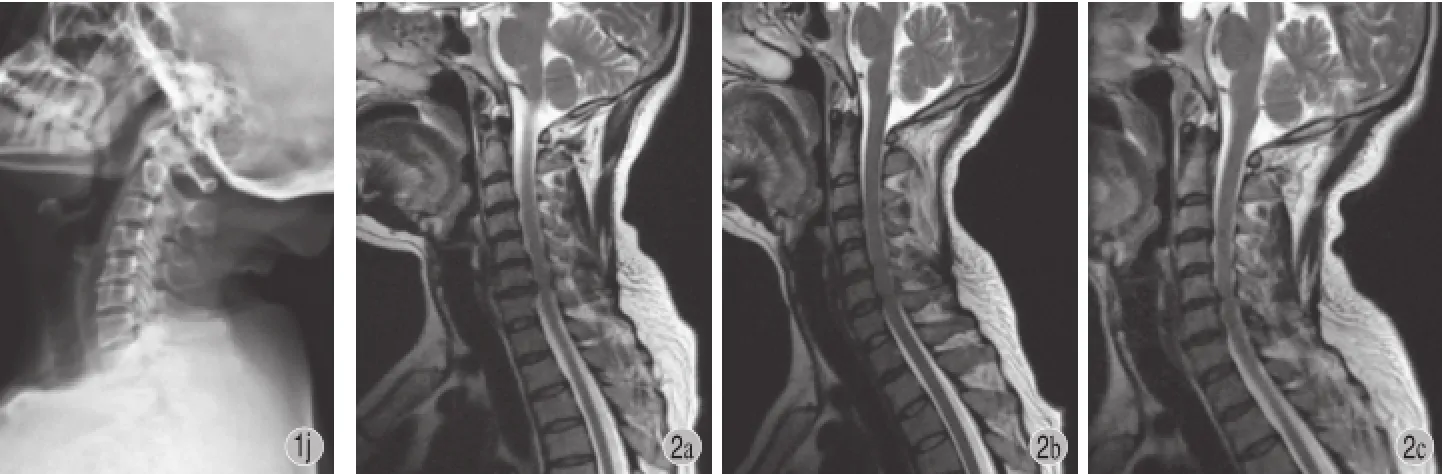
图1 患者,女,43 岁,C5~6 椎间盘左侧突出 a~b:术前;c~d:出院时突出髓核已摘除,局部压迫缓解;e~f:术后 34 个月颈椎 MRI 未见 C5~6椎间盘突出复发,但较出院时有影像学退变;g:术前;h:术后 29 个月C5~6椎体前缘骨赘形成;i~j:术后 34 个月颈椎过伸过屈位片未显示 C5~6椎间不稳图2 患者,女,44 岁,C6~7 椎间盘突出 a:术前;b:出院时突出髓核已摘除,局部压迫缓解;c:术后 33 个月颈椎 MRI 未见 C6~7椎间盘突出复发,但 C5~6和 C6~7较出院时有影像学退变加重Fig.1 A 43-year-old female with C5-6disc herniation on the left a - b:Preoperative; c - d:Postoperative MRI showed nucleus pulposus has been removed and local compression relieved; e - f:There was no recurrence of C5-6at 29 months postoperatively, but the progress of radiologic degeneration can be detected; g:Preoperative; h:Osteophyte formation at vertebral anterior edge of C5and C6at the follow-up at 34 months; i - j:No intervertebral instability of C5-6is be shown on the dynamic radiographs at 34 months postoperativelyFig.2 A 44-year-old female with C6-7disc herniation a:Preoperative; b:Postoperative MRI shows that nucleus pulposus has been removed and local compression relieved; c:There was no recurrence at C6-7at 33 months postoperatively, but the progress of radiologic degeneration can be detected at C5-6and C6-7
讨 论
治疗 CSR 的传统术式有前路椎间盘切除植骨融合术和后路“key-hole”椎间孔切开减压术。前者在减压的同时通过植骨融合固定达到即刻的稳定,缺点是要牺牲运动节段,并且继发的邻近节段退变也是不能忽视的问题[4-5];后者直接扩大椎间孔并去除脱出的髓核减压,运动节段可以得到保留,但是颈后发达的椎旁肌使得术野显露较为困难,需要较长的切口和较广泛的肌肉剥离,从而导致椎旁肌血供破坏和失神经支配,增加了术后颈部轴性疼痛的风险和影响节段的稳定性[6-7]。因此,在保证充分减压疗效的前提下,既微创又能更好地维持运动节段一直是脊柱外科医生追求的目标。
自从后路 CMED 被 Adamson 等[8]首先报道用于治疗 CSR 以来,其创伤小、出血少、恢复快,具有与后路开放手术相同的减压效果,又能维持正常的解剖和生物力学结构,避免前路融合导致的运动节段丢失,得到了越来越多脊柱外科医生的认可[9-13]。本研究中,18 例 CMED 术后 VAS 和 JOA 评分获得很好的改善,经过平均 32.5 个月随访也得到很好的维持,疗效与文献报道相符。末次随访时未发现明显的影像学不稳,颈椎生理曲度也能基本维持,未出现持续性颈肩部轴性疼痛。主要是因为颈肩部轴性疼痛的发生与颈椎稳定性、生理曲度丢失及颈后椎旁肌萎缩密切相关[14-15],而 CMED 避免了开放手术对颈后部肌肉的广泛剥离,基本保持了椎旁肌、脊柱周围韧带的完整性,小关节侧方切除范围不超过 50%,保持了术后颈椎的稳定性,从而也降低术后颈肩部轴性疼痛症状的发生[16-18]。本组手术节段平均椎间高度与术前相比有所减少,但总体上并无明显统计学意义。椎间高度能够得以维持是由于术中仅去除导致神经根受压的突出髓核,而椎间隙内残存的髓核得以保留而维持其功能[19],在一定程度上可保持椎间高度不至于过快地丢失。本组中 2 例手术节段出现退变加重,1 例手术节段和相邻节段均退变加重,但都为无症状的影像学退变。笔者认为,所有这些退变表现更多应该属于椎间盘的自然退化过程,而与手术本身关系不大。
微创技术取得成功的前提条件是选择好合适病例,CMED 技术也并非适合所有的 CSR。首先,由于镜下操作空间有限,操作部位位于椎间孔的后方,紧邻脊髓,一旦损伤将导致灾难性的后果,因此应选择椎间盘突出位于颈椎间隙的侧方或者椎间孔处,显露后即可直接摘除侧方突出的髓核,即使神经根受到前方增生的钩椎关节压迫,也可在充分保护好神经根和硬膜囊后用镜下微型磨钻进行磨除。但如果是中央型突出,术中损伤脊髓的风险非常大。其次对于后纵韧带骨化和脊髓型颈椎病患者应当慎重[17,20],虽然有文献报道该技术应用于脊髓型颈椎病并取得很好的疗效[18],但后纵韧带骨化症和脊髓型颈椎病多为中央型压迫,且脊髓本身已有损害,其对骚扰的耐受能力必然降低,如若采用 CMED 技术则加重脊髓损伤的风险极高。再者,对于有明显轴性症状的颈椎不稳患者也应为禁忌。因为 CMED 并不能改善颈椎的稳定性,而且微创并非无创,再小的创伤也会对结构的稳定性造成一定的破坏。因此对于 CMED 技术,必须严格把握好适应证。
CMED 术中神经根松解时常常因为出血而导致手术减压无法进行,如何处理术中镜下出血是CMED 的一个难点,也是手术取得成功必不可少的条件。术中麻醉控制保持稍低血压及采用头高脚低体位可在一定程度减少镜下出血发生,显露神经根并予以松解时也可用双极电凝对静脉丛进行电凝止血。但出血仍时常不易控制,出血来自硬膜外静脉丛破裂出血和关节突或椎板骨面渗血,更多来自前者。本组中 3 例术中出现难以控制的镜下出血,1 例出血量达到 500 ml,只能用脑棉片或明胶海绵给予较长时间压迫止血后再进行操作。Fessler 等[21]认为,坐位可显著降低硬膜外静脉丛充血而减少术中出血。近年来,后路经皮内镜技术临床上越来越多地应用于颈椎[22-24],其可通过冲洗液的水压控制出血,在处理镜下出血方面展现出优势。
总之,只要选择好合适的适应证,后路 CMED可作为 CSR 阶梯治疗中,介于保守治疗和椎间融合术之间的一个治疗手段,但远期疗效仍有待进一步的随访观察。
参 考 文 献
[1] Fraser JF, Härtl R. Anterior approaches to fusion of the cervical spine:a meta analysis of fusion rates. J Neurosurg Spine, 2007,6(4):298-303.
[2] 李忠海, 侯树勋, 吴闻文, 等. 单节段颈椎动态稳定器植入术对颈椎曲度和活动度的影响. 中国骨与关节杂志, 2013,10(2):574-578.
[3] Emery SE, Bolesta MJ. Robison anterior cervical fusion compasion of the standard and modified techniques. Spine,1994, 19(6):660-663.
[4] Ponnapan Rk, Hilibrand AS. Adjacent segment disease of the cervical spine:fact or fiction. Curr Orthop Pract, 2008,19(4):420-424.
[5] Bartolomei JC, Theodore N, Sonntag VK. Adjacent level degeneration after anterior cervical fusion:a clinical review. Neumsury Clin N Am, 2005, 16(4):575-587.
[6] Hosono N, Yonenobu K, Ono K. Neck and shoulder pain after laminoplasty:a noticeable complication. Spine, 1996, 21(17):1969-1973.
[7] Ratliff JK, Cooper PR. Cervical laminoplasty:acritical review. J Neurosurg, 2003, 98(Suppl 3):S230-238.
[8] Adamson TE. Microendoscopic posterior cervical laminoforaminotomy for unilateral radiculopathy:results of a new technique in 100 cases. J Neurosurg, 2001, 95(Suppl 1):S51-57.
[9] Kim KT, Kim YB. Comparison between open procedure and tubular retractor assisted procedure for cervical radiculopathy:results of a randomized controlled study. J Korean Med Sci,2009, 24(4):649-653.
[10] Winder MJ, Thomas KC. Minimally invasive versus open approach for cervical laminoforaminotomy. Can J Neurol Sci,2011, 38(2):262-267.
[11] Hilton DL. Minimally invasive tubular access for posterior cervical foraminotomy with three-dimensional microscopic visualization and localization with anterior /posterior imaging. Spine J, 2007, 7(2):154-158.
[12] 刘东宁, 易伟宏, 王尔天, 等. 颈椎后路内窥镜下椎间盘切除术治疗单节段神经根型颈椎病. 中国脊柱脊髓杂志, 2013,23(7):594-598.
[13] 谢沛根, 陈瑞强, 刘斌, 等. 后路显微内镜颈椎间盘摘除减压术治疗神经根型颈椎病. 中华外科杂志, 2011, 49(4):375-377.
[14] Hyun SJ, Rhim SC, Roh SW, et al. The time course of range of motion loss after cervical laminoplasty:a prospective study with minimum two-year follow-up. Spine, 2009, 34(11):1134-1139.
[15] Nurboja B, Kachramanoglou C, Choi D. Cervical laminectomy vs laminoplasty:is there a difference in outcome and postoperative pain? Neurosurgery, 2012, 70(4):965-970.
[16] 郭功亮, 齐兵, 曲阳, 等. 关节突关节切除范围对下颈椎稳定性影响的生物力学研究. 生物医学工程研究, 2010, 29(4):259-262.
[17] Shin DA, Kim KN, Shin HC, et al. The efficacy of microendoscopic discectomy in reducing iatrogenic muscle injury. J Neurosurg Spine, 2008, 8(1):39-43.
[18] Minamide A, Yoshida M, Yamada H, et al. Clinical outcomes of microendoscopic decompression surgery for cervical myelopathy. Eur Spine J, 2010, 19(3):487-493.
[19] Kunert P, Prokopienko M, Marchel A. Posterior microlaminoforaminotomy for cervical disc herniation. Neurol Neurochir Pol, 2010, 44(4):375-384.
[20] Coric D, Adamson T. Minimally invasive cerivical microendoscopic laminoforaminotomy. Neurosurg Focus, 2008,25(2):E2.
[21] Fessler RG, Khoo LT. Minimally invasive cervical microendoscopic foraminotomy:an initial clinical experience. Neurosurgery, 2002, 51(Suppl 5):S37-45.
[22] Ruetten S, Komp M, Merk H, et a1. A new full-endoscopic technique for cervical posterior foraminotomy in the treatment of lateral disc herniations using 6.9 mm endoscopes:prospective 2-year results of 87 patients. Minim Invasive Neurosurg,2007, 50(4):219-226.
[23] Eicker SO, Klingenhöfer M, Stummer W, et al. Full-endoscopic cervical arcocristectomy for the treatment of spinal stenosis:results of a cadaver study. Eur Spine J, 2012, 21(12):2487-2491.
[24] 楚磊, 陈亮, 汪洋, 等. 后路经皮内窥镜下颈椎间盘髓核摘除术治疗颈椎间盘突出症. 重庆医科大学学报, 2014, 39(2):219-222.
(本文编辑:王萌)
Posterior cervical microendoscopic discectomy for monosegmental cervical spondylotic radiculopathy
LIU Dong-ning, YI Wei-hong, TAN Jie, LUO Wan-rong, WANG Min, WANG Er-tian. Department of Spine Surgery, Nanshan Hospital Affiliated to Guangdong Medical College, Shenzhen, 518052, PRC
【Abstract】Objective To describe the outcome of cervical microendoscopic discectomy (CMED) for monosegmental cervical spondylotic radiculopathy (CSR). Methods A retrospective study was conducted on 19 patients with cervical spondylotic radiculopathy who underwent microendoscopic discectomy from September 2010 to March 2013, and 18 patients were followed up for 12.7 months (range:6 - 25 months) at the first and 32.5 months (range:28 - 51 months) at the end. There were 13 males and 5 females with an average age of 41.9 years (range:31 - 59 years). The level of herniation was C4-5in 4 cases, C5-6in 9 cases and C6-7in 4 cases. All patients had clinical presentations and findings on neurological examinations consistent with unilateral herniated nucleus pulposus at singlelevel, while no dynamic instability were found in cervical hyperextension and hyperflexion on X-ray. Clinical efficacy were evaluated by VAS score, JOA score, the stability and intervertebral height in lesion segment. Results VAS decreased from (7.12 ± 1.11) points preoperatively to (2.82 ± 0.64) points at discharge, to (1.94 ± 0.76) points at the first follow-up and to (2.00 ± 0.51) points at the final follow-up. JOA scores increased from (12.58 ± 1.06) points preoperatively to (15.63 ± 0.51) points at discharge, to (16.12 ± 0.72) points at the first follow-up and (15.88 ± 0.78) points at the final follow-up. The preoperative VAS and JOA scores showed significant difference (P < 0.05)as compared with those of each postoperative time point. Intervertebral height at surgical level of preoperative and at the final follow-up was (5.55 ± 0.52) mm and (5.39 ± 0.51) mm respectively, which were not significantly different. (P > 0.05). No radiographic instability was revealed on dynamic radiographs. Conclusions With proper patient selection, posterior CEMD is safe and effective in treatment of single-level CSR with the advantage of minimalinvasion and quick recovery, while its long-term outcomes require further follow-up.
【Key words】Surgical procedures, minimally invasive; Endoscopes; Diskectomy; Cervical vertebrae;Radiculopathy; Intervertebral disc displacement
DOI:10.3969/j.issn.2095-252X.2016.05.004中图分类号:R681.5, R616
作者单位:518052 深圳,广东医学院附属南山医院脊柱外科
通信作者:易伟宏,Email: szyiwh@163.com
Corresponding author:YI Wei-hong, Email:szyiwh@163.com
收稿日期:(2016-01-22)

