重症支原体肺炎儿童肺功能的动态观察
吴勇 蔡俊伟 李立浩
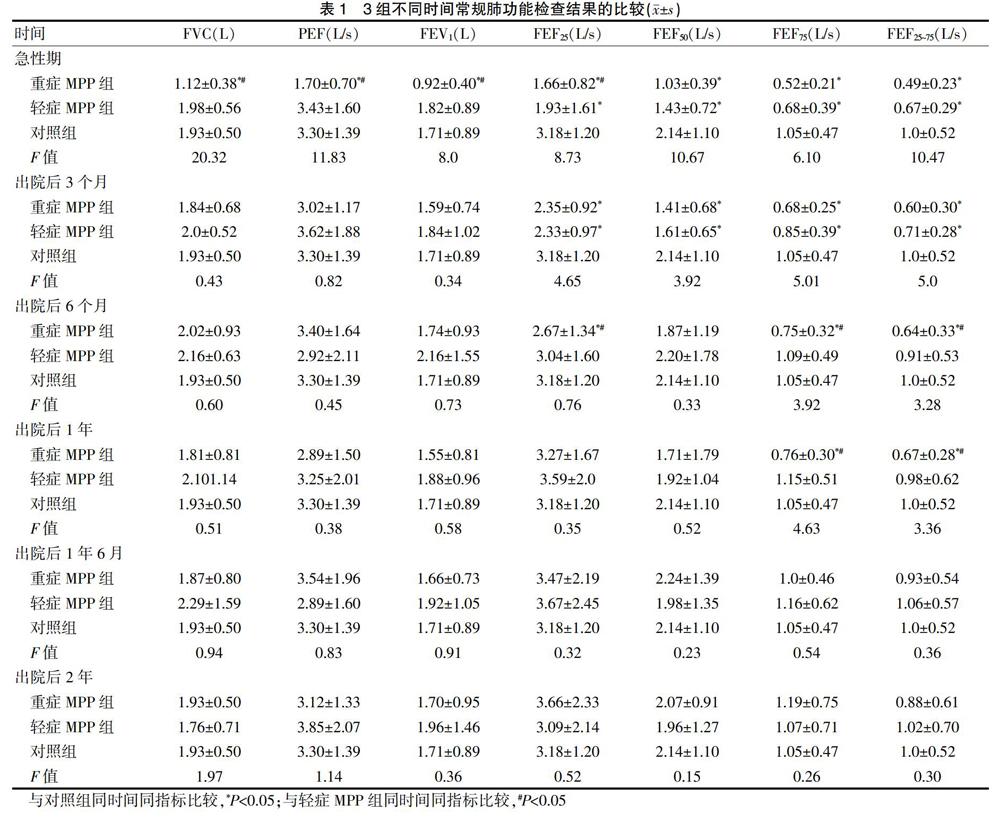
[摘要] 目的 觀察重症肺炎支原体肺炎(MPP)患儿的肺功能动态变化,了解重症MPP患儿肺功能损害的转归。 方法 检测分析2012年6月~2013年9月我院儿科住院的21例重症MPP、21例轻症MPP患儿的急性期及出院后3个月、6个月、1年、1年6个月、2年的常规肺功能和21例同期门诊健康体检小儿(对照组)的常规肺功能,并加以比较。 结果 重症MPP患儿急性期代表大气道通气功能的指标(FVC、PEF、FEV1)与轻症MPP患儿、对照组比较明显降低,差异有统计学意义(P<0.05),重症MPP患儿出院后3个月的FVC、PEF、FEV1与对照组比较,差异无统计学意义(P>0.05);重症MPP患儿与轻症MPP患儿急性期代表小气道通气功能的指标(FEF25、FEF50、FEF75、FEF25~75)与对照组比较均明显降低(P<0.05),出院后两组患儿代表小气道通气功能的指标均出现逆转;轻症MPP患儿出院后6个月的FEF25、FEF50、FEF75、FEF25~75与对照组比较,差异无统计学意义(P>0.05);重症MPP患儿出院后1年6个月的FEF25、FEF50、FEF75、FEF25~75与对照组比较,差异无统计学意义(P>0.05)。 结论 重症MPP患儿急性期大气道受损,出院后3个月大气道损伤逐渐恢复正常。重症MPP与轻症MPP急性期均能引起患儿小气道功能的损害,但出院后小气道功能的损害均出现逆转;重症MPP患儿小气道功能恢复较轻症MPP患儿缓慢,但大部分可以恢复正常。
[关键词] 肺炎支原体;肺炎;肺功能;重症
[中图分类号] R725.6 [文献标识码] A [文章编号] 1674-4721(2016)03(a)-0114-03
[Abstract] Objective To observe the dynamic change of pulmonary function in children with Mycoplasma pneumoniae pneumonia (MPP) to comprehend the outcome of pulmonary function injury in children with severe MPP. Methods Routine pulmonary function of 21 children with severe MPP and 21 children with mild MPP admitted into department of pediatrics in our hospital in acute stage,after 3 months,6 months,1 year,6 years and 1 months and 2 years discharge
from June 2012 to September 2013 and another 21 children given healthy physical examination at the same time was tested and analyzed. Results Indicators of major airway ventilatory function including FVC,PEF,and FEV1 at the acute stage in children with severe MPP was significantly decreased compared with mild MPP and control group (P<0.05).After 3 months discharge,there was no significant difference in FVC,PEF,and FEV1 between severe MPP and control group (P>0.05).Indicators of minor airway ventilatory function including FEF25,FEF50,FEF75 and FEF25-75 was significantly decreased in acute stage in children with severe MPP and mild MPP compared with control group (P<0.05),and indicators of minor airway ventilatory function was recovered respectively in patients with severe and mild MPP after discharge.After 6 months discharge,there was no significant difference in FEF25,FEF50,FEF75 and FEF25-75 between patients with mild MPP and control group (P>0.05),and no significant difference was observed after 18 months discharge in these indicators between patients with severe MPP and control group (P>0.05). Conclusion Major airway injury can be observed in acute stage in children with severe MPP,which can gradually recover after 3 months discharge.Minor airway injury can be observed in acute stage in children with severe and mild MPP,which is reversible after discharge.The recovery of minor airway injury is slower in children with severe MPP than in children with mild MPP ,but most of it can be returned to normal.
[Key words] Mycoplasma pneumoniae;Pneumonia;Pulmonary function;Severe case
肺炎支原體(Mycoplasma pneumoniae,MP)已成为儿童社区获得性肺炎的常见病原体之一,而且近几年重症肺炎支原体肺炎(Mycoplasma pneumoniae pneumonia,MPP)病例也有逐年增加的倾向[1-2]。目前尚缺乏详细的对儿童重症MPP的临床肺功能分析和远期随访,其发病机制、有效治疗及预后仍处于未知的阶段。本研究探讨重症MPP患儿约2年肺功能的动态变化情况,为研究其转归及远期效应提供客观依据。
1 资料与方法
1.1 一般资料
资料为2012年6月~2013年9月我院儿科住院的重症MPP患儿21例,轻症MPP患儿21例。重症MPP患儿中男12例,女9例,男∶女为1.33∶1,平均年龄(7.32±2.39)岁。轻症MPP患儿中男11例,女10例,男∶女为1.1∶1,平均年龄(6.96±1.79)岁。MP肺炎诊断标准参照《诸福棠实用儿科学》[3],无其他混合感染和免疫性疾病。具备下述临床表现2项或以上可确定为重症MPP[4-7]:①发生急性的肺损伤、急性呼吸窘迫综合征或者合并肺外2个系统以上的并发症;②病程比较长,一般>3周,更有甚者迁延不愈;③大环内酯类抗生素疗效差(单用大环内酯类抗生素治疗1周左右患儿病情仍未见好转);④影像学表现为单侧或双侧高密度大叶性肺实变,且出现大量胸腔积液,甚至出现坏死性肺炎或者表现为双侧弥漫性间质性肺浸润;⑤CRP>40 mg/L或中性粒细胞计数超过同年龄组正常高限。健康对照组选择同时期健康的学龄儿童21例,男11例,女10例,平均年龄(7.81±2.50)岁,近期无呼吸道感染症状,既往无哮喘及反复呼吸道感染病史,无过敏史者。
1.2 肺功能检查
重症MPP患儿21例和轻症MPP患儿21例分别在急性期及出院后3个月、6个月、1年、1年6个月、2年进行常规肺功能检查,包括用力肺活量(FVC)、呼气峰流速(PEF)、第1秒用力呼气容积(FEV1)、最大呼气中期流量(FEF25、FEF50、FEF75)、最大呼气中期流速(FEF25~75)等指标。对同期门诊健康体检的21例小儿的常规肺功能进行检测。
1.3 统计学处理
应用SPSS 17.0软件进行统计学分析,计量资料以均数±标准差(x±s)表示,多组间比较采用方差分析,组间两两比较采用LSD检验,以P<0.05为差异有统计学意义。
2 结果
重症MPP患儿急性期代表大气道通气功能的指标:FVC、PEF、FEV1与轻症MPP患儿、对照组比较明显降低,差异有统计学意义(P<0.05),重症MPP患儿出院后3个月的FVC、PEF、FEV1与对照组比较,差异无统计学意义(P>0.05);重症MPP患儿与轻症MPP患儿急性期代表小气道通气功能的指标:FEF25、FEF50、FEF75、FEF25~75与对照组比较均明显降低(P<0.05),出院后两组患儿代表小气道通气功能的指标均出现逆转;轻症MPP患儿出院后6个月的FEF25、FEF50、FEF75、FEF25~75与对照组比较,差异无统计学意义(P>0.05);重症MPP患儿出院后1年6个月的FEF25、FEF50、FEF75、FEF25~75与对照组比较,差异无统计学意义(P>0.05)(表1)。
3 讨论
重症MPP的临床特点是起病急,进展快,病程迁延,临床症状多有持续高热、剧烈顽固性咳嗽、呼吸音减低伴有湿啰音等[1-2,8]。MP是儿童呼吸道疾病的常见病原体,MP感染可通过呼吸道飞沫传播,MP可引起纤毛的运动停滞、纤毛上皮细胞破坏,进而发生浅层黏膜广泛损伤,引起肺功能改变[9]。肺功能检测能为呼吸系统疾病病变部位的诊断、疾病严重程度的判断、疗效评估、预后预测及发病机制的探讨提供客观依据[10]。
有研究表明,MP感染能严重影响患儿急性期大小气道的肺通气功能[11-12],本研究亦发现急性期重症MPP患儿代表大气道通气的肺功能指标(FVC、FEV1、PEF)和小气道通气指标(FEF25、FEF50、FEF75、FEF25~75)较对照组均降低,表明急性期重症MPP患儿大小呼吸道功能均有损伤,急性期轻症MPP患儿代表小气道的通气指标较对照组均降低,表明急性期轻症MPP患儿小气道功能有损伤。有研究表明,MPP引起的肺功能损害是可逆的,MPP恢复期肺功能损害有所恢复,大气道功能受损恢复较快,而小气道病变恢复慢[13]。儿童MPP对肺功能的远期影响,观点不一致,有远期随访发现引起肺功能损害的报道[14],也有儿童MPP对远期肺功能无明显影响的报道[13]。本研究结果显示,重症MPP患儿出院后3个月的FVC、PEF、FEV1与对照组比较,差异无统计学意义(P>0.05),表明重症MPP患儿大气道通气功能至出院后3个月已恢复正常。本组资料显示重症MPP与轻症MPP患儿代表小气道通气功能的指标出院后均出现逆转,轻症MPP患儿出院后6个月的FEF25、FEF50、FEF75、FEF25~75与对照组比较,差异无统计学意义(P>0.05),重症MPP患儿出院后1年6个月的FEF25、FEF50、FEF75、FEF25~75与对照组比较,差异无统计学意义(P>0.05),表明重症MPP与轻症MPP患儿小气道功能均能恢复,重症MPP患儿小气道通气功能恢复较轻症MPP患儿缓慢,可能与病情轻重有关。
综上所述,MP感染能严重影响患儿急性期大小气道的肺通气功能,MPP引起的患儿肺功能损害是可逆的,大气道功能受损恢复较快,重症MPP患儿大气道通气功能至出院后3个月已恢复正常;小气道功能恢复慢,而且重症MPP患儿小气道通气功能恢复较轻症MPP患儿更缓慢,这可能与患儿病情轻重有关。
[参考文献]
[1] 俞珍惜,刘秀云,彭芸,等.儿童重症肺炎支原体肺炎的临床特点及預后[J].临床儿科杂志,2011,29(8):715-719.
[2] 严永东,黄莉,朱灿红,等.儿童重症支原体肺炎的临床分析[J].苏州大学学报(医学版),2012,31(5):853-855.
[3] 胡亚美,江载芳.诸福棠实用儿科学[M].7版.北京:人民卫生出版社,2002:1205.
[4] 吴勇,蔡俊伟,李立浩,等.重症肺炎支原体肺炎患儿的肺功能变化及临床意义[J].吉林医学,2015,36(13):2743-2744.
[5] 赵亮,刘洋.儿童重症肺炎支原体肺炎诊治进展[J].长江大学学报(自科版),2013,10(3):99-102.
[6] 蒋俊晔,曹兰芳.儿童肺炎支原体肺炎治疗的研究进展[J].临床儿科杂志,2009,27(7):692-695.
[7] Tamura A,Matsubara K,Tanaka T,et al.Methylprednisolone pulse therapy for refractory Mycoplasma pneumoniae pneumonia in children[J].J Infect,2008,57(3):223-228.
[8] Ouchi K.The role of atypical pathoge:Mycoplasma pneumoniae and Chlamydia pneumoniae in the acute respiratory infection in childhood[J].Jpn J Antibiot,2000,53(Suppl B):13-21.
[9] 蔡柏蔷,李龙芸.协和呼吸病学[M].北京:中国协和医科大学出版社,2005:632-636.
[10] Chang JH,Kwon YS,Kim BK,et al.A case of acute hepatitis with Mycoplasma pneumoniae infection and transient depression of multiple coagulation factors[J].Yonsei Med J,2008,49(6):1055-1059.
[11] 郝春莉,吴良霞,张建华,等.节段性或大叶性肺炎支原体肺炎患儿的肺功能变化[J].临床儿科杂志,2012,30(8):721-723.
[12] Guilbert TW,Denlinger LC.Role of infection in the development and exacerbation of asthma[J].Expert Rev Respir Med,2010,4(1):71-83.
[13] Marc E,Chaussain M,Moulin F,et al.Reduced lung diffusion capacity after Mycoplasma pneumoniae pneumonia[J].Pediatric Infect Dis J,2000,19(8):706-710.
[14] Kjaer BB,Jensen JS,Nielsen KG,et al.Lung function and bronchial responsiveness after Mycoplasma pneumoniae infection in early childhood[J].Pediat Pulmonol,2008,43(6):567-575.
(收稿日期:2015-12-11 本文编辑:许俊琴)

