乳腺癌腋窝淋巴结声像图联合免疫组织化学与淋巴结转移的相关性研究
孔祥崇,程 文,郭存丽,尚海涛,张 娜哈尔滨医科大学附属肿瘤医院超声科,黑龙江 哈尔滨 150081
乳腺癌腋窝淋巴结声像图联合免疫组织化学与淋巴结转移的相关性研究
孔祥崇,程 文,郭存丽,尚海涛,张 娜
哈尔滨医科大学附属肿瘤医院超声科,黑龙江 哈尔滨 150081
[摘要]背景与目的:乳腺癌腋窝淋巴结转移对于乳腺癌患者的预后及治疗方案的选择有重要的指导意义。本研究旨在探讨乳腺癌腋窝淋巴结声像图表现联合免疫组织化学与腋窝淋巴结转移的相关性。方法:回顾性分析应用超声检出的366例乳腺癌患者共计728枚腋窝淋巴结的声像图表现,采用单因素分析、多因素logistic回归及受试者工作特征(receiver operating characteristic,ROC)曲线分析的方法,分别检验乳腺癌腋窝淋巴结皮质最大厚度、长短径之比、皮髓质之比和淋巴结血流特征,联合乳腺癌术后免疫组织化学结果,研究其与病理学腋窝淋巴结转移的相关性。结果:依据单因素分析,腋窝淋巴结皮质最大厚度、长短径之比、血流特征以及乳腺癌病灶p53的阳性表达率与淋巴结转移有关(P<0.05)。依据多因素分析及ROC分析,腋窝淋巴结皮质最大厚度是判定腋窝淋巴结转移的最佳指标。腋窝淋巴结皮质最大厚度大于3 mm的患者,其乳腺癌病灶的p53阳性表达率(42.78%)明显高于皮质最大厚度小于等于3 mm的患者(25.82%),差异有统计学意义(P<0.01)。结论:乳腺癌腋窝淋巴结声像图表现联合免疫组织化学评价腋窝淋巴结转移,对乳腺癌的临床诊疗方法选择具有重要价值。
[关键词]乳腺癌;腋窝淋巴结转移;超声;免疫组织化学
Correspondence to: CHENG Wen E-mail: chengwen69@yahoo.com
乳腺癌是妇女最常见的恶性肿瘤之一,发病率呈逐年上升的趋势,治疗预后与肿瘤临床分期直接相关,与乳腺癌组织免疫组化指标ER、PR及p53的阳性表达率有一定相关性。腋窝淋巴结是乳腺癌淋巴转移的重要途径,其转移与否常常被临床作为选择治疗方法、判断预后的重要参考指标[1-2]。本研究通过将乳腺癌腋窝淋巴结声像学特征与乳腺癌术后免疫组织化学结果相结合,探讨这些指征与乳腺癌发生腋窝淋巴结转移的关系,从而为临床早期诊断、手术方式选择及后期治疗提供更多有价值的信息。
1 资料和方法
1.1 一般资料
选取哈尔滨医科大学附属肿瘤医院2013年1月—2014年1月经病理证实的366例乳腺癌患者。患者术前均未行放化疗,均为女性,年龄25~82岁,中位年龄54岁,术前均行乳腺及腋窝淋巴结超声检查,术后对乳腺癌病灶进行免疫组织化学染色分析。本组病例共检出腋窝淋巴结728枚,均为乳腺癌病灶同侧淋巴结。其中术后病理证实为转移的腋窝淋巴结519枚,非转移腋窝淋巴结209枚。
1.2 仪器与方法
1.2.1 仪器
使用飞利浦HD-15彩色多普勒超声诊断仪,线阵探头,探头频率为4.5~12.5 MHz。二维探测时采用12.5 MHz,CDFI探测时采用7.1 MHz。
1.2.2 方法
患者取仰卧位,必要时取侧卧位,双臂上举略外展,使乳房及腋窝充分暴露。对双乳行常规切面的二维及CDFI超声扫查,若发现肿块,则在同侧乳腺沿腋部大血管走行依次仔细寻找肿大淋巴结。
1.3 观察指标
腋窝淋巴结观察指标包括:皮质最大厚度、长短径之比、皮髓质之比和淋巴结血流特征。其中:皮髓质之比为腋窝淋巴结皮质最大厚度与髓质厚度之比;腋窝淋巴结血流特征按照检出淋巴结内血流的多少,分为门型、周边型和混合型。免疫组织化学观察指标包括:检测乳腺癌组织的ER、PR、p53表达的阳性率,ER、PR、p53表达的阳性率检测应用免疫组织化学SP法,阳性情况根据切片中阳性细胞的比例分为阴性(-)、弱阳性(+)、中等阳性(++)和强阳性(+++)4种。其中阳性细胞数<5%为阴性(-),阳性细胞数在6%~25%之间为弱阳性(+),阳性细胞数在26%~75%之间为中等阳性(++),阳性细胞数>75%为强阳性(+++)。
1.4 统计学处理
应用SPSS 19.0统计学软件处理数据,统计腋窝淋巴结皮质最大厚度、长短径之比、皮髓质之比、淋巴结血流特征及乳腺癌组织的ER、PR、p53表达的阳性率与病理学腋窝淋巴结转移的相关性。单因素采用χ2检验,多因素分析采用logistic回归分析,筛选出与腋窝淋巴结转移关系较密切的危险因素,并应用受试者工作特征(receiver operating characteristic,ROC)曲线评价诊断标准。P<0.05为差异有统计学意义。
2 结 果
2.1 声像图特征与病理学乳腺癌腋窝淋巴结转移相关性的单因素分析
腋窝淋巴结皮质最大厚度大于3 mm、长短径之比小于1.8、血流特征为周边型或混合型的腋窝淋巴结,其病理学淋巴结转移率较高(P<0.05),皮髓质之比与乳腺癌有无腋窝淋巴结转移差异无统计学意义(P>0.05,表1,图1~3)。
2.2 乳腺癌免疫组织化学指标与病理学乳腺癌腋窝淋巴结转移相关性的单因素分析
ER、PR的阳性表达率与乳腺癌有无腋窝淋巴结转移差异无统计学意义(P>0.05);p53阳性表达率与乳腺癌有无腋窝淋巴结转移差异有统计学意义(P<0.05,表2,图4~6)。

表1 乳腺癌腋窝淋巴结声像图特征与病理学乳腺癌腋窝淋巴结转移间的关系Tab.1 Relationship between axillary lymph node metastasis and ultrasonographic characteristics of breast cancer axillary lymph node
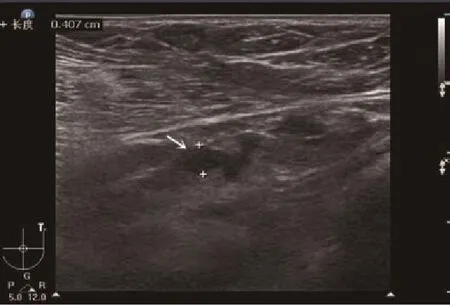
图1 转移淋巴结皮质部明显增厚(皮质最大厚度>3 mm,箭头所示)Fig.1 Lymph node metastasis has significantly thicker cortexwith maximum cortex thickness >3 mm as shown by arrow

图2 转移淋巴结增大、变圆(淋巴结长短径之比<1.8,箭头所示)Fig.2 Lymph node metastasis becomes big and round, with the ratio of the height to the length <1.8 as shown by arrow

图3 转移淋巴结血流特征为周边型Fig.3 Lymph node metastasis has non hilar cortical flow

表2 乳腺癌腋窝淋巴结转移与ER、PR、p53阳性表达率之间的关系Tab.2 Relationship between axillary lymph node metastasis and the positive expression rates of ER, PR and p53

图4 乳腺癌组织中ER蛋白表达阳性Fig.4 Immunohistochemistry positive results for ER
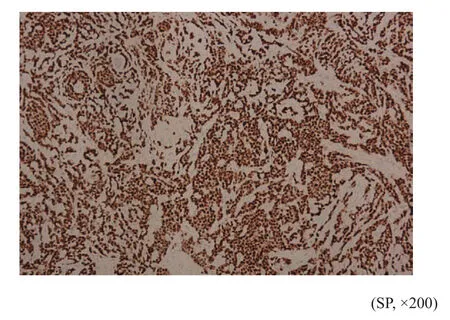
图5 乳腺癌组织中PR蛋白表达阳性Fig.5 Immunohistochemistry positive results for PR

图6 乳腺癌组织中p53蛋白表达阳性Fig.6 Immunohistochemistry positive results for p53
2.3 声像图特征与病理学乳腺癌腋窝淋巴结转移相关性的多因素分析
对表1统计学结果中差异有显著统计学意义(P<0.01)的单因素指标,即腋窝淋巴结长短径之比和皮质最大厚度进行logistic回归分析。结果表明,在腋窝淋巴结长短径之比和皮质最大厚度两大声像图特征中,尤以腋窝淋巴结皮质最大厚度与病理学乳腺癌腋窝淋巴结转移相关性最大(OR=794.116)。
2.4 声像图特征与乳腺癌免疫组织化学指标相关性的单因素分析
腋窝淋巴结皮质最大厚度大于3 mm的患者,其乳腺癌病灶的p53阳性表达率明显高于皮质最大厚度小于等于3 mm者,差异有统计学意义(P<0.01,表3)。

表3 乳腺癌腋窝淋巴结皮质最大厚度与p53阳性表达率之间的关系Tab.3 Relationship between maximum cortex thickness and the positive expression rate of p53
3 讨 论
腋窝淋巴结是乳腺癌首发转移部位,正确判断乳腺癌腋窝淋巴结有无转移,对乳腺癌的分期、治疗方案的选择及预后评估具有重大指导意义[3-4]。长期以来,超声诊断一直是评价乳腺癌腋窝淋巴结转移的重要方法[5]。超声检查腋窝淋巴结转移的常用指标,以往文献报道尚无统一标准。Torres Sousa等[6]使用皮质厚度及非门型血流特征;Altinyollar等[7]使用淋巴门脂肪消失、淋巴结回声减低及淋巴结形态趋向圆形;Oz等[8]使用淋巴结皮质厚度大于3 mm,淋巴结尺寸及球形指数的增大,极低回声的皮质和非门型血流特征。本研究经多因素分析和ROC分析表明,腋窝淋巴结最大皮质厚度是诊断乳腺癌腋窝淋巴结转移的最佳指标,同时本研究亦推荐诊断腋窝淋巴结转移的皮质最大厚度界值宜定为3 mm,与Mainiero等[9]研究结果一致。本课题组认为,腋窝淋巴结转移时皮质的增厚主要是由乳腺癌腋窝淋巴结转移的病理过程所造成的。乳腺癌转移至腋窝淋巴结时,癌细胞首先侵入输入淋巴管,并在局部皮质的淋巴窦内种植,乳腺癌细胞在其中不断地增殖、坏死,并随着结缔组织反应的发生而使淋巴结局部皮质慢慢增厚[2,10]。随后,由于淋巴结受侵范围的不断扩大,淋巴结的大体形态会变大、变圆,即长短径之比减小[10]。淋巴结局部皮质的增厚存在于腋窝淋巴结转移的整个病理生理过程,淋巴结长短径之比减小多在癌细胞突破淋巴小结的限制之后才会出现。有文献指出,长短径之比的特异性较低,仅有33.3%,在诊断腋窝淋巴结转移的过程中并不是关键的指标[11]。因此,尽管腋窝淋巴结最大皮质厚度和长短径之比对于评价腋窝淋巴结转移均有价值,但腋窝淋巴结最大皮质厚度的意义更大。
另外,本研究发现,血流特征表现为周边型或混合型的腋窝淋巴结的转移率远高于血流特征为门型的腋窝淋巴结,我们认为这主要是由于淋巴结自身的血液循环改变所致。正常淋巴结血供丰富,一般有1~3条小动脉自淋巴结门进入,呈树枝状分布于皮质、髓质。在乳腺癌腋窝淋巴结转移后,癌细胞由皮质淋巴窦逐渐向淋巴门进展,对淋巴门处的血管造成挤压,导致正常的淋巴结门型血流特征发生改变。与此同时,肿瘤细胞释放血管生成因子激活血管内皮细胞,新生的肿瘤血管由淋巴结的包膜下穿入到淋巴结实质,在淋巴结周边及内部出现血流信号,从而形成外周型或者混合型的血流模式[2,11]。因此,尽管腋窝淋巴结血流特征不如腋窝淋巴结最大皮质厚度征象出现得早,但仍是诊断腋窝淋巴结转移的重要声像图特征。
目前乳腺癌的基础研究已经得到了很大的发展,很多分子生物学研究的结果已经或正在被用作评估乳腺癌术后转移和预测治疗效果的指标[12]。雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)的表达在临床上对于指导乳腺癌术后的内分泌治疗具有重要的意义,也有研究表明ER、PR均为阴性表达的乳腺癌患者更易于发生远处转移[13-14]。陈 玲等[15]研究发现,ER、PR与患者的年龄、绝经情况、肿瘤的体积大小以及有无淋巴结的转移无显著相关性。本研究发现,ER、PR阳性表达率与有无淋巴结转移差异无统计学意义(P>0.05),与上述研究结果一致。p53是一种抑癌基因,参与细胞周期的调控,控制细胞的分裂与增殖,其编码的蛋白质分野生型与突变型两种。野生型蛋白常因半衰期太短而不能被免疫组织化学检测到,突变型蛋白因蛋白构型的改变致半衰期时间较长,能够检测到。大量研究表明,p53蛋白的高表达常见于低分化的乳腺癌、增殖活跃的肿瘤细胞及淋巴结转移。Mojarad等[16]研究发现,p53预测淋巴结是否转移的准确率为71%,因此分子生物学的指标对疾病的早期诊断很有帮助。在本研究中发现,p53阳性表达率与有无淋巴结转移差异有统计学意义(P<0.05)。本研究亦发现腋窝淋巴结皮质最大厚度大于3 mm的患者,其乳腺癌病灶的p53阳性表达率明显高于皮质最大厚度小于等于3 mm的患者,差异有显著统计学意义(P<0.01)。这表明乳腺癌腋窝淋巴结声像图特征联合免疫组织化学评价腋窝淋巴结转移,对乳腺癌的临床诊疗方法选择具有重要意义。
综上所述,本研究表明,乳腺癌腋窝淋巴结皮质最大厚度、长短径之比及血流特征对于鉴别有无淋巴结转移具有重要价值。乳腺癌腋窝淋巴结超声声像图特征联合免疫组织化学的检测对乳腺癌患者治疗方案的制定和预后评估有重要的临床意义。
[参 考 文 献]
[1]KRAG D N, ANDERSON S J, JULIAN T B, et al.Sentinellymph node resection compared with conventional axillary lymph-node dissection in clinically node-negative patients with breast cancer: overall survival findings from the NSABP B-32 randomized phase 3 trial[J].Lancet Oncol, 2010,11(10): 927-933.
[2]IANNACE C, DI LIBERO L, LEPORE M, et al.Prognostic and curative value of sentinel node in breast cancer.A 377 patients experience[J].Annital Chir, 2010, 81(2): 103-113.
[3]王 倩, 米成嵘.乳腺癌腋窝淋巴结的超声诊断与人乳腺珠蛋白基因检测[J].中国医学影像技术, 2011, 27(4):681-684.
[4]安绍宇, 刘 健, 高砚春, 等.超声造影预测乳腺癌腋窝淋巴结转移的多因素分析[J].中国医学影像技术, 2012,28(5): 934-938.
[5]金占强, 徐晓红.超声诊断乳腺癌腋窝淋巴结转移的多因素分析[J].中国医学影像学杂志, 2011, 19(4): 307-311.
[6]TORRES SOUSA M Y, BANEGAS ILLESCAS M E, ROZAS RODRIGUEZ M L, et al.Preoperative staging of axillary lymph nodes in breast cancer: ultrasonographic parameters and ultrasound-guided core needle biopsy[J].Radiologia,2011, 53(6): 544-551.
[7]ALTINYOLLAR H, DINGIL G, BERBEROGLU U.Detection of infraclavicular lymph node metastases using ultrasonography in breast cancer[J].J Surg Oncol, 2005, 92(4): 299-303.
[8]OZ A, DEMIRKAZIK F B, AKPINAR M G, et al.Efficiency of ultrasound and ultrasound-guided fine needle aspiration cytology in preoperative assessment of axillary lymph node metastasis in breast cancer[J].J Breast Cancer, 2012,15(2): 211-217.
[9]MAINIERO M B, CINELLI C M, KOELLIKER S L, et al.Axillary ultrasound and fine-needle aspiration in the preoperative evaluation of the breast cancer patient: an algorithm based on tumor size and lymph node appearance [J].AJR Am J Roentgenol, 2010, 195(5): 1261-1267.
[10]邹 霞, 李泉水, 熊华花, 等.超声在乳腺癌患者腋窝淋巴结转移相关因素分析中的作用[J].临床超声医学杂志,2014, 16(6): 392- 394.
[11]LEE B, LIM A K, KRELL J, et al.The efficacy of axillary ultrasound in the detection of nodal metastasis in breast cancer [J].AJR Am J Roentgenol, 2013, 200(5): 314-320.
[12]孙 平, 刘艳翠, 金连锦.乳腺癌组织内VEGFR-3的表达与淋巴结转移的关系[J].现代肿瘤医学, 2013, 21(6):1234-1236.
[13]王琰娟, 米成嵘, 王 文.乳腺癌前哨淋巴结的超声造影检查及与乳腺癌组织ER、PR和HER-2表达的相关性[J].宁夏医科大学学报, 2013, 35(5): 528-531.
[14]李文华, 孙 奇, 覃 希, 等.ER、PR、C-erbB-2、HMFG在乳腺癌组织中的表达及临床意义[J].山东医药,2011, 51(47): 54-56.
[15]陈 玲, 李 旭, 赵新汉.乳腺癌ER、PR、C-erbB-2表达与临床病理特征的相关性分析[J].第四军医大学学报,2006, 27(17): 1580-1583.
[16]MOJARAD S, VENTURINI B, FULGENZI P, et al.Prediction of nodal metastasis and prognosis of breast cancer by ANN-based assessment of tumour size and p53, Ki-67 and steroid receptor expression[J].Anticancer Res, 2013, 33(9): 3925-3933.
Correlation between axillary lymph node metastases and ultrasonographic characteristics of axillary lymph node combined with immunohistochemistry in breast cancer patients
KONG Xiangchong,CHENG Wen, GUO Cunli, SHANG Haitao, ZHANG Na (Department of Ultrasound, Harbin Medical University Cancer Hospital, Harbin 150081, Heilongjiang Province, China)
[Key words]Breast cancer; Axillary lymph node metastasis; Ultrasound; Immunohistochemistry
[Abstract]Background and purpose: Axillary lymph node metastasis of breast cancer has an important significance in prognosis and treatment of breast cancer.This study was to investigate the correlation between axillary lymph node metastasis and ultrasonographic characteristics of axillary lymph node combined with immunohistochemistry in breast cancer patients.Methods: A total number of 366 breast cancer patients were selected in this study.Seven hundred and twenty-eight axillary lymph nodes were collected.With ultrasonography, the maximum cortex thickness, the ratio of the height to the length, the ratio of the cortex to the medulla and blood flow of axillary lymph nodes were observed, in order to study the correlation between these indicators and axillary lymph node metastasis combined with the postoperative immunohistochemical results.Results: According to univariate analysis,axillary lymph node maximum cortex thickness, the ratio of the height to the length, characteristics of blood flow and the positive expression rate of p53 were related to axillary lymph node metastasis (P<0.05).Multivariate logistic regression analysis and receiver operating characteristic (ROC) curve showed that axillary lymph node maximum cortex thickness was the best indicator to determine axillary lymph node metastasis.The positive expression rate of p53 in patients with maximum cortex thickness >3 mm (42.78%) of axillary lymph node was significantly higher than that in patients with maximum cortex thickness ≤3 mm (25.82%) (P<0.01).Conclusion: Ultrasonographic characteristics of axillary lymph node and immunohistochemistry method are closely correlated with axillary lymph node metastasis in patients with breast cancer, which is important in diagnostic and treatment in clinic.
DOI:10.3969/j.issn.1007-3969.2016.02.007
中图分类号:R737.9
文献标志码:A
文章编号:1007-3639(2016)02-0155-06
通信作者:程 文 E-mail:chengwen69@yahoo.com
收稿日期:(2015-05-12 修回日期:2015-12-25)

