间歇与持续经鼻气道正压通气治疗极低和超低出生体重早产儿反复呼吸暂停的疗效比较
邱学荣,崔 晓,饶红萍
(广东省惠州市中心人民医院儿科,广东 惠州 516001)
间歇与持续经鼻气道正压通气治疗极低和超低出生体重早产儿反复呼吸暂停的疗效比较
邱学荣,崔 晓,饶红萍
(广东省惠州市中心人民医院儿科,广东 惠州 516001)
目的 观察经鼻间歇正压通气(NIPPV)与经鼻持续气道正压通气(NCPAP)治疗极低和超低出生体重早产儿原发性呼吸暂停的疗效。方法 2013年6月至2015年6月在我院诊断为反复呼吸暂停的极低和超低出生体重早产儿72例,分为NIPPV组38例及NCPAP组34例分别在常规综合治疗的基础上给予NIPPV、NCPAP治疗,观察并比较两组的疗效。结果 两组治疗后1 h及12 h血气分析比较差异有统计学意义(P< 0.05)。NIPPV组治愈率及有效率均优于NCPAP组,差异有统计学意义(P< 0.05)。结论 与NCPAP相比,NIPPV治疗极低和超低出生体重早产儿原发性呼吸暂停疗效显著。
经鼻间歇正压通气;经鼻持续气道正压通气;呼吸暂停;极低出生体重儿;超低出生体重儿
新生儿呼吸暂停是指呼吸暂停时间>20 s,常伴心率减慢(<100次/min)或出现青紫、肌张力低下。1 h内呼吸暂停发作超过2~3次,称为呼吸暂停反复发作[1]。呼吸暂停是早产儿常见的临床症状,发生率很高,且与胎龄、体重有关[2],尤其对极低和超低出生体重儿发生率更高,如不及时治疗,可能引起呼吸衰竭、肺出血、脑损伤甚至猝死等严重后果。本研究针对反复呼吸暂停的极低和超低出生体重早产儿,在应用药物、体位等综合治疗的基础上,分别给予经鼻间歇正压通气(NIPPV)与经鼻持续气道正压通气(NCPAP)呼吸支持,比较两种呼吸支持方式对极低和超低出生体重早产儿呼吸暂停的疗效。
1 资料与方法
1.1 一般资料 选取2013年6月至2015年6月我院收治的72例极低和超低出生体重早产儿,均符合《实用新生儿学》呼吸暂停的诊断标准[3],均为出生后10 d内发生的原发性呼吸暂停,排除由低血糖、低体温、酸中毒、电解质代谢紊乱等其他原因所致者。排除入院即有先天性疾病或遗传性疾病;呼吸衰竭或严重呼吸暂停需气管插管;合并肺炎、新生儿湿肺、胎粪吸入综合征、颅内出血、新生儿缺氧缺血性脑病、严重感染等疾病患者。根据呼吸支持方式分为:NIPPV组38例和NCPAP组34例,两组患儿的胎龄、性别、Apgar评分、呼吸暂停发作开始时间比较,差异均无统计学意义(P> 0.05),具有可比性。
1.2 方法 所有患儿均给予保暖、体位、药物、营养支持、稳定内环境及对症支持治疗。NIPPV组:采用Drager Babylog 8000型(德国)呼吸机,采用双鼻塞密闭环路方式。初调参数:吸气峰压(PIP)12~18 cmH2O,呼吸末正压(PEEP)4~6 cmH2O,呼吸频率30次/min,根据吸入氧浓度(FiO2)维持SpO2在0.88~0.95调节,范围0.21~0.50。根据病情及血气分析结果调节呼吸机参数。NCPAP组治疗:采用双鼻塞方式,使用Stephan CPAP机(美国),PEEP为4~6 cmH2O,根据维持SpO2在0.88~0.95调节,范围0.21~0.50。
1.3 疗效判定标准 治愈:撤除NIPPV或NCPAP通气后,呼吸暂停未再出现。好转:撤除NIPPV或NCPAP通气后,呼吸暂停又出现,但用药治疗有效,或再用NIPPV或NCPAP通气治疗仍有效。无效:通气后呼吸暂停无减少或加重,SpO2及心率下降程度呈进行性加重,需要应用气管插管行机械通气治疗。有效例数=治愈例数+好转例数。比较NIPPV组和NCPAP组的血气变化及临床疗效。
1.4 统计学方法 采用SPSS 17.0软件进行数据分析。计量资料以均数±标准差表示,采用t检验,计数资料以率表示,采用χ2检验。P< 0.05为差异有统计学意义。
2 结果
2.1 两组治疗后1 h及12 h动脉血气指标比较 两组治疗前的血气分析比较差异无统计学意义(P> 0.05),治疗后1 h及12 h血气分析比较,差异有统计学意义(P< 0.05),见表1。
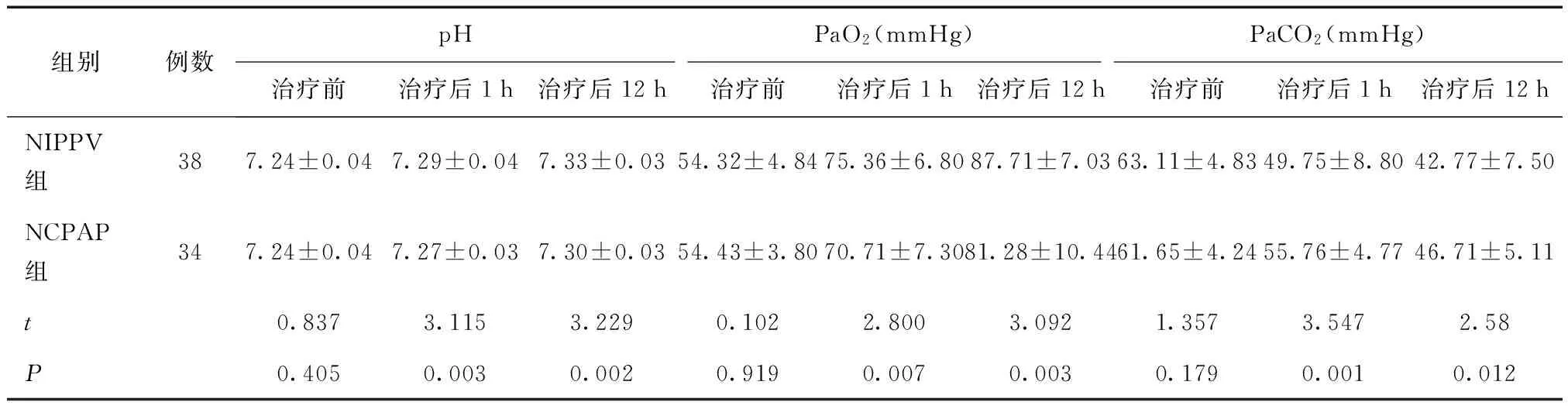
表1 两组治疗前后1 h及12 h动脉血气指标比较
2.2 两组临床疗效比较 NIPPV组治愈率、有效率、均优于NCPAP组,差异有统计学意义(P< 0.05),见表2。
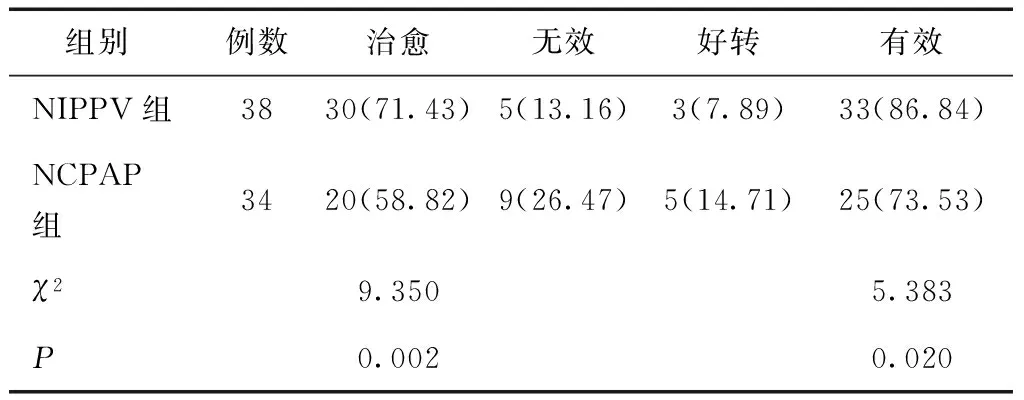
表2 两组临床疗效比较 [n(%)]
3 讨论
新生儿呼吸暂停是早产儿常见临床症状之一,尤其对于极低和超低出生体重早产儿发生率更高,资料显示早产儿呼吸暂停与出生体重、胎龄成反比关系,胎龄越小,体重越低呼吸暂停发生率越高,早产呼吸暂停发生率约20%~30%,极低出生体重儿可达50%,超低出生体重儿则达90%[1,3,4],如不及时治疗,可能引起脑损伤等严重疾病,甚至死亡[5]。
早产儿呼吸暂停分原发性和继发性两类。原发性呼吸暂停主要与早产儿中枢神经系统和呼吸系统发育不成熟有关。早产儿因其特殊的系统解剖及生理功能,导致其易发生呼吸困难,临床上表现为呼吸暂停、紫绀[5]。当原发性呼吸暂停得到恰当处理后将停止;若未发现或处理效果不佳时将转为继发性呼吸暂停,伴发低血压、心率减慢、皮肤发绀等,严重时危及生命,部分遗留脑白质软化、颅内出血等后遗症。
我国目前被救治的极低和超低出生体重早产儿的数量逐渐增多,呼吸暂停的问题也显得越来越突出。大多数原发性呼吸暂停可通过病因治疗、摆正体位、刺激足底、药物治疗等缓解,部分呼吸暂停仍需使用机械通气治疗,近年来,随着无创通气的应用增加,气管插管机械通气的使用有明显下降,但究竟哪种无创通气模式最适用于呼吸暂停的治疗,目前仍无定论。
NCPAP与NIPPV均可用于治疗早产儿呼吸暂停,但哪种效果更佳尚存在争议。NCPAP被认为是目前安全有效治疗新生儿呼吸暂停的方法,通过鼻罩或面罩输送持续的空气氧气混合气体,在气道上产生正压,防止上气道及肺泡塌陷,可增加功能残气量和降低呼吸功,改善氧合和降低心动过缓的发生[6]。但仍有一部分患儿治疗失败,需行有创机械通气治疗,NIPPV是在NCPAP的基础上给予间歇正压的一种呼吸支持模式,可以看成是NCPAP的增强[7]。
本研究结果显示:NIPPV组治疗后1、12 h的血气结果明显好于NCPAP组,NIPPV组治愈率、有效率高于NCPAP组,而无效率低于NCPAP组,提示NIPPV治疗呼吸暂停更有效,这与国内外研究结果一致[8~11]。NIPPV在NCPAP基础上增加了一定频率的间歇正压,该压力被传递到下呼吸道,达到有创正压通气类似的效果,从而较NCPAP有更强的呼吸支持作用,同时不需建立有创人工气道辅助机械通气,减少机械通气相关肺炎的发生,保留了正常的生理功能,从而避免了有创通气的并发症,明显减少机械通气的需要[12]。
综上所述,NIPPV与NCPAP都是安全、相对简单和非侵入性技术,NIPPV治疗早产儿原发性反复呼吸暂停比NCPAP疗效显著,临床易于推广。但NIPPV是否能够作为治疗呼吸暂停的首选无创通气方式仍需要更多的证据支持,NIPPV治疗呼吸暂停的治疗时机、治疗的持续时间、最佳的参数设置也需要进一步研究探讨。
[1] 胡亚美,江载芳.诸福棠实用儿科学[M].第8版.北京:人民卫生出版社,2015:458-459.
[2] 张彤 李丽.早产儿呼吸暂停临床分析[J].河北医药,2013,35(7):1008-1009
[3] 肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].第4版.北京:人民卫生出版社,2011:245-246.
[4] Francart SJ,Allen MK,Stegall-Zanation J.Apnea of prematurity: caffeine dose optimization[J].J Pediatr Pharmacol Ther,2013,18(1):45-52
[5] 柳围胜.新生儿呼吸暂停[J].实用儿科临床杂志,2007,22(2):89-92.
[6] Pantalitschka T,Sievers J,Urschilz MS,et al.Randomized crossover trail of four nasal respiratory support systems for apnoea of prematurity in very low birth weight infants[J].Arch Dis Child Fetal Neonatal Ed,2009,94(4):245-248.
[7] 赵婧 母得志.早产儿呼吸暂停诊治进展.[J].临床儿科杂志,2012,30(3):291-294.
[8] 饶红萍,周玉祥.间歇与持续经鼻气道正压通气治疗早产儿反复呼吸暂停的临床分析.[J].中国医师进修杂志,2014,37(24):39-42.
[9] 乔彦霞,曹琴英,葛军,等.经鼻间歇正压通气治疗极低出生体质量儿原发性呼吸暂停.[J].现代中西医结合杂志,2013,22(12):1302-1303.
[10]唐仕芳,赵锦宁,沈洁,等.经鼻间歇和持续气道正压通气治疗新生儿呼吸窘迫综合征的Meta分析[J].中国循证儿科杂志,2011,6(4):255-263.
[11]史源,李华强.经鼻间歇正压通气在新生儿机械通气中的应用[J].中华儿科杂志,2008,46(9):669-671.
[12]Sai Sunil Kishore M,Dutta S,Kumar P.Early nasal intermittent positive pressure ventilation versus continuous positive airway pressure for respiratory distress syndrome[J].Acta Paediatr,2009,98(9):1412-1415.
Comparison of curative effect ofcontinuous nasal positive airway pressure with intermittent nasal positive pressure ventilation in the treatment on recurrent apnea in premature infants with very low birth weight or extremely low birth weight
QIU Xue-rong,CUI Xiao,RAO Hong-ping
(Department of Pediatrics,Central People’s Hospital of Huizhou City Guangdong,Huizhou 516001,China)
Objective To observe the curative effect of nasal intermittent positive pressure ventilation(NIPPV)and nasal continuous positive pressure ventilation(NCPAP)in the treatment of recurrent apnea in premature infants with very low birth weight or extremely low birth weight.Methods From June,2013 to June 2015,72 premature infants with very low birth weight or extremely low birth weight who were diagnosed as recurrent apnea were randomly given NIPPV or NCPAP therapy on the basis of the comprehensive treatment,respectively.The curative effect was compared between the two groups.Results The differences in blood gas analysis after 1 h and 12 h of the treatment were statistically significant between the two groups(P< 0.05).The cure rate and effective rate in the NIPPV group were better than that in the NCPAP group(P< 0.05).Conclusion The effects of NIPPV were more significant than that of NCPAP in the treatment of recurrent apnea in premature infants with very low birth weight or extremely low birth weight.
Nasal intermittent positive pressure ventilation; Nasal continuous positive pressure ventilation; Apnea; Very low birth weight; Extremely low birth weight
广东省惠州市科研基金资助项目(编号:2015Y025)
R722
A
1672-6170(2016)03-0093-03
2015-11-06;
2016-01-15)

