糖尿病视网膜病变患者血清脂氧素A4和血管内皮生长因子的相关性研究
张志月,房辉,李玉凯,马一嘉,王耕银,张馨心,邱明月,张红蕊,甄艳凤
(1.华北理工大学研究生院,河北唐山063009;2.河北省唐山市工人医院内分泌二科,河北唐山063000)
糖尿病视网膜病变患者血清脂氧素A4和血管内皮生长因子的相关性研究
张志月1,房辉2,李玉凯2,马一嘉1,王耕银2,张馨心2,邱明月2,张红蕊1,甄艳凤2
(1.华北理工大学研究生院,河北唐山063009;2.河北省唐山市工人医院内分泌二科,河北唐山063000)
摘要:目的研究血清脂氧素A4(LXA4)和血管内皮生长因子(VEGF)与糖尿病视网膜病变(DR)的相关性。方法选取90例糖尿病患者按视网膜病变程度分为糖尿病无视网膜病变组(NDR)、单纯型糖尿病视网膜病变组(SDR)和增殖型糖尿病视网膜病变组(PDR),另选健康体检者40例作为正常对照组。测定各组血清LXA4和VEGF浓度,并研究LXA4和VEGF的相关性。结果①NDR、SDR和PDR组血清LXA4水平均低于NC组;SDR、PDR组血清LXA4水平低于NDR组;PDR组血清LXA4水平均低于SDR组,差异有统计学意义(P<0.05)。②NDR组血清VEGF水平与NC组比较,差异无统计学意义(P>0.05);SDR、PDR组血清VEGF水平高于NDR组、NC组;PDR组血清VEGF水平高于SDR组,差异有统计学意义(P<0.05)。③血清LXA4和VEGF呈负相关(P<0.05)。结论血清LXA4水平下降、VEGF水平上升可能是糖尿病患者出现视网膜病变的危险因素。
关键词:糖尿病视网膜病变;脂氧素A4;血管内皮生长因子
糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病微血管并发症中最严重、最常见的一种,是造成糖尿病患者失明的主要原因[1],但其确切发生机制尚未完全明确。目前,有关DR发生机制的主要假说有炎症反应、细胞因子相互作用、多元醇途径启动及氧化应激等[2]。脂氧素(Lipoxins,LXs)是花生四烯酸在机体内代谢产生的不饱和脂肪酸产物,被认为是抑制炎症的刹车信号分子,具有抑制细胞外基质合成、抗氧化应激、抑制炎症等作用[3-4]。血管内皮生长因子(vascular endothelial growth factor,VEGF)是目前已知最强的内皮细胞有丝分裂原,是重要的视网膜促新生血管因子之一,具有促进新生血管形成、抑制内皮细胞凋亡的作用[5]。最新研究显示,DR作为一种炎症反应,DR患者高血糖产生的晚期糖基化终末产物和活性氧可触发VEGF的表达增强[6],Kaviarasan等[7]研究证实,经血清脂氧素A4(lipoxins A4,LXA4)预处理的血管内皮细胞可减少VEGF受体磷酸化及下游信号事件,LXA4和VEGF不仅与炎症有关,与DR也存在一定联系。因此本研究旨在探讨血清LXA4、VEGF与DR的相关性。
1 资料与方法
1.1研究对象
选取2015年8月-2015年11月在唐山市工人医院内分泌科门诊及住院T2DM患者90例,另选同期本院健康体检者40例为正常对照组。入选标准:①符合1999年世界卫生组织(WHO)2型糖尿病诊断标准;②所有入选患者知情同意,并自愿参加。排除标准:①糖尿病急性病发症者;②原发性或继发性肾脏疾病者;③自身免疫性疾病者;④急、慢性感染者、恶性肿瘤者;⑤严重肝脏、心脑血管疾病者;⑥严重应激状态者,合并其他内分泌代谢疾病者;⑦正常对照组人群经75 g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)、视网膜眼底检查异常者。本研究已通过华北理工大学附属唐山市工人医院伦理委员会批准,所有研究对象签署知情同意书。
1.2研究方法
1.2.1一般临床资料收集记录所有研究对象的人口学资料,包括性别、年龄、体重指数(body mass index,BMI)、收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、病程。收集其临床检验结果,包括空腹血糖(fasting plasma glucose,FPG)、糖化血红蛋白(hemoglobin A1c,HbA1c)、超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、总胆固醇(total cholesterol,TC)、三酰甘油(Triglycerides,TG)。BMI=体重(kg)/身高(m2)。
1.2.2LXA4、VEGF水平测定受试者禁食8~12 h抽取空腹静脉血20 ml,取12 ml静脉血3 000 r/min离心10 min后分离血清,存于-70℃冰箱冷冻待测,采用双抗夹心酶联免疫吸附法(enzyme-linked immunosorbent assay,ELISA)法测定LXA4、VEGF水平,试剂盒购自美国RD公司。
1.2.3分组按1984年我国眼底病学术会议制定的分期标准,依据眼底荧光血管造影和眼底镜结果,将研究对象分为糖尿病无视网膜病变组(no diabetic retinopathy,NDR)、单纯型糖尿病视网膜病变组(simple diabetic retinopathy,SDR)、增殖型糖尿病视网膜病变(proliferative diabetic retinopathy,PDR)组,每组30例。选取同期本院健康体检者40例为正常对照组(normal control,NC)。
1.3统计学方法
采用SPSS 17.0统计软件进行数据分析,计量资料用均数±标准差(±s)表示,非正态数据用中位数(四分位数间距)[M(Q25,Q75)]表示。多组间计量资料比较用方差分析,不符合方差分析条件的组间比较用H检验,计数资料用百分比或率表示,用χ2检验,单因素相关分析用Pearson Spearman检验,多因素相关分析用多元逐步回归检验,P<0.05为差异有统计学意义。
2 结果
2.1各组一般资料和生化指标比较
各组病程、TG比较,经H检验,差异有统计学意义(P<0.05)。各组FPG、HbA1c、LDL-C、HDL-C、hs-CRP比较,经单因素方差分析,差异有统计学意义(P<0.05)。各组年龄、血压、BMI、TC比较,经单因素方差分析,差异无统计学意义(P>0.05)。各组性别比较,经χ2检验,差异无统计学意义(P>0.05)。见表1。
2.1.1病程各组病程比较,经LSD检验,差异有统计学意义,PDR和SDR组高于NDR组(P=0.001),PDR组高于SDR组(P=0.005)。
2.1.2TG各组TG水平比较,经LSD检验,PDR、SDR及NDR组均高于NC组(P=0.001),PDR、SDR 及NDR组3组间两两比较差异无统计学意义(P>0.05)。
2.1.3FPG各组FPG水平比较,经LSD检验,PDR、SDR及NDR组均高于NC组(P =0.001),PDR和SDR组高于NDR组(P=0.001),PDR组高于SDR组(P=0.004)。
2.1.4HbA1c各组HbA1c水平比较,经LSD检验,PDR、SDR及NDR组均高于NC组(P=0.001),PDR 和SDR组高于NDR组(P=0.001),PDR组高于SDR组(P=0.008)。
2.1.5LDL-C各组LDL-C水平比较,经LSD检验,PDR、SDR及NDR组均高于NC组(P=0.001),PDR、SDR、NDR组3组间两两比较差异无统计学意义(P>0.05)。
2.1.6HDL-C各组HDL-C水平比较,经LSD检验,NC组高于PDR、SDR、NDR组(P=0.002、0.001 和0.001),PDR、SDR、NDR组3组间两两比较差异无统计学意义(P>0.05)。
2.1.7hs-CRP各组hs-CRP水平比较,经LSD检验,PDR、SDR及NDR组均高于NC组(P=0.001),PDR、SDR、NDR组3组间两两比较差异无统计学意义(P>0.05)。
2.2各组血清LXA4、VEGF水平比较
各组血清LXA4、VEGF水平比较,经单因素方差分析,差异有统计学意义(P=0.000)。血清LXA4水平比较,经LSD检验,NC组高于PDR、SDR、NDR组(P=0.001);NDR组高于PDR、SDR组(P=0.007和0.001);SDR组高于PDR组(P=0.003)。各组血清VEGF水平比较,经LSD检验,NDR组与NC组比较差异无统计学意义(P>0.05);PDR和SDR组均高于NC和NDR组(P=0.001);PDR组高于SDR组(P= 0.024)。见表2。

表1 各组一般资料及生化指标比较
2.3DR患者血清LXA4水平与其他自变量的相关性
经单因素相关分析发现,LXA4与HbA1c、hs-CRP、病程呈负相关(r=-0.466、-0.562和-0.665,P=0.009、0.001和0.000);经多元逐步回归分析发现,校正性别、年龄、BMI、FPG、TC、TG、HDL-C、LDL-C的影响,LXA4仍与HbA1c、hs-CRP、病程呈负相关(P<0.05)。见表3。
2.4DR患者血清VEGF水平与其他自变量的相关性
经单因素相关分析发现,VEGF与hs-CRP、FPG、HbA1c呈正相关(r =-0.915、-0.557和-0.543,P=0.000、0.001和0.002)。经多元逐步回归分析发现,校正性别、年龄、病程、BMI、TC、TG、HDL-C、LDL-C的影响,VEGF仍与hs-CRP、FPG、HbA1c呈正相关(P<0.05)。见表4。
2.5DR患者血清LXA4与VEGF水平的相关性
经单因素相关分析发现,LXA4与VEGF呈负相关(r=-0.452,P=0.012)。经多元逐步回归分析发现,校正性别、年龄、病程、BMI、hs-CRP、FPG、HbA1c、TC、TG、HDL-C、LDL-C的影响,LXA4与VEGF呈负相关(B=-2.116,P=0.012)。
表2 各组血清LXA4、VEGF水平比较(pg/ml,±s)
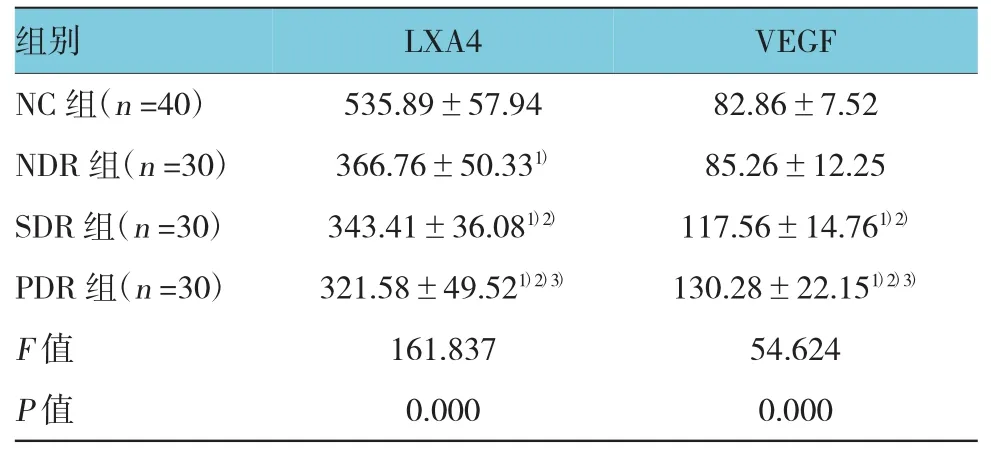
表2 各组血清LXA4、VEGF水平比较(pg/ml,±s)
注:1)与NC组比较,P<0.05;2)与NDR组比较,P<0.05;3)与SDR组比较,P<0.05
组别 LXA4 VEGF NC组(n=40) 535.89±57.94 82.86±7.52 NDR组(n=30) 366.76±50.331) 85.26±12.25 SDR组(n=30) 343.41±36.081)2) 117.56±14.761)2)PDR组(n=30) 321.58±49.521)2)3) 130.28±22.151)2)3)F值 161.837 54.624 P值 0.000 0.000
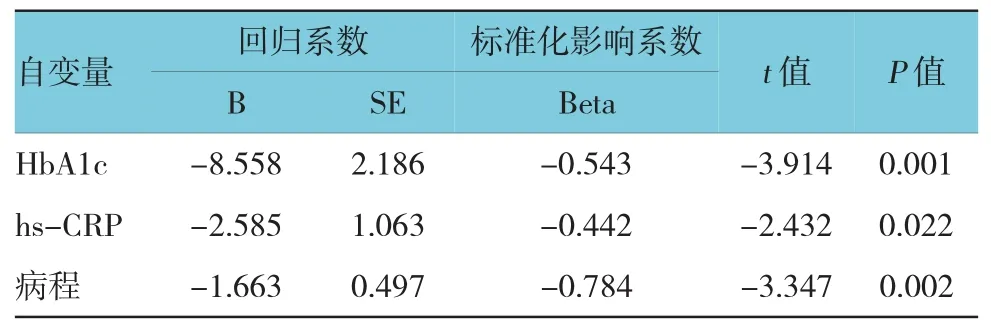
表3 DR患者血清LXA4水平与其他自变量的相关性分析
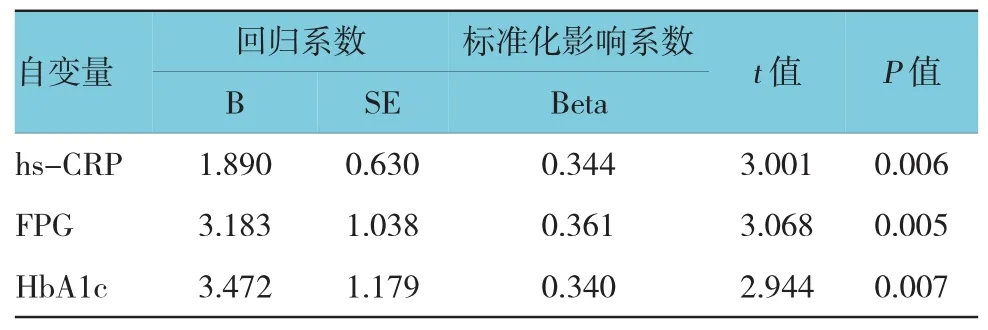
表4 DR患者血清VEGF水平与其他自变量的相关性分析
3 讨论
DR作为糖尿病患者晚期并发症中最常见和严重的微血管并发症之一,其发病率随病程的发展而升高,5年内DR发生率为44.4%,7年后为56.0%[8]。目前,越来越多的研究证实炎症反应在DR的发生、发展中发挥重要作用[9]。在高血糖等应激环境下,与糖尿病相关的一系列炎症因子上调,刺激前炎症因子释放,诱导白细胞-内皮细胞发生异常反应,最终导致DR的发生[8-9]。DR作为一种慢性炎症性疾病,炎症反应的及时消退对其防治具有重大意义,LXA4即是这样一类新型的内源性脂质的抗炎消退介质,其是二十烷类家族中一类花生四烯酸的脂加氧酶代谢产物,主要在炎症的病理过程中通过跨细胞途径来合成,能产生强有力的抗炎作用[10-11]。郝丽云等[12]通过Arrowsmith软件发现,LXs可通过调节体内多种物质的表达与释放,而影响糖尿病及其并发症的发生、发展。有研究显示,DR患者血清LXA4水平下降[7],与本研究结果一致。
VEGF是一种具有肝素结合活性的二聚体糖蛋白[13],最早在1983年发现[14]。VEGF可由多种肿瘤细胞和一些正常细胞产生。DR最初的病理损伤源于亚临床的细胞炎症反应和氧化应激导致的一系列血管内皮损伤,如白细胞黏附、血小板聚集、血液流变学变化、基底膜变薄等[15]。视网膜毛细血管阻塞导致局部缺氧,促新生血管因子产生增多,其中VEGF是最主要的细胞因子之一[16]。VEGF和其他新生血管因子会降低血管内皮细胞间的紧密连接蛋白表达,使血管通透性增加,从而致使DR发生、发展。目前大量的临床研究结果证实,DR患者血清VEGF因子水平上升[17-18],与本研究结果一致。
研究证实,血清LXA4抑制血管生成与VEGF诱发血管生成相关联的靶点为核转录因子-κB(nuclear transcription factor-κB,NF-κB)[19],LXA4可以直接或间接的通过抑制NF-kB活化,引起VEGF及其他血管生成相关细胞因子的低表达,DR患者血清LXA4与VEGF呈负相关[20],与本研究结果一致。另外,本研究还得出LXA4与HbA1c[7]、hs-CRP[6]、病程[7]呈负相关,VEGF与HbA1c[18]、hs-CRP[16]、FPG[18]呈正相关。
综上所述,血清LXA4水平降低,VEGF水平升高可能与DR的发生、发展相关。因此,对于DR患者,外源性补充适量的VEGF抑制剂或LXA4激动剂可能改善糖尿病患者的视网膜病变状况,为DR临床治疗开辟一条新的路径。
参考文献:
[1]Yang W,Lu J,Weng J,et al. Prevalence of diabetes among men and women in China[J]. N Engl J Med,2010,362(12): 1090-2101.
[2]Sheetz MJ,King GL. Molecular understanding of hyperglycemia's adverse effects for diabetic complications[J]. JAMA,2002,288(20): 2579-2588.
[3]Serhan CN,Yacoubian S,Yang R. Anti-inflammatory and proresolving lipid mediators[J]. Annu Rev Pathol,2008,3(1): 279-300.
[4]Serhan CN. Lipoxins and aspirin-triggered 15-epi-lipoxins arethe first lipid mediators of endogenous anti-inflammation and resolution[J]. Prostaglandins Leukot Essent Fatty Acids,2005,73(4): 141-162.
[5]Ray D,Mishra M,Ralph S,et al. Association of the VEGF genewith proliferative diabetic retinopathy but not proteinuria in diabetes[J]. Diabetes,2004,53(3): 861-864.
[6]Prieto P,Cuenca J,Traves PG,et al. Lipoxin A4 impairment of apoptotic signaling in macrophages: implication of the PI3K/AKT and the ERK/NRF-2 defense pathways[J]. Cell Death Differ,2010,17(7): 1179-1188.
[7]Kaviarasan K,Jithu M,Arif MM,et al. Low blood and vitreal BDNF,LXA4 and altered Th1/Th2 cytokine balance are potential risk factors diabetic retinopathy[J]. Metabolism,2015,64(9): 958-966.
[8]Malone JI,Morrision AD,Pavan PR,et al. Prevalence and significance of retinopathy in subjects with type 1 diabetes of less than 5 year's duration screened for the diabetes control and complications trial[J]. Diabetes Care,2001,24(3): 522-526.
[9]Antonetti DA,Barber AJ,Bronson SK,et al. Diabetic retinopathy: seeing beyond glucose-induced microvascular disease[J]. Diabetes,2006,55(9): 2401-2411.
[10]Wilkinson BJL,Tan G,Jaworski K,et al. Identification of a retinal aldosterone system and the protective effects of mineralocorticoid receptor antagonism on retinal vascular pathology[J]. Circ Res,2009,104(1): 124-133.
[11]Demircan N,Safran BG,Soylu M,et al. Determination of vitreous interleukin-1(IL-1)and tumour necrosis factor(TNF)levels in proliferative diabetic retinopathy[J]. Eye,2006,20(12): 1366-1369.
[12]郝丽云,郭启煜.脂氧素与糖尿病—主题分析模拟Swanson知识发现过程[J].海军总医院学报,2006,19(3): 181-186.
[13]Hicklin DJ,Ellis LM. Role of the vascular endothelial growth factor pathway in tumor growth and angiogendsis[J]. Journal of Clinical Oncology,2005,23(5): 1011-1027.
[14]Senger DR,Galli SJ,Dvorak AM,et al. Tumor cell secret a cascular permeability factor that promotes accumulation of ascites fluid[J]. Science,1983,219(4587): 983-985.
[15]Joussen AM,Poulaki VL,Koizumi K,et al. A central role for inflammation in the pathogenesis of diabetic retinopathy[J]. FASEB J,2004,18(12): 1450-1452.
[16]房炳华,王丽君,雷宁玉.糖尿病视网膜病变患者血清VEGF、ES、TSP的含量分析[J].眼科新进展,2011,31(5): 471-473.
[17]Izuta H,Matsunaga N,Shimazawa M,et al. Proliferative diabetic retinopathy and relation among antioxidant activity,oxidative stress,and VEGF in the vitreous body[J]. Mol Vis,2010,16(16): 130-136.
[18]Izuta H,Chikaraishi Y,Adachi T,et al. Extracellular SOD and VEGF are increased in vitreous bodies from proliferative diabetic retinopathy patients[J]. Mol Vis,2009,10(15): 2663-2672.
[19]Das UN. Lipoxins,resolvins,protectins,maresins and nitrolipids: connecting lipids,inflammation,and cardiovascular disease risk[J]. Curr Cardiovasc Risk Rep,2010,4(14): 24-31.
[20]Das UN. Lipoxins,resolvins,and protectins in the prevention and treatment of diabetic macular edema and retinopathy[J]. Nutrition,2013,29(1): 1-7.
(童颖丹 编辑)
Association of serum lipoxins A4 and VEGF with diabetic retinopathy
Zhi-yue Zhang1,Hui Fang2,Yu-kai Li2,Yi-jia Ma1,Geng-yin Wang2,Xin-xin Zhang2,Ming-yue Qiu2,Hong-rui Zhang1,Yan-feng Zhen2
(1. Graduate School,North China University of Science and Technology,Tangshan,Hebei 063009,China;2. Department of Endocrinology,Tangshan Gongren Hospital,Tangshan,Hebei 063000,China)
Abstract:Objective To investigate the association of lipoxins A4(LXA4)and vascular endothelial growth factor(VEGF)with diabetic retinopathy(DR). Methods Ninety diabetic patients were divided into three groups,i.e. no diabetic retinopathy(NDR)group,simple diabetic retinopathy(SDR)group and proliferative diabetic retinopathy(PDR)group. And 40 normal persons were recruited as the control group. The serum levels of LXA4 and VEGF were examined,and relationship between LXA4 and VEGF was also investigated. Results The serum LXA4 levels in the NDR,SDR and PDR groups were lower than that in the control group(P= 0.000). The serum LXA4 levels in the PDR and SDR groups were lower than that in the NDR group(P<0.05). The serum LXA4 level in the PDR group was lower than that in the SDR group(P<0.05). There was no statistical difference in VEGF between the NDR and control groups(P>0.05). The serum VEGF level was higher in the SDR and PDR groups than in the NDR and control groups(P= 0.001),and it was also higher in the PDR group than in the SDR group(P<0.05). Serum LXA4 level was negatively correlated with VEGF level(P<0.05). Conclusions Decreased LXA4 and increased VEGF levels in serum may be the risk factors of retinopathy in diabetic patients.
Keywords:diabetic retinopathy;lipoxins A4;vascular endothelial growth factor
中图分类号:R587.2;R774.1
文献标识码:A
DOI:10.3969/j.issn.1005-8982.2016.07.004
文章编号:1005-8982(2016)07-0015-05
收稿日期:2015-12-25

