手部皮肤炭疽3例治疗报道与文献回顾
陈永祥,丛锐,赵睿,宋红波,臧成五,孟泽祖,张航
(1.第四军医大学西京医院 手外科,陕西 西安 710032;2.西安市第八医院 感染科,陕西 西安 710061)
炭疽病是由炭疽芽孢杆菌(简称炭疽菌)引起的一种人畜共患的自然疫源性疾病。因感染后皮肤等病灶组织出现“黑炭”状坏死而得名[1]。我国近5年每年发病人数在400~1 000例[2]。皮肤炭疽的病例数约占所有类型炭疽病例的95%,其中手部皮肤炭疽又占皮肤炭疽病例的绝大多数。因此,手部皮肤炭疽患者在手外科首诊的比例最高。2011年7月-2015年9月共有3例手部皮肤炭疽患者在我院手外科门诊就诊并及时发现,进一步转往西安市第八医院(传染病医院)进行后续治疗,取得良好效果。
1 资料与方法
1.1 一般资料
本组3例,男2例,女1例;年龄32~46岁,平均40岁,均为左手。示指2例,中指1例。手外科门诊就诊2例,急诊就诊1例。就诊原因均为手部皮肤外伤后手部出现肿胀,手指屈伸功能障碍,手部局部皮肤水疱、皮肤黑色焦痂形成,以为手部感染。3例患者均有牲畜接触史,其中2例在屠宰牲畜过程中损伤手部皮肤引起感染;1例在家中切羊肉时伤及手部皮肤导致感染。3例均在伤后2~3 d出现伤手局部肿胀,伤口周围逐渐出现成群的小水疱,5~7d后水疱部分破溃,局部出现大小不等的皮肤焦痂,焦痂面积:1.0cm×1.2cm~2.0cm×2.5cm。其中 1 例肿胀向近端延伸累及患侧上肢。
1.2 治疗方法
3例均根据病史及手部皮肤黑色焦痂形成的临床体征,初步诊断为手部皮肤炭疽感染。马上紧急单独房间隔离患者,同时上报疫情,经传染病专科医生会诊后,隔离状态下转至传染病专科医院住院治疗。住院后留取创面分泌物进行细菌培养,均培养出炭疽杆菌后确诊。入院治疗采用静脉输注青霉素400~800万U/次,3次/d,疗程7~10 d。3例患者中,有1例出现发烧症状,体温最高达38.5℃,血象结果为15.1×109/L,经抗感染、物理降温等治疗,体温逐步恢复正常;余2例无发热症状,血常规、肝肾功能、电解质实验室检查均正常。治疗期间,严密监测患者的各项生命体征,给予高能量饮食支持治疗。手部创面采用1:20 000高锰酸钾溶液温水湿敷[3]。其中1例创面较大者,分泌物培养提示有金黄色葡萄球菌合并感染,给予红霉素软膏局部涂抹,在感染控制后定期换药,创面顺利愈合。3例患者住院隔离治疗期间,密切观察肺部及消化道情况,以排除肺部炭疽和肠道炭疽感染可能。
2 结果
3例患者经过系统治疗2~3周后焦痂逐渐脱落,取创面分泌物培养炭疽杆菌阴性,均痊愈出院。其中1例在经过系统的抗菌治疗后,因创面溃破过大,经换药约6周后皮肤愈合。根据中华医学会手外科学会上肢部分功能评定试用标准[4]对受累手指的功能进行评定,优2例,良1例。
典型病例:患者 男,54岁。因屠宰牲畜过程中损伤右手示指皮肤,1 d后示指出现麦粒大小皮疹,伤口处痒痛,指体出现肿胀并蔓延至右手及右上肢。查体:右手及右上肢肿胀明显,皮温略高,见示指近节指体桡侧直径约2.0 cm黑色焦痂,周围可见白色疱疹,形态饱满(图1,2),触痛阳性。转往西安市第八医院感染科住院进行专科治疗。1周后右手及右前臂肿胀逐渐消退,疱疹逐渐吸收,2周后焦痂逐渐脱落,局部形成皮肤缺损,取创面分泌物培养炭疽杆菌阴性后,定期换药创面顺利愈合。

图1 局部无痛性水疱并肿胀
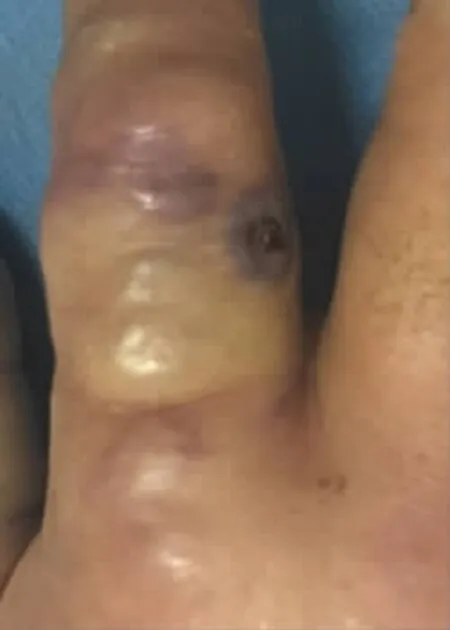
图2 黑色焦痂
3 讨论
炭疽感染由炭疽芽孢杆菌引起,此菌属革兰氏阳性、需氧或兼性厌氧菌。此病以皮肤上出现黑痂为特征,故得名“炭疽”(anthrax)。炭疽患者通常是通过接触污染的动物、土壤或动物排泄物而感染。临床表现主要分三种类型:皮肤炭疽、胃肠道炭疽和吸人性肺炭疽,其中皮肤炭疽最为常见,占所有病例的95%,由于皮肤炭疽中又以累及手及上肢皮肤为主要表现,所以患者通常都在手外科或骨科首诊,这也是手外科医生最常诊治的原因,本文报道的3例均属此类。
手部皮肤炭疽患者多有皮肤破损、感染动物接触史或食用过感染动物肉;发病前潜伏期2~7 d,但也有潜伏期在8周以上的报道。此病初期表现为小的、无痛性、红色斑疹,在48~72 h内发展为丘疹,之后成为囊泡,破裂,出现溃疡创面,最终形成直径为1.0~5.0 cm的棕色或黑色焦痂,焦痂周围可有明显水肿及卫星灶。根据感染的部位及程度,水肿发展可能较为广泛甚至威胁生命,尤其是发展到颈、胸部时。除焦痂外,此病伤口无疼痛是它的另一个显著特点,即便是囊泡破裂形成溃疡时也不痛;患者还可伴有局部淋巴结肿大、全身发热、无力和寒战等症状。皮肤炭疽在焦痂期进展较快,即便入院使用抗生素,其产生的毒素也可进一步使组织坏死、形成溃疡,但并不代表病情继续恶化。本组创面面积最大患者在入院治疗过程中,虽然创面有所扩大,但全身症状进行性好转。
对于手部外伤后,有可疑动物接触史,伤口局部出现丘斑疹,最终结成黑色似炭块的干痂,并且无明显脓性渗出物及疼痛症状者要警惕手部皮肤炭疽感染的可能。对于皮肤炭疽,患者最容易犯的错误是自己对肿胀部位的反复挤压,造成毒素吸收加剧病情加重。在医院就诊过程中,医生切记不能草率地认为是手部皮肤过敏或一般性感染,严禁进行局部挤压、切开引流,甚至广泛切开清创,这样往往会导致病菌扩散而引起败血症,继而可能通过血行播散,引起肺部炭疽或肠道炭疽感染,导致患者病情加重甚至死亡。本组有1例,初诊医生认识不清,以为手部化脓性腱鞘炎,准备为患者急诊进行切开引流手术,但因对患者手指以肿胀为主,而红肿不明显有疑问请手外科医生会诊确诊,避免了医源性的错误治疗。
由于手部皮肤炭疽的特有症状,结合患者自述的动物接触史,只要认识此疾病,初步诊断并不困难。对可疑是手部皮肤炭疽感染病例,要按照传染病防治法规定的乙类传染病进行管理。首先将患者现场隔离,并及时转入传染病专科进行隔离观察。留取创面分泌物进行细菌学培养,在未应用抗生素之前,培养结果可阳性;革兰氏染色可见到革兰阳性短棒体;PCR和免疫组化检查也可帮助确诊。对可疑病例,要给予敏感抗生素青霉素G大剂量静脉输注,400~800万U/d,每8小时一次。待细菌学培养明确诊断后,继续青霉素G治疗,一般治疗周期为7~14 d,对于病情严重者可将治疗周期延长至2个月[5];青霉素G过敏者,可选用环丙沙星0.5 g口服,2次/d,或多西环素0.1 g口服,2次/d,治疗7~14 d。局部创面的护理可使用1∶20 000高锰酸钾溶液温水湿敷或3%~5%碘酊调成1∶2 500碘液冲洗,这两种方法均可有效杀死创面内的炭疽芽胞。对于创面较大者,可能会合并金黄色葡萄球菌等常见细菌感染,使用红霉素软膏局部涂抹,定期换药,创面可顺利愈合。皮肤炭疽经治疗后病死率低于1%[6],本组3例均顺利康复,未经治疗的病死率明显升高,可达20%~25%。如果皮肤炭疽合并出现呼吸道或消化道症状,可能继发肺部及肠道炭疽,病死率可高达80%,要引起高度警惕。
综上所述,对于来手外科首诊的手部皮肤炭疽感染的患者,手外科医生要关注以下要点:⑴认识本疾病:主要是结合病史和手部特殊的黑色焦痂;⑵对可疑病例,严禁进行局部挤压、切开引流、清创非常关键;⑶及时隔离患者和转诊,做好自身保护。切不可不戴手套触摸伤口或用鼻子近距离嗅闻伤口气味;⑷及时作出诊断,尽早进行抗菌治疗,患者预后良好。

