梗阻型急性胆源性胰腺炎的治疗方式及手术时机的选择
谭军塘
梗阻型急性胆源性胰腺炎的治疗方式及手术时机的选择
谭军塘
目的 探讨梗阻型急性胆源性胰腺炎的治疗方式及手术时机的选择。方法 选取梗阻型急性胆源性胰腺炎的患者作为本次研究对象,共计150例。按患者治疗方法均分为非手术组、内镜组、手术组(n=50)。(1)比较3组患者入院时白细胞数、血淀粉酶和尿淀粉酶水平。(2)比较3组患者住院天数、胰腺炎复发例数、并发症发生例数。结果 (1)3组患者入院时白细胞数、血淀粉酶和尿淀粉酶比较差异无统计学意义。(2)非手术组、内镜组、手术组患者住院天数、胰腺炎复发例数、并发症发生例数分别为[(26.8±13.5)d、16例、19例]、[(15.4±5.9)d、4例、6例]、[(30.2±16.1)d、0例、6例]。以内镜组患者住院天数最短,手术组胰腺炎复发例数最少,非手术组胰腺炎复发例数及并发症发生例数最高,差异有统计学意义(P<0.05)。结论本次研究认为梗阻型急性胆源性胰腺炎患者在积极的非手术治疗后,应及早选择手术治疗。
梗阻型;急性胆源性胰腺炎;治疗方式
胆源性胰腺炎系由于结石从胆总管经乳头排入十二指肠或一过性嵌顿于壶腹部而引起,最主要的症状为突发性上腹或左上腹持续性剧痛或刀割样疼痛,常在饱餐或饮酒后发生,可波及脐周或全腹,疼痛部位通常在中上腹部,疼痛在弯腰或起坐前倾时可减轻[1]。临床上治疗胆源性胰腺炎多采用手术治疗,文献指出手术的早晚与预后有密切关系。因此本研究选取梗阻型急性胆源性胰腺炎的患者150例,探讨梗阻型急性胆源性胰腺炎的治疗方式。
1 资料与方法
1.1 一般资料 收集2008年2月~2014年8月株洲恺德心血管病医院诊断为梗阻型急性胆源性胰腺炎的患者作为本次研究对象,共计150例。按患者治疗方法均分为非手术组、内镜组、手术组(n=50)。非手术组平均年龄(40.6±9.4)岁,男25例,女25例。内镜组平均年龄(39.6±10.2)岁,男28例,女22例。手术组平均年龄(41.9±9.9)岁,男27例,女23例。3组人员性别、年龄比较差异无统计学意义,具有可比性。
1.2 入选标准 (1)年龄大于18周岁,入院后临床资料完整。(2)梗阻型急性胆源性胰腺炎的诊断符合第8版实用内科学关于梗阻型急性胆源性胰腺炎的诊断与鉴别诊断,既往有胆石病史,发病前有胆绞痛发作,血或尿淀粉酶超过正常3倍以上,Carter指标3项以上阳性,影像学、ERCP或手术证实胆囊或胆管结石合并急性胰腺炎。(3)每个研究对象能配合医务人员,自愿参与本次研究。
1.3 排除标准 (1)入院时生命体征不平稳的患者。(2)肝炎病毒携带者,活动性感染,严重肝、肾等脏器功能不全者、恶性肿瘤,药物有过敏、恶性心律失常者。
1.4 治疗方法
1.4.1 非手术治疗组 予禁食、禁水、胃肠减压,抑制胃酸及胰腺分泌,使用抗生素抗感染,监测生命体征及血、尿淀粉酶、B超、CT。
1.4.2 内镜治疗组 患者非手术治疗无缓解,出现黄疸加深、体温持续大于38℃、血压下降,转内镜治疗。方式包括:ERCP、ERCP/EST、ERCP/ENBD。
1.4.3 手术组 经严格非手术治疗症状无明显缓解、黄疸无减轻者行急诊解除胆道梗阻术。其余患者待症状改善、淀粉酶下降或恢复正常后行胆道手术。手术类型有胆囊切除术、胆道探查术、胆囊切除+胆道探查术、胆囊切除+乳头括约肌成形术、胆囊切除+胰尾、脾切除+胰腺坏死组织清除术。
1.5 观察指标 比较(1)非手术组、内镜组、手术组患者入院时白细胞数、血淀粉酶和尿淀粉酶水平。(2)非手术组、内镜组、手术组患者住院天数、胰腺炎复发例数、并发症发生例数。
1.6 统计学方法 将资料录入Econometrics Views6.0统计软件,计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“x±s”表示,组间比较采用方差分析;以P<0.05为差异有统计学意义。
2 结果
2.1 3组患者入院时白细胞数、血淀粉酶和尿淀粉酶水平比较 非手术组、内镜组、手术组患者入院时白细胞数、血淀粉酶和尿淀粉酶差异无统计学意义。见表1。
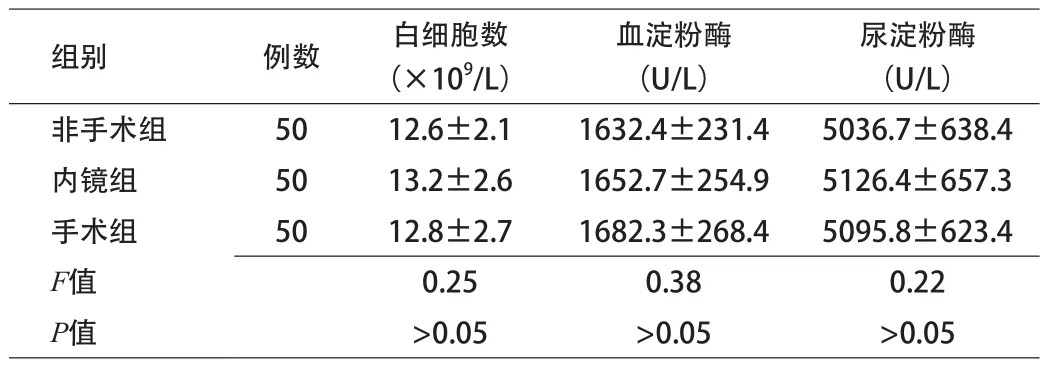
表1 3组患者入院时白细胞数、血淀粉酶和尿淀粉酶水平比较(x±s)
2.2 3组患者住院天数及病死及并发症发生率比较 非手术组、内镜组、手术组患者住院天数、胰腺炎复发例数、并发症发生例数分别为[(26.8±13.5)d、16例、19例]、[(15.4±5.9)d、4例、6例]、[(30.2±16.1)d、0例、6例]。以内镜组患者住院天数最短,手术组胰腺炎复发例数最少,非手术组胰腺炎复发例数及并发症发生例数最高,差异有统计学意义(P<0.05)。见表2。
3 讨论
目前对于非梗阻型胆源性急性胰腺炎的治疗,大多选用非手术治疗。而梗阻型胆源性急性胰腺炎的治疗方法,目前学术界暂无统一。中华医学会胰腺外科组推荐[1]:急性胰腺炎伴胆道梗阻时,宜急诊手术或早期手术。国外学者部分认为早期内镜治疗对机体创伤小,术后并发症发生率低。
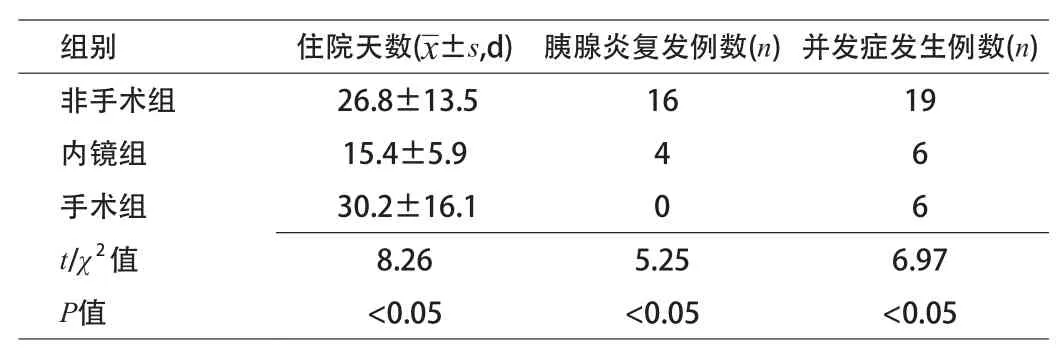
表2 3组患者住院天数及病死及并发症发生率比较
本次研究中发现非手术组、内镜组、手术组患者住院天数、胰腺炎复发例数、并发症发生例数分别为[(26.8±13.5)d、16例、19例]、[(15.4±5.9)d、4例、6例]、[(30.2±16.1)d、0例、6例]。以内镜组患者住院天数最短,手术组胰腺炎复发例数最少,而非手术组胰腺炎复发例数及并发症发生例数最高,差异有统计学意义(P<0.05)。非手术治疗是只是依靠胰胆管压力增高排出嵌顿的小结石,而未处理胆道病变,因此术后胰腺炎复发率高。而ERCP作为一种治疗选择,其治疗作用是有利有弊的[2-4]。ERCP可加重或再次诱发胰腺炎,EST后可有出血并发症风险,并失去括约肌其本身功能,可导致胆汁返流性胆管炎及因胆管内环境的改变而再发胆管结石。因此手术仍为梗阻型胆源性胰腺炎的主要治疗方法。手术不仅能够解除胆道梗阻,还可以防止病程进展。
本研究考虑梗阻型急性胆源性胰腺炎患者多存在Oddi括约肌持续痉挛,胰胆管压力增高,若不积极手术治疗,会引起机体应激反应,加重病情恶化。而手术治疗可解除胆道梗阻,明显改善患者症状,预防胆源性胰腺炎复发。此外查阅文献发现手术优点为:(1)解除胰胆管高压,避免胰腺损害;(2)通畅引流,减轻因胆道炎症;(3)减少继发感染机会[5-8]。而且患者症状改善后行早期胆道手术是安全的,也可防止短期内复发,缩短住院时间。
综上所述,本次研究认为梗阻型急性胆源性胰腺炎患者在积极的非手术治疗后,应及早选择手术治疗。
[1] 汤达承,杨星,乔安意.重症急性胰腺炎的治疗研究进展.国际外科学杂志,2010,37(9):628-631.
[2] 中华医学会外科学会胰腺学组.重症急性胰腺炎诊治原则草案[J].中华外科杂志,2011,39(12):963-964.
[3] 张奇,孙备.梗阻型胆源性胰腺炎内镜治疗时机的选择.中国普通外科杂志,2012,17(3):203-206.
[4] 童钟,丁锐,王成宏.急性胆源性胰腺炎手术时机的选择.肝胆外科杂志.2013,14(2):140-142.
[5] 孙备.孔瑞.胆源性胰腺炎的诊治[J].肝胆外科杂志,2014,14(3):234-235.
[6] 于澜,姚欣敏,胡先典.经内镜治疗急性胆源性胰腺炎的临床研究[J].四川医学,2013,30(5):707-709.
[7] 乔能斌,向东.梗阻性胆源性胰腺炎32例报告[J].中国普通外科杂志,2012,16(10):1023-1024.
[8] 黄平,张啸,张筱凤.急性胆源性胰腺炎早期内镜治疗的再认识[J].中国内镜杂志,2014,14(8):860-863.
10.3969/j.issn.1009-4393.2016.3.039
湖南 412000 株洲恺德心血管病医院 (谭军塘)

