128层螺旋CT诊断腹部段食管癌与贲门癌淋巴结转移临床价值研究
成都市双流县第一人民医院放射科(双流610200) 夏万泓 刘大江 骆 伟
128层螺旋CT诊断腹部段食管癌与贲门癌淋巴结转移临床价值研究
成都市双流县第一人民医院放射科(双流610200)夏万泓 刘大江骆伟
摘要目的:探讨128层螺旋CT诊断腹部段食管癌与贲门癌淋巴结转移的临床意义。方法:选取贲门癌(贲门组)患者30例及腹部段食管癌患者(食管组)32例,分析两组胸腹腔淋巴结转移的检出率及分布情况。结果:淋巴结短径≥10mm为CT诊断是否转移的标准,食管组胸腹腔淋巴结转移的CT检出率71.89%(133/185),贲门组检出率81.12%(159/196);在胸腔腹部段食管癌淋巴结转移主要以7区6.25%(2/32)、8区25%(8/32)和9区9.38%(3/32)为主,在腹腔主要以No.1~2组[15.63%(5/32)、9.38%(3/32)]和No.7组21.88%(7/32)为主;贲门癌腹腔转移主要以No.1~4组[13.33%(4/30)、16.67%(5/30)、26.67%(8/30)、13.33%(4/30)及No.7组33.33%(10/30)为主。结论:CT通过增强检查及图像重建,观察淋巴结的大小、形态、密度分布变化,来评判腹部段食管癌及贲门癌淋巴结转移的情况,评估肿瘤生长侵袭程度,能为患者临床治疗及改善预后提供重要依据。
主题词 食管肿瘤/诊断贲门淋巴结肿瘤转移多层螺旋计算机体层摄影术
贲门癌和食管患者腹部段食管与贲门之间的淋巴网致密丰富,易发生淋巴结转移。目前国内外对于肿瘤的外生侵袭程度判断及远处脏器转移的检测研究报道较多,对于淋巴结转移CT诊断方面涉及的较少[1]。术前的CT检查能很好的评判淋巴结的转移情况及分布,对后续的治疗预后具有重要临床价值。本文收集2013年3月至2015年3月我院收治的贲门癌30例及腹部段食管癌患者32例的病例资料,通过分析128层螺旋CT对评判腹部段食管癌及贲门癌淋巴结转移的临床意义,探讨两者淋巴结转移的规律与特征。
资料与方法
1 一般资料贲门癌30例及腹部段食管癌患者32例。纳入标准:①无检查禁忌证,均在1周前行CT平扫及增强检查,有完整的报告资料;②都是原发性的癌症患者,且没有远处脏器的转移;③不合并有其他的恶性肿瘤;④术前未进行放化疗治疗;⑤行根治性手术治疗及淋巴结清扫;⑤患者及家属知情同意。贲门组30例,男19例,女11例,年龄33~72岁,平均年龄(55.31±8.72)岁,临床分期:T2期10例,T3期15例,T4期5例;食管组32例,男20例,女12例,年龄35~75岁,平均年龄(56.13±9.25)岁,临床分期:T2期12例,T3期14例,T4期6例。
2方法采用SOMATOM Definition AS 64排128层螺旋CT对患者进行扫描检查,在进行腹部检查前,要禁食禁水12h,取仰卧位,扫描范围为胸部的第7、8、9区淋巴结和腹部的No.1~20组淋巴结,在扫描前10min肌注20mg 654-2,之后以高压注射器从肘静脉注入碘海醇注射液60~100ml,速率为2.0~3.0ml/s,并口服纯净水500~800ml,延迟35s左右后开始扫描。扫描参数:电压为120kv,电流为100~150mAs,螺距为1.375,层厚5mm。
3评价标准CT图像上传PACS后,利用数字影像工作站,采用“双盲法”,由3名高年资影像科医师进行读片,观察图像中的淋巴结数目、大小密度,并记录下淋巴结位置、侵犯周围组织、转移情况及数量。淋巴结大小采用短径测量的方法。淋巴结分组标准:参考美国胸科协会(ATS)修订的分区方法对胸部淋巴结进行分组[2],贲门淋巴结参考日本胃癌学会第13版《胃癌处理规约》[3]。

结果
1128层螺旋CT对淋巴结转移的检出情况分析以短径测量法,淋巴结短径≥10mm为CT诊断是否转移的标准,临床上以病理检出的淋巴结数量为金标准。食管组32例患者中,CT检出的胸腹腔淋巴结转移数为185枚(SD≥10mm),病理上检出的淋巴结数为133枚(SD≥10mm),准确率为71.89%(133/185);贲门组30例患者中,CT检出的胸腹腔淋巴结转移数为196枚,病理上检出的淋巴结数为159枚,准确率为从81.12%(159/196)。从检出结果来看,128层螺旋CT对腹部段食管癌及贲门癌SD≥10mm的胸腹腔转移淋巴结检出率明显高于SD<10mm的淋巴结(P<0.05),见表1、2。
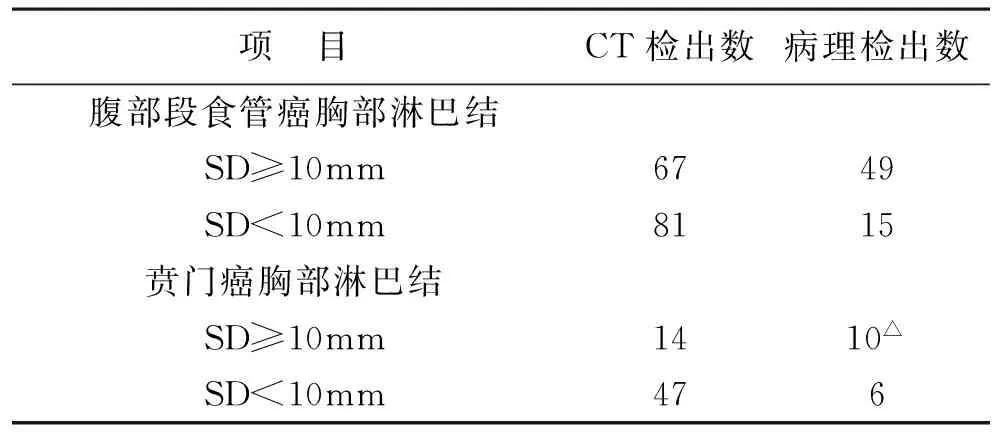
表1 128层螺旋CT对胸腔淋巴结转移的检出情况
注:SD为短径,与SD<10mm的胸腔淋巴结检测比较,△P<0.05

表2 128层螺旋CT对腹腔淋巴结转移的检出情况
注:SD为短径,与SD<10mm的腹腔淋巴结检测比较,△P<0.05

表3 两组胸腔淋巴结转移情况分析[n(%)]
注:7区(隆突下),8区(食管旁),9区(下肺韧带旁);与食管组比较,△P<0.05

表4 两组腹腔淋巴结转移情况分析[n(%)]
注:*两组相比,2=4.314,P值=0.038
2两组患者胸腹个腔淋巴结转移情况分析研究结果显示,腹部段食管癌患者较易发生胸腔淋巴结转移,其转移率显著高于贲门癌患者(P﹤0.05);贲门癌患者易发生腹腔淋巴结转移,其转移率显著高于腹部段食管癌患者(P﹤0.05);腹部段食管癌在胸腔转移主要以7、8和9区为主,在腹腔主要以No.1~2和No.7组为主;贲门癌腹腔转移主要以No.1~4组及No.7组为主,见表3、4。
讨论
淋巴结转移是贲门癌和食管癌常见的疾病进展的重要特点,腹部段食管位置特殊,其可向上胸段食管及下贲门转移侵袭,胃食管结合部的贲门处淋巴网丰富,淋巴结容易向胸腹腔转移,是影响患者预后生存率的重要因素[4]。研究报道,腹部段食管癌及贲门癌淋巴结转移率越高,5年生存率越低。如何有效的在术前评判腹部段食管癌及贲门癌淋巴结转移分布情况,对手术治疗及提高患者预后有重要临床意义[5]。
目前,对于淋巴结转移的诊断大多从临床病理角度分析,而CT影像方面的诊断没有明确标准,报道较少。本研究采用淋巴结短径≥10mm为转移的标准分析,结果显示具有一定的可行性,腹部段食管癌及贲门癌胸腹腔短径≥10mm的淋巴结出现转移的几率明显高于短径小于10mm的淋巴结,但同时短径≥10mm的淋巴结转移检出率并不是100%,还是有28.11%(52/185)和18.88%(37/196)没有检出癌组织,说明以这个标准来衡量淋巴结是否转移还是存在一定的假阳性,不能通过单一的淋巴结大小来评判转移情况,而是需结合淋巴结的形态特征、密度等情况来综合考虑。
食管癌的淋巴结转移常与食管的淋巴引流情况有关,往往淋巴结呈“跳跃性转移”[6]。由于腹部段食管可向上累积胸段食管,向下可以侵袭贲门,其淋巴结随着癌组织的生长可引流转移至胸段淋巴结,也可引流至胃部淋巴结。本研究结果显示,腹部段食管癌胸腔淋巴结转移率为40.63%(13/32),而腹腔转移率更高为59.38%(19/32提示腹部段食管癌腹腔转移更为常见,腹腔转移以No.1~2(贲门旁)和No.7(胃左)组常见,这提示我们在临床评价时应着重对腹部段食管癌贲门区及胃左附近的淋巴结进行评估清扫。
贲门为胃食管连接部,也与食管癌一样可以向上食管淋巴结及向下胃的淋巴结转移。本研究结果显示贲门癌腹腔淋巴结转移率较高83.33%(25/30),而发生胸腔淋巴结转移为10%(3/30),较少不多见;在腹腔转移中,其主要以No.1~4组胃周贲门区及No.7组为主,其余组的较少见。胃周及贲门区离肿瘤生长区较近,发生侵袭转移的概率也越高。有文献报道,贲门癌中,No.7组淋巴结转移情况是影响患者预后的重要因素之一,其一般都伴随有No.1~4组的淋巴结转移;结果中No.16组淋巴结检出率较低(6.67%),且伴有No.3~4组淋巴结的转移,这与国外研究报道的结果不一致[7],可能与本研究中病例样本量较少有关,需要在今后进行大样本量的研究取证。
综上,淋巴结转移为腹部段食管癌及贲门癌的一大特点,两者转移分布特点不同,而通过CT的平扫增强检查及图像重建,可以更好更清晰的观察淋巴结的大小、形态、密度分布变化,来评判肿瘤的生长侵袭情况,能更好的在术前对患者的整体进行评估。
参考文献
[1] 漆锐,余建群,李学明,等.多层螺旋CT对腹部段食管癌与贲门癌淋巴结转移特征的评价[J].中国普外基础与临床杂志,2011,18(5):555-559.
[2] 鲁鸣,杜宁,任宏等.经右开胸、胸腹两切口治疗食管癌65例[J].陕西医学杂志,2010,39(10):1318-1320.
[3] 赫捷,黄进丰.食管胃交界部腺癌的综合治疗[J].中华胃肠外科杂志,2012,15(9):877-880.
[4]阚兴铮,申洪明,李文武,等.多层螺旋 CT 增强扫描对胸段食管鳞癌淋巴结转移特征的评价[J].实用放射学杂志,2014,(5):766-769.
[5] 辛雨玲,李英杰,辛晓盼,等.贲门癌 CT 影像诊断的价值[J].河北医药,2014,(4):576-577.
[6] 高敏,翟凤丽,张拉春,等.贲门癌MDCT T分期与病理对照[J].中国医学影像技术,2012,28(2):307-310.
[7] Shimizu S, Hosokawa M, Itoh K,etal. Can hybrid FDG-PET/CT detect subclinical lymph node metastasis of esophageal cancer appropriately and contribute to radiation treatment planning? A comparison of image-based and pathological findings[J]. Int J Clin Oncol, 2009 ,14(5):421-5.
(收稿:2015-07-17)
【中图分类号】R445.3
【文献标识码】A
doi:10.3969/j.issn.1000-7377.2016.03.032

