女性婴幼儿单纯性乳房早发育5年随访研究
李豫川 巩纯秀 刘博雅 吴 迪
(首都医科大学附属北京儿童医院内分泌遗传代谢科,北京 100045)
女性婴幼儿单纯性乳房早发育5年随访研究
李豫川巩纯秀*刘博雅吴迪
(首都医科大学附属北京儿童医院内分泌遗传代谢科,北京 100045)
【摘要】目的 观察女性婴幼儿单纯性乳房早发育(isolated premature thelarche,IPT)患者的临床转归。方法对2011年2月至2011年12月首都医科大学附属北京儿童医院内分泌门诊确诊为单纯性乳房早发育的74例2岁以下女婴幼儿患者进行临床随访,截至2016年2月共随访5年。结果74例患儿,失访12例,访视率为83.78%(62/74),末次访视的中位年龄为63.50个月(38.86,70.33),随访时间的中位数为54.9个月(21.75,56.33)。乳房发育出现的中位年龄为9.02个月(5.67,14.07)。经过5年随访,60例患儿乳房消退至TannerⅠ期,消退率达到96.77%,消退的中位年龄为30.72个月(24.54,35.89);使用生存分析法分析数据后,发现病程在25个月以内,乳房发育的消退较为集中,且消退速度较快。按发病年龄是否≤6个月,将入组病例分为经典型及非经典型IPT两组,两组间乳房发育持续时间、消退比例差异均无统计学意义(P>0.05)。5年的随访过程中,有2例患儿乳房发育持续存在5年,但并无向中枢性性早熟转换的依据。暴露因素分析未发现与经典、非经典以及消退情况相关。结论2岁以下婴幼儿单纯性乳房早发育患儿预后大多呈现良性。病程25个月内乳房发育消退的速度较快,病程超过2年者需随访观察直至青春发育启动。
【关键词】女性; 婴幼儿; 单纯性乳房早发育;预后
单纯性乳房早发育(isolated premature thelarche, IPT)是指女孩在8岁前出现孤立性乳房发育,不伴有其他第二性征,属于部分性性早熟/变异性早熟。IPT按其发病特点可分为经典型及非典型/变异型,约80%IPT属于经典型,常见于年龄2岁以下女婴,并以“小青春期”为病因基础。婴幼儿IPT大部分呈自限病程[1-2]。有报道[3-4]称女童单纯性乳房早发育转化为中枢性性早熟的概率较低(0~6%),但是近期也有研究[5-6]报道了较高的转化率(13%~20%)。故需要对这部分患儿进行长期随访,有助于全面认识经典型IPT患儿的自然病程、转归特点及可能的影响因素以指导临床规范诊治。
1研究对象和方法
1.1研究对象
本研究将2011年2月至12月在首都医科大学附属北京儿童医院内分泌科门诊以“乳房增大”为主诉就诊的女性患儿,按照《性早熟诊疗指南(试行)》[7]”诊断为IPT并符合以下标准的74例患儿纳为研究对象。本研究经过医院伦理委员会批准,且获得了家长的知情同意。
1)IPT组纳入标准(以下4项需同时满足):①女性患儿且就诊时年龄≤24个月(2岁);②第二性征仅表现为乳房发育,经内分泌科医师查体判断为Tanner Ⅱ及以上者;③无中枢性性发育启动依据[7]:基础促性腺激素在青春期前水平:化学发光法检测基础促黄体生成素(luteinizing hormone,LH)<3.0 U/L且与卵泡刺激素(follicle stimulating hormone,FSH)的比值小于0.6;没有性腺发育依据:子宫卵巢B超:单侧卵巢容积≤1 mL,直径≥4 mm的卵泡数目少于4个;随访1年除乳房发育无显著进展,且无其他第二性征出现。④至少完成一次访视。
2)IPT组排除标准:①就诊年龄>24个月(2岁)的女性患儿;②男性患儿;③除乳房发育外尚有其他第二性征,如阴毛、阴道出血;④有下丘脑垂体性腺轴活跃的证据;⑤磁共振提示存在垂体占位性病变者;⑥盆腔超声可见卵巢囊肿或肿瘤占位;⑦甲状腺功能异常;⑧有服用避孕药史。
1.2研究方法
1.2.1病史采集
由指定的内分泌科医生对就诊患儿进行相关病史采集及体格检查。使用本研究专用问卷进行病史采集。内容有年龄、发病时月龄、病程、家族史、出生史及喂养方式,营养品摄入、接触物暴露及母亲孕期营养状况等;查体信息包括身高、体质量、体型、有无肢体畸形、皮肤、甲状腺、乳房、外阴等性征表现,乳房发育按照Tanner分期进行评估。
1.2.2辅助检查
1)基础性激素水平及甲状腺激素检测:基础性激素包括FSH、LH、雌二醇(estradiol,E2)、催乳素(prolactin,PRL)及睾酮(testosterone,T);甲状腺激素包括促甲状腺激素(thyroid stimulating hormone,TSH)、甲状腺激素(thyroxine,T4)及三碘甲状腺原氨酸(thriiodothyronine, T3)。均需空腹采血,血标本立即分离血清并保存于-20 ℃冰箱。
检测设备及检测低限:基础性激素采用美国DPC公司生产的全自动免疫化学发光分析仪和其配套试剂(每月集中检测上述项目的检测批间差均小于8),最低检测值:FSH 0.1 IU/L,LH 0.1 U/L,E25 pg/mL、T 2.5 ng/dL,PRL 4.5 ng/mL。甲状腺激素检测运用美国Beckman公司生产的全自动免疫化学发光分析仪和其配套试剂,最低检测值分别是TSH 0.3 μIU/mL,T45 pmol/L,T380 μg/dL。
2)骨龄(bone age,BA):拍摄左手正位片,并采用Greulich-Pyle图谱法通过专业放射科或内分泌科医生分别判断骨龄。
3)卵巢、子宫超声:检测设备:Philips HDI 5000;L12-5探头,频率5~12 MHz,C5-3探头,频率3~5 Hz。探查项目包括:子宫长径、横径、前后径测量,卵巢长径、横径,以及卵巢中≥4 mm的卵泡数。
4)垂体核磁:检测设备:Philips Intera1.5T 超导型磁共振扫描仪,8通道垂体相控阵线圈,扫描要求:常规扫描,包括矢状位T1WI,横断位T1WI、T2WI。
1.2.3随访观察
1)随访方法:对研究对象首次就诊后3个月进行第一次访视,随后每6个月访视一次直至2013年2月;此后每6~12月访视一次直至2016年2月。访视方法为来院访视及电话访视2种。均由内分泌科医生专人完成。所有病例至少完成一次访视方可纳为研究对象。
2)随访内容:来院访视:记录访视时间及年龄、测量身高、体质量、评估乳房、阴毛、外阴发育状况;完成骨龄,基础性激素检测及子宫卵巢超声检查。电话随访,使用电话随访问卷完成。内容包括:访视时间、访视时年龄、身高、体质量、与前一次访视比较乳房的变化情况(增大、缩小,无变化,完全消退,时大时小)及发生变化的时间、乳晕有无色素沉着,外阴有无色素沉着、有无阴毛、有无阴道分泌物。
3)随访观察参数及定义:消退年龄为乳房发育首次消退时的年龄;消退前访视时间为初次就诊至乳房发育首次消退时的时长;随访时间为初诊至末次访视日期间的时长;发育持续时间为乳房发育持续存在的时长。
1.3统计学方法
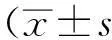
2结果
2.1入组时一般资料
本研究共纳入74例2岁以下的IPT患儿,虽然部分病例的辅助检查未全部完成,但在随访过程中观察1年以上,经确认乳房发育无进展,符合入组标准。这部分患儿的一般情况,详见表1。按发病年龄是否≤6月进行分组,比较两组暴露因素(FSH、患儿营养品、母孕期营养状况及母乳喂养),差异无统计学意义(P>0.05),详见表2。
2.2随访结果
74例患儿共有12例患儿失访,62例患儿完成电话访视,随访率为83.78%。乳房发育出现的中位年龄为9.02个月(5.67,14.07),末次访视的中位年龄为63.50个月(38.86,70.33),随访时间的中位数为54.9个月(21.75,56.33)。截至2016年2月,经过5年随访,60例患儿乳房消退至TannerⅠ期,消退率达到96.77%(60/62),消退的中位年龄为30.72月(24.54,35.89),详见表3;62例完成访视的患儿中,发病年龄≤6个月的患儿19例(19/62,30.6%),6~24个月的患儿43例(43/62,69.4%);首次就诊时的中位年龄13.07个月(8.23,16.56)。比较两组乳房发育消退年龄,乳房发育持续存在时间、随访时间、末次访视年龄等方面差异无统计学意义(P>0.05),详见表4。

表1 74例单纯性乳房早发育患儿的一般情况

表2 发病年龄≤6个月与>6个月两组暴露因素比较
75.8%的患儿(47/62)在3岁前乳房发育消退,3岁前消退组中位年龄为33.42个月(28.35,37.81),中位病程20.39个月(19.72,21.55),15例患儿仍存在乳房发育。比较消退与未消退两组患儿的喂养方式(纯母乳喂养、混合喂养、配方奶喂养)以及母乳喂养持续的时间差异均无统计学意义(P值分别为0.598及0.734)。
2例至今乳房发育未消退患儿的情况如下,病例1,孕40周分娩、出生体质量2.75kg、发病年龄19.67个月、末次访视年龄77.23个月(6.43岁),乳房发育持续存在已经57.56个月(4.80年),目前身高125 cm(P90)、体质量28.5kg、体质量指数(body mass index, BMI) 18.24(>同龄女童BMI P97)。行基础性激素检测LH<0.1 IU/L、FSH 2.68 IU/L、E221.5 pg/mL、睾酮及泌乳素孕酮均在青春发育前水平。骨龄相当于6岁10个月左右、乳房超声提示存在乳核发育;子宫卵巢超声提示子宫0.6 cm×1.1 cm×3.7 cm;左侧卵巢:0.3 cm×0.2 cm卵泡1枚,右侧卵巢:0.4 cm×0.4 cm卵泡1枚,提示在终末访视时此患儿中枢性性发育未启动。病例2,孕38周分娩、出生体质量2.5kg、发病年龄9.9个月、末次访视年龄69.07个月(5.76岁),乳房发育持续存在59.17个月(4.93年),目前身高115 cm(P50)、体质量25kg、BMI 18.90(>同龄女童BMI P97),乳房有长消交替变化的特点,此次为随访前1个月开始乳房再次有所增大,尚未行辅助检查。

表3 乳房发育消退组随访信息
PT: premature thelarche.
2.3消退时间拟合
74例患儿的消退时间详见图1。分别采用Weibull分布、Log-Normal分布、Log-Logistic分布等不同分布进行拟合,结果显示,Log-Logistic分布的值最低,提示消退时间的分布最符合Log-Logistic分布。
对Log-logistic分布进行参数估计,结果显示,形状参数P=3.25,提示消退时间的危险率(消退速度)是呈现先升后降的趋势(图2)。均值为25.17(95%CI:21.76~29.12),提示消退速度在第25.17个月之前呈上升趋势,而到了25.17个月以后,消退速度则逐渐变为下降趋势。
3讨论
婴幼儿IPT以2岁内起病多见。经典的IPT是指在生后6个月内出现乳房发育,多在出生后几个月消退,但也可能持续18~24个月。目前较普遍认为小青春期是经典IPT的发生机制。出生后的新生儿血循环中有高浓度雌激素,随着雌激素被清除,下丘脑-垂体-性腺轴(HPG轴)激活,其分泌的激素可达到青春期水平,这种变化被称为小青春期。经典的小青春期是从出生到6月龄,但在女性婴儿或可达到2~3岁(女性婴儿)[8-9]。促性腺激素的分泌在6个月时降至青春期前水平,2岁后以HPG轴抑制为主,直至青春期前都处于静默状态。随促性腺激素水平升高会出现乳房早发育,在促性腺激素的峰值降低后,

表4 发病年龄≤6个月与>6个月两组随访信息比较
PT: premature thelarche.

图1 消退时间及其Log-Logistic分布拟合
Note:Dot symbolizes 74 cases; Line segment above and below the dots shows 95% Confidence Interval; Gray region shows log logistic distribution fitting and 95% Confidence Interval.

图2 消退时间的危险率(消退速度变化)
乳房发育则逐渐消退[8,10-11]。出生后一过性乳房结节肿大则是新生儿期的常见现象,有研究[12]显示84.8%的3个月女婴可扪及肿大的乳房组织,且与血雌激素水平相关,提示生后早期乳房发育与孕期母体来源高雌激素的暴露相关,提示小青春期学说中激素是来源于母体的并非IPT个体。
本研究入组74例PT患儿,乳房发育均在TannerⅡ~Ⅲ期,以Ⅱ期为主。6月以内起病的IPT占1/3,可以以小青春期理论解释其发病机制。而2/3的患儿起病时的月龄已超过了经典生理性小青春期的月龄,提示本组研究的PT患儿中非生理性小青春期为发病机制所占比例更高,与文献[13-14]研究相符。
5年随访过程中,75.80%患儿(47/62)在3岁前乳房发育消退。有接近1/4的患儿超过经典小青春期年龄后,尚有乳房发育持续存在。比较发病年龄≤6个月,与>6个月的两组患儿,其发病前的暴露因素、乳房发育的持续时间以及消退时间差异均无统计学意义。提示无论PT发生时是否在生理性小青春期的窗口期, 2岁以下婴幼儿乳房早发育发生与持续存在的主要原因可能与下丘脑垂体性腺轴(hypothalamic pituitary gonadal axis, HPG轴)6月龄后尚未处于静默状态有关。结合近年对非经典型PT的机制的研究发现有些环境内分泌干扰物由于在结构或功能上与内源性性激素相似,具有性激素的效能,可干扰婴幼儿的生理发育。生命早期环境干扰物对机体的影响是最敏感的,环境内分泌干扰物的作用无时无处不在,内分泌干扰物的雌激素样作用可能影响性发育过程,塑化产品可能对HPG不稳定期的婴幼儿影响较大,一次性塑化产品的广泛应用可能会干扰HPG轴的及时静默,这也可能是非经典型IPT多于经典型的原因之一[15-17]。笔者认为HPG轴的持续活动可能是由外源性因素引起,即可能是因为环境因素导致了患儿的小青春期延长,即HPG轴的延迟静默;也就是说2岁以下小婴儿的HPG轴不稳定/延迟静默可能更容易受暴露因素的影响而导致非经典型PT。本研究虽未能够证实二者关系,但是依然建议3岁以下小儿,尽量远离内分泌干扰物以减少出现乳房发育可能性。
62例完成随访的患儿,在5年随访过程中乳房消退的中位年龄为30.72个月,即在2.5岁左右;有3.23%的患儿乳房发育持续未消退,均尚未出现中枢性性早熟,提示2岁以下IPT患儿总体呈良性转归。经使用生存分析的方法分析74例患儿后,可以发现患儿病程在25个月以内时,乳房发育的消退较为集中,且消退速度呈先快后慢的趋势。
2例持续乳房发育患儿身高体质量均未受到影响,且无真性性发育,而BMI 90%以上,说明不排除脂肪细胞丰富的乳房局部雌激素转化亢进,提示保持健康体质量,减少脂肪堆积可能有益。
与国内近期有关2岁以下婴幼儿乳房早发育随访研究[18-19]相比较后可以发现,本研究乳房消退的中位年龄大于浙江[平均消退月龄(17±6)个月]及江西[平均消退月龄(16.6±8.3)个月];本研究3岁以内乳房消退的患儿占比为74.19%(46/62)低于江西及浙江的数据。考虑与本研究按照正规统计方法,非正态分布资料按照中位年龄计算、采用的是小青春期定义范围进行分组统计以及与南北生活习惯、环境、平均气温等因素有关。
4结语
本研究针对2岁以内女婴儿单纯乳房早发育这一特殊人群行调查研究总结IPT患儿的自然转归。提示2岁以内发病的IPT大多呈现良性转归。病程在2年内时,消退速度较快,其后随病程的延长,消退速度减慢,对于这类患者笔者建议至少随访2年以上。病程超过2年者建议随访至青春期。本研究的局限性在于由于尚未随访到青春期,本组患儿出现中枢性性早熟概率尚不明确。
志谢:感谢首都医科大学附属北京儿童医院临床流行病与循证医学中心冯国双老师在数据统计分析方面给予的协助。
5参考文献
[1]Pasquino A M, Pucarelli I, Passeri F, et al. Progression of premature thelarche to central precocious puberty[J]. J Pediatr, 1995, 126(1):11-14.
[2]Stanhope R.Premature thelarche: clinical follow-up and indication for treatment[J].J Pediatr Endocrinol Metab, 2000,13 Suppl 1:827-830.
[3]Mills J L, Stolley P D, Davies J, et al. Premature thelarche. Natural history and etiologic investigation[J]. Am J Dis Child, 1981,135(8):743-745.
[4]Pasquino A M, Tebaldi L, Cioschi L, et al. Premature thelarche: a follow up study of 40 girls. Natural history and endocrine findings[J]. Arch Dis Child, 1985,60(12):1180-1182.
[5]de Vries L,Guz-Mark A,Lazar L,et al. Premature thelarche:age at presentation affects clinical course but not clinical characteristics or risk to progress to precocious puberty[J].J Pediatr,2010,156(3):466-471.
[6]Zhu S Y,Du M L,Huang T T.An analysis of predictive factors for the conversion from premature thelarche into complete central precocious puberty[J]. J Pediatr Endocrinol Metab,2008,21(6):533-538.
[7]中华人民共和国卫生部. 性早熟诊疗指南(试行)[卫办医政发(195)号][J].中国儿童保健杂志,2011,19:390-392.
[8]Diamantopoulos S, Bao Y. Gynecomastia and premature thelarche: a guide for practitioners[J]. Pediatr Rev,2007,28(9):e57-68.
[10]Curfman A L, Reljanovic S M, McNelis K M, et al. Premature thelarche in infants and toddlers: prevalence, natural history and environmental determinants[J]. J Pediatr Adolesc Gynecol,2011,24(6):338-341.
[11]石玉华, 陈子江. 雌激素的生理意义[J]. 首都医科大学学报, 2013,34(4):530-534.
[12]Schmidt I M, Chellakooty M, Haavisto A M, et al. Gender difference in breast tissue size in infancy: correlation with serum estradiol[J]. Pediatr Res, 2002,52(5):682-686.
[13]邹奕,方茜,程英,等.婴幼儿乳房早发育162例临床观察[J].中国儿童保健杂志,2011,19(17):363-365.
[14]杨玉,王荻兰,卢庆,等.婴幼儿女童乳房早发育与内分泌干扰物相关性分析[J].国际内分泌代谢杂志,2014,34(1):1-4.
[15]Chou Y Y, Huang P C, Lee C C, et al. Phthalate exposure in girls during early puberty[J]. J Pediatr Endocrinol Metab, 2009,22(1):69-77.
[16]Paris F, Gaspari L, Servant N, et al. Increased serumestrogenic bioactivity in girls with premature thelarche: a marker ofenvironmental pollutant exposure?[J]. Gynecol Endocrinol, 2013,29(8):788-792.
[17]Sømod M E, Vestergaard E T, Kristensen K, et al. Increasing incidence ofpremature thelarche in the Central Region of Denmark-Challenges in differentiating girls less than 7 years of age with premature thelarche from girls with precocious puberty in real-life practice[J]. Int J Pediatr Endocrinol,2016,2016:4.
[18]王应旻,梁黎,方燕兰,等.小于2岁婴幼儿乳房早发育临床随访研究[J].中国当代儿科杂志,2013,15(4):285-288.
[19]杨玉,石乔.0~2岁婴幼儿乳房早发育的临床随访研究[J].国际内分泌代谢杂志,2015,35(5):309-313.
编辑陈瑞芳
Five years follow-up study of isolated premature thelarche in female infants
Li Yuchuan, Gong Chunxiu*, Liu Boya, Wu Di
(DepartmentofEndocrinology,GeneticsandMetabolism,BeijingChildren’sHospital,CapitalMedicalUniversity,Beijing100045,China)
【Abstract】ObjectiveTo observe the clinical course of isolated premature thelarche (IPT) in female infants under two years of age.MethodsA total of 74 female infants with IPT,who visited the Department of Endocrinology in Beijing Children’s Hospital from Feb. 2011 to Dec. 2011, were followed up for 5 years. ResultsTwelve cases were lost to follow-up, 83.78% (62/74) cases completed the 5 years follow-up. For total 74 cases, the median age was 63.50 months (38.86, 70.33), the median duration of follow-up was 54.9 months (21.75, 56.33). The median age of premature thelarche was 9.02 months (5.67, 14.07). Within the duration of 25 months, the velocity of relief was faster. At the end of the last visit, 96.77 % ( 60/62) premature thelarche was relieved to Tanner I, the median relief age was 30.72 months (24.54, 35.89); According to the age of onset, all cases were divided into two groups: classical and non-classical IPT, compared with their relief rate of premature thelarche, there was no significant difference. During 5 years follow-up, 2 cases had persistent thelarche and there was no evidence of developing into central precocious puberty. ConclusionMost isolated premature thelarche have a benign prognosis among female infants under 2 years old. A longitudinal follow-up study is necessary for isolated premature thelarche cases.
【Key words】female; infant; isolated premature thelarche; prognosis
(收稿日期:2016-03-01)
【中图分类号】R 725.8
[doi:10.3969/j.issn.1006-7795.2016.02.002]
*Corresponding author, E-mail:chunxiugong@163.com
基金项目:国家卫生和计划生育委员会妇幼保健与社区卫生司委托项目。 This study was supported by the Department of Maternal and Child Care and Community Health, Ministry of Health.
网络出版时间:2016-04-1221∶03网络出版地址:http://www.cnki.net/kcms/detail/11.3662.r.20160412.2103.008.html
· 儿科新进展 ·

