针灸合六君子汤治疗脾虚气滞型功能性消化不良疗效观察
朱冉飞,罗 源
(安徽中医药大学中西医结合医院,安徽 合肥 230031)
针灸合六君子汤治疗脾虚气滞型功能性消化不良疗效观察
朱冉飞,罗源
(安徽中医药大学中西医结合医院,安徽 合肥230031)
[摘要]目的观察针灸合六君子汤治疗脾虚气滞型功能性消化不良的临床疗效。方法将72例脾虚气滞型功能性消化不良患者随机分为治疗组39例和对照组33例。治疗组采用针灸与中药内服,对照组单纯服用中药,4周后观察两组临床疗效。结果两组临床疗效的分布比较,差异具有统计学意义(P<0.05),治疗组临床疗效明显优于对照组。结论针灸合六君子汤治疗脾虚气滞型功能性消化不良的疗效优于单纯六君子汤。
[关键词]功能性消化不良;脾虚气滞;六君子汤;针灸
功能性消化不良是一组以上腹部疼痛、饱胀、嗳气、烧心、反酸、纳差、恶心及呕吐为主要表现的症状群,需排除器质性病变,具有慢性持续性或反复发作性的特点,其发病多与胃肠运动功能障碍有关[1],属中医学“胃痛”“痞满”范畴。笔者采用针灸合六君子汤治疗脾虚气滞型功能性消化不良,取得较好疗效,现报道如下。
1临床资料
1.1诊断标准
1.1.1西医诊断标准参照《功能性胃肠病罗马Ⅲ诊断标准》中“功能性消化不良”的诊断标准[2]:(1)含1个或1个以上下列症状:①餐后饱胀不适;②早饱;③上腹痛;④上腹烧灼感。(2)无引起症状的器质性疾病依据。(3)症状至少出现6个月,且近3个月符合以上标准者。
1.1.2中医诊断标准参照《中药新药临床研究指导原则》[3]中“痞满”的相关标准和2010年中华中医药学会脾胃病分会发布的《消化不良中医诊疗共识意见(2009)》[4]制定。凡具备以下主症加次症2项者即可诊断为脾虚气滞证。①主症:胃脘部痞闷或胀痛;食少纳呆。②次症:每因情志不畅而发作或加重;呃逆;嗳气;疲乏无力;舌淡红,苔薄白;脉弦细。
1.2纳入标准①符合上述中西医诊断标准。②病程6个月以上。③年龄18~65岁,无器质性疾病及严重心脑血管疾病。④患者签署知情同意书。
1.3排除标准①经化验室、影像学或内镜等检查发现器质性病变者。②有重大疾病的患者,如严重心脑血管疾病的患者。③妊娠期或哺乳期妇女。④近1周内经相关药物治疗的患者。⑤不愿签署知情同意书的患者。
1.4一般资料全部病例均为安徽中医药大学中西医结合医院的门诊或住院患者。由SAS软件产生随机序列,将患者随机分为治疗组和对照组。其中治疗组39例,男14例,女25例;平均年龄(39.6±12.3)岁;平均病程(21.6±12.4)个月。对照组33例,其中男12例,女21例;平均年龄(35.7±7.7)岁;平均病程(20.9±12.2)个月。两组患者的年龄、性别、病程相比较,差异均无统计学意义(P>0.05),具有可比性。
2方法
2.1治疗方法
2.1.1治疗组①针灸疗法。取穴:内关、脾俞、中脘、气海、足三里、三阴交、胃俞。用规格28~30号不锈钢毫针刺入,行提插、捻转手法,捻转角度控制为90°~180°,提插幅度为0.3~0.5 cm,频率为每分钟60~90 次,持续运针至局部有酸、麻、重、胀感(得气)即可。各穴均施手法1 min,留针30 min,期间再行上述手法1次。灸法取穴:神阙、足三里、中脘。采用隔姜灸,以皮肤红润、不起泡为度,每穴3~5壮。以上方法每日1次,4周为1个疗程。②六君子汤加减内服。党参、黄芪各20 g,山药、白术各15 g,茯苓10 g,陈皮、法半夏、枳实、柴胡各8 g,炙甘草3 g。每日1剂,水煎,分2次服用,4周为1个疗程。
2.1.2对照组单纯六君子汤加减内服,方药与服法等同于治疗组。
2.2疗效判定标准参照《中药新药临床研究指导原则》[3]中“中药新药治疗痞满的临床研究指导原则”制定症状积分标准,即根据患者胃脘胀满、食少纳呆、疲乏无力、呃逆、嗳气轻、中、重程度分别计1、2、4分,无症状计0分。治疗前和治疗后分别进行症状评分,计算症状积分减少率。症状积分减少率=(治疗前积分-治疗后积分)/治疗前积分×100%。治愈:症状积分减少率≥95%;显效:70%≤症状积分减少率<95%;有效:30%≤症状积分减少率<70%;无效:症状积分减少率<30%。
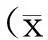
3结果
治疗4周后,两组临床疗效的分布比较,差异具有统计学意义(P<0.05),结合平均秩次可以认为治疗组临床疗效明显优于对照组。见表1。

表1 两组临床疗效比较
4讨论
随着人类社会的发展进步,日益加大的工作压力,长时间的饮食失调使得功能性消化不良患者越来越多,但其确切病因病机尚未完全明确。大量研究提示,其发病与胃肠的生理功能失调、精神因素、心理因素、社会环境以及饮食等诸多因素的综合作用有关[5]。目前西医对功能性消化不良的治疗方法多种多样,主要包括促进胃肠动力、抑制胃酸分泌、保护胃黏膜、抗幽门螺杆菌、精神心理治疗等[6],但疗效多不满意。因此,功能性消化不良的中医治疗倍受关注。
功能性消化不良病程长,病情缠绵,多在脾胃虚弱的基础上发生。素体脾胃虚弱、饮食失常、劳累过度、内伤七情等损伤脾胃,使脾虚气弱,运化无力,郁而不行,最终中焦气机紊乱,脾胃升降失常,脾失健运,气机壅滞,胃失和降,受纳不畅,从而出现脾虚气滞型功能性消化不良。脾虚气滞为基本病机,脾胃虚弱是本,气滞为标,虚中夹实,治宜补虚固本、标本同治,以健脾益气、和胃止痛为基本治法,中药多采用六君子汤加减。
六君子汤是中医经典古方,党参健脾益气为君,配以白术、茯苓健脾渗湿,陈皮、半夏燥湿化痰、理气和胃,甘草益气和中、调和诸药。本研究所拟方中加用黄芪、山药补益脾胃,配枳实破气消积,化痰散痞,加柴胡疏肝解郁除胀。诸药合用,标本兼顾,充分发挥健脾和胃、理气止痛之功。现代药理学研究认为,香砂六君子汤加减可以调节胃肠功能紊乱,保护胃黏膜,调节内分泌及抗抑郁等作用[7]。周军峰等[8]用香砂六君子汤治疗脾虚气滞型功能性消化不良78例,发现其总有效率明显高于西药对照组(P<0.05)。李彩华[9]观察了六君子汤对功能性消化不良的疗效,发现六君子汤组患者的临床有效率明显高于西药莫沙必利组(P<0.05)。
本研究的针灸选穴中,中脘、内关、足三里为治疗脾胃病的常用穴。胃为六腑之中心,以通为顺,中脘为胃之募腑之会,足三里乃胃之下合穴,凡胃脘疼痛均可用之通调腑气和胃止痛;内关为手厥阴心包经之络穴,沟通三焦气机,功善理气降逆;三阴交为足三阴经交会穴;脾俞、胃俞为背俞穴。诸穴合用,配合隔姜灸神阙、足三里、中脘,可奏健脾和胃、升清降浊消痞除满之功。艾宪君[10]针灸内关、足三里、中脘等,配合中药内服及特定电磁波治疗功能性消化不良,有效率达95%。李学军[11]用针灸合六君子汤治疗脾虚型功能性消化不良,结果发现针灸合六君子汤内服对脾虚型功能性消化不良的疗效优于单纯内服六君子汤。
本研究结果表明,针灸合六君子汤治疗脾虚气滞型功能性消化不良的临床疗效明显高于单纯中药内服组,针灸疗法具有简单、价廉、灵验、安全等特点,中医药的毒性及不良反应小、安全性高,两者联合,疗效确切。
参考文献:
[1]侯晓华.开展对功能性消化不良的病理生理研究[J].中华消化杂志,2003(2):69-70.
[2]罗马委员会.功能性胃肠病罗马Ⅲ诊断标准[J].胃肠病学,2006,11(12):761.
[3]郑筱萸.中药新药临床研究指导原则[M].北京:中国医药科技出版社,2002:141-143.
[4]中华中医药学会脾胃病分会.消化不良中医诊疗共识意见:2009[J].中国中西医结合杂志,2010,30(5):533-537.
[5]孙荣.参苓白术散加减治疗功能性消化不良脾虚气滞证疗效观察[J].中医药导报,2012,18(7):56-57.
[6]刘丽.香砂六君子汤加减治疗脾虚型功能性消化不良临床疗效观察[D].广州:广州中医药大学,2009:21.
[7]李冀,李浦媛,刘波.香砂六君子汤的实验研究进展[J].中医药信息,2008,25(2):33-34.
[8]周军峰,刘水章.香砂六君子汤治疗功能性消化不良78例[J].临床医药文献电子杂志,2014,1(12):2107-2108.
[9]李彩华.六君子汤对功能性消化不良的治疗效果研究[J].中医临床研究,2015,7(2):120-121.
[10]艾宪君.中药加针灸及TDP治疗功能性消化不良60例[J].陕西中医,2002,21(6):248-250.
[11]李学军.针灸合六君子汤治疗脾虚型功能性消化不良疗效观察[J].安徽中医学院学报,2007,26(1):31-32.
Efficacy of Acupuncture Combined with Liujunzi Decoction in Treatment of Functional Dyspepsia with Spleen Deficiency and Qi Stagnation
ZHURan-fei,LUOYuan
(IntegratedTraditionalChineseandWesternMedicalHospital,AnhuiUniversityofChineseMedicine,AnhuiHefei230031,China)
[Abstract]ObjectiveTo investigate the clinical efficacy of acupuncture combined with Liujunzi Decoction in the treatment of functional dyspepsia with spleen deficiency and qi stagnation. MethodsA total of 72 functional dyspepsia patients with spleen deficiency and qi stagnation were randomly divided into treatment group (n=39) and control group (n=33). The patients in the treatment group received acupuncture and oral Liujunzi Decoction, and those in the control group received oral Liujunzi Decoction alone; the clinical efficacy was observed in the two groups after 4 weeks. ResultsThere was a significant differece in the distribution of clinical efficacy between the two groups (P<0.05). ConclusionFor functional dyspepsia patients with spleen deficiency and qi stagnation, acupuncture combined with oral Liujunzi Decoction has better efficacy than oral Liujunzi Decoction alone.
[Key words]Functional dyspepsia; Qi stagnation; Liujunzi Decoction; Acupuncture
(收稿日期:2015-08-25;编辑:曹健)
[中图分类号]R256.3;R57[DOI]10.3969/j.issn.2095-7246.2016.02.018
作者简介:朱冉飞(1978-),男,主治医师

