全髋关节置换术与切开复位内固定术治疗老年股骨颈骨折的疗效比较
周华朝 张克燕 杨娟
[摘要] 目的 分析全髋关节置换术与切开复位内固定术治疗老年股骨颈骨折的临床效果。 方法 本次研究纳入对象均为2014年1月~2015年10月期间我院住院骨科收治老年股骨颈骨折患者共70例。随机分全髋关节置换术组、切开复位内固定术组。比较两组患者手术情况、预后效果以及并发症方面的差异。 结果 切开复位内固定术组手术时间(0.8±0.1)h,出血量(160.8±20.5)mL,住院时间(16.8±1.2)d,均明显低于全髋关节置换术组(P<0.05);全髋关节置换术组卧床时间(13.5±3.1)d,明显低于切开复位内固定术组(P<0.05)。全髋关节置换术组Harris评分总优良率为97.14%(34/35),明显高于切开复位内固定术组(P<0.05)。全髋关节置换术组并发症发生率为11.43%(4/35),与切开复位内固定术组比较无明显差异(P>0.05)。 结论 对于老年股骨颈骨折患者的治疗,全髋关节置换术与切开复位内固定术各具有相应的优势,可根据实际情况灵活选用。
[关键词] 股骨颈骨折;全髋关节置换术;切开复位内固定术;老年患者
[中图分类号] R687.3 [文献标识码] B [文章编号] 1673-9701(2016)09-0058-03
[Abstract] Objective To analyze the clinical efficacy of total hip arthroplasy and open reduction and internal fixation in the treatment of femoral neck fracture in the elderly. Methods 70 elderly patients with femoral neck fracture who were admitted in the department of orthopedics of our hospital from January 2014 to October 2015 were selected as the subjects and randomly divided into THA group and open reduction and internal fixation group. The operation situation, prognosis efficacy and complications of the patients from the two groups were compared. Results The operation time of open reduction and internal fixation group were (0.8±0.1) hour, the bleeding amount were (160.8±20.5) mL, and the hospitalization time were(16.8±1.2) days, which were all significantly lower than those of the THA group (P<0.05); the bedding time of THA were(13.5±3.1) days, significantly lower than that of the open reduction and internal fixation group (P<0.05). The occurrence of complications of the THA group was 11.43%(4/35), which had no significant difference compared with that of the open reduction and internal fixation group (P>0.05). Conclusion THA and open reduction and internal fixation both have advantages in treatment of femoral neck fracture in the elderly, which can be chosen according to the situation.
[Key words] Femoral neck fracture; Total hip arthroplasty; Open reduction and internal fixation; Elderly patient
股骨颈骨折是股骨头下至股骨颈基底间骨折,为骨科创伤中难治性骨折之一[1]。相较于其他部位骨折而言,股骨颈骨折具有骨折部位血运条件差、负重大、应力集中等特点,患者存在愈合率差、畸形率高、伤残率高的风险[2-5]。特别是对于老年患者而言,由于其机体功能较差,合并疾病多,加之属于骨质疏松的高危人群,故在股骨颈骨折治疗方式上需要引起重视[6]。为了分析全髋关节置换术与切开复位内固定术治疗老年股骨颈骨折的临床效果,本研究中纳入2014年1月~2015年10月期间我院住院骨科收治老年股骨颈骨折患者共70例,随机分组后比较全髋关节置换术与切开复位内固定术在治疗效果方面的差异,现报道如下。
1 资料与方法
1.1 一般资料
本次研究纳入对象均为2014年1月~2015年10月期间我院骨科收治住院老年股骨颈骨折患者共70例,术前均经X线确诊,自愿参与本次临床研究,签署知情同意书。排除合并严重心、肝、肾功能损害、其他危重病及精神疾病症状表现者。应用数字随机表方法分为全髋关节置换术组、切开复位内固定术组,每组35例。两组患者基线资料分别为:全髋关节置换术组35例患者中,男17例,女18例,年龄60~78周岁,平均(68.5±1.9)岁,致伤时间范围为7~18 d,平均(7.6±1.3)d,Carden骨折分型25例为Ⅲ型,10例为Ⅳ型,骨折部位分型方面19例为头下型,10例为经颈型,6例为基底型;致伤原因:23例为车祸伤,12例为坠落伤;切开复位内固定术组35例患者中,男19例,女16例,年龄60~80周岁,平均(69.6±1.5)岁,致伤时间范围为6~18 d,平均(7.5±1.6)d,Carden骨折分型24例为Ⅲ型,11例为Ⅳ型,骨折部位分型方面18例为头下型,9例为经颈型,8例为基底型;致伤原因:25例为车祸伤,10例为坠落伤。两组患者基线资料比较未见明显差异(P>0.05),具有可比性。
1.2 方法
1.2.1 全髋关节置换术组 35例患者均实施全髋关节置换术治疗。其中11例患者采用骨水泥型髋关节假体,24例患者采用非骨水泥型髋关节假体。全部患者均在全身麻醉或连续硬膜外麻醉状态下采取前外侧手术入路,取侧卧体位,以股骨大粗隆为重点做纵向手术切口,切开阔筋膜张肌。在此基础之上,于股骨大粗隆前1/3位置切开臀中肌,将患者髋关节前方关节囊充分暴露于手术操作视野下,然后取出股骨头,扩大髋臼组织,对股骨颈组织进行切断处理并同步扩大髓腔组织,置入相应假体,并对臀中肌肉以及阔筋膜张肌进行修补,常规关闭手术切口。
1.2.2 切开复位内固定组 35例患者均实施切开复位内固定术治疗。所有患者均取平卧体位,于患侧加垫软枕,适当抬高患者臀部组织。全部患者均在全身麻醉或连续硬膜外麻醉状态下以C型臂X线机为手术操作视野,切开并将骨折部位充分暴露于手术操作视野下,按照常规方法行解剖复位,视患者实际情况打入克氏针进行固定,以复位达到满意状态,常规关闭手术切口。
1.3 观察指标
比较两组患者手术情况、预后效果及并发症。手术观察指标包括手术时间、出血量、卧床时间及住院时间;预后效果应用Harris评分[1]进行评价,总分0~100分,包括疼痛、畸形、关节活动及功能四个方面。0~69分为差,70~79分为可,80~89分为良,90~100分为优。总优良率=优+良+可。
1.4 统计学处理
采用SPSS 19.0统计学软件进行分析。计数资料组间率(%)的比较采用χ2检验;计量资料用均数±标准差表示,组间比较采用t检验;P<0.05 为差异有统计学意义。
2 结果
2.1 全髋关节置换术组、切开复位内固定术组患者手术情况比较
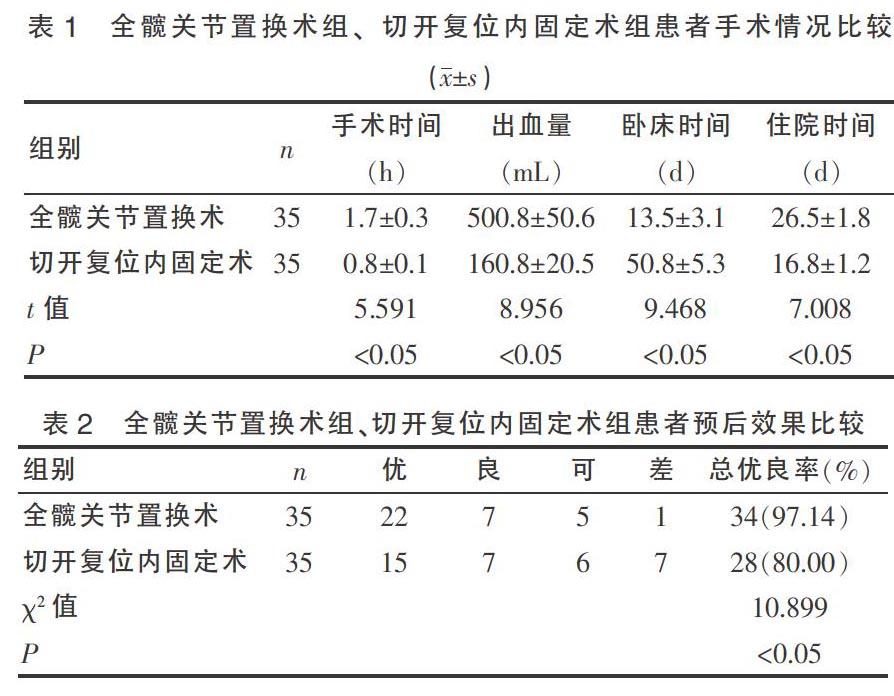
切开复位内固定术组患者平均手术时间为(0.8±0.1)h,平均出血量为(160.8±20.5)mL,平均住院时间为(16.8±1.2)d,均明显低于全髋关节置换术组(P<0.05);全髋关节置换术组患者平均卧床时间为(13.5±3.1)d,明显低于切开复位内固定术组患者(P<0.05)。见表1。
2.2 全髋关节置换术组、切开复位内固定术组患者预后效果比较
全髋关节置换术组患者Harris评分总优良率为97.14%(34/35),明显高于切开复位内固定术组(P<0.05)。见表2。
2.3 全髋关节置换术组、切开复位内固定术组并发症比较
全髋关节置换术组患者并发症发生率为11.43%(4/35),其中2例为脱位,2例为假体松动,二次手术后治愈;切开复位内固定术组患者并发症发生率为8.57%(3/35),其中2例为骨折处不愈合,1例为股骨头缺血坏死,后行全髋关节置换术治愈。两组患者并发症发生率比较无明显差异(χ2=1.026,P>0.05)。
3 讨论
近年来我国老年人口的身体健康情况不容乐观。老年人身体素质相对较差,特别是骨质情况与青年人群存在非常明显的差异,使得老年人群为骨折的高发群体,股骨颈骨折发生率较高。有报道显示,股骨颈骨折诱发病因众多,包括老年人群髋周肌群退化,抵抗外力作用能力减弱,以及老年人群内分泌功能紊乱,骨密度水平下降诱发骨质疏松,从而导致股骨颈组织失稳,容易出现股骨颈骨折现象。
已有报道认为:在临床针对老年股骨颈骨折患者进行治疗时,可以采取的手术术式包括切开复位内固定、全髋关节置换术等。其中,切开复位内固定术的优势在于手术操作步骤简单,流程不复杂,可在各级医院中广泛开展,同时也能够避免在骨水泥假体植入关节时存在的风险。但由于老年患者骨质疏松可能性大,故在内固定中潜在骨不连、股骨头坏死的风险,需引起临床重视[8-10]。而随着医用生物材料的不断发展以及假体设计的持续改进,全髋关节置换术在治疗股骨颈骨折疾病中的应用价值进一步体现出来。已有大量研究[11-13]中均证实:应用全髋关节置换术治疗股骨颈骨折可达到矫正畸形、重建关节功能,提高患者生活质量的效果。
本研究中对全髋关节置换术与切开复位内固定术在治疗老年股骨颈骨折中的应用效果进行比较,观察数据显示:全髋关节置换术与切开复位内固定术在临床应用中各有优势与特点。其中,全髋关节置换术术后下床活动时间短,股骨头用水泥或非水泥型假体替换[14],因此避免了术后出现股骨头坏死的问题,患者预后恢复效果好。但全髋关节置换术中需视患者实际情况对髋臼软骨进行锉磨处理,手术时间相对较长,加之手术操作步骤较多且复杂,因此患者术中出血量较切开复位内固定术组而言更高。但对于切开复位内固定术而言,该术式下手术操作时间较短、术中出血量少,对患者的创伤性影响较小,但存在术后下床活动时间晚,预后功能恢复效果存在局限的问题[全髋关节置换术组患者平均卧床时间为(13.5±3.1)d,明显低于切开复位内固定术组患者;全髋关节置换术组患者Harris评分总优良率为97.14%(34/35),明显高于切开复位内固定术组]。且由于患者术后卧床时间长,故增加了术后并发症的发生风险。但对于无法耐受全髋关节置换术的患者,以及在经济条件方面有所限制的患者而言,切开复位内固定术同样可取得理想效果,仍具有一定的临床应用价值。
综上,在对老年股骨颈骨折患者进行治疗时,全髋关节置换术与切开复位内固定术具有相应的优势,其中全髋关节置换术更有利于患者功能恢复,在缩短卧床时间、改善骨折部位功能方面的优势确切,切开复位内固定术则适用于对手术耐受性较差或经济条件不允许的患者,同样可取得理想的治疗效果。
[参考文献]
[1] 李贵春,王文己. 不同方式修复老年新鲜股骨颈骨折的比较[J]. 中国组织工程研究,2015,12(9):1393-1399.
[2] 骆东,孙大辉,张吉亭,等. 闭合复位DHS螺旋刀片内固定治疗股骨颈骨折[J]. 中国老年学杂志,2012,32(5):891-893.
[3] 杨火发. 不同内固定方法治疗中青年股骨颈骨折疗效及安全性研究[J]. 实用临床医药杂志,2015,19(21):104-105.
[4] 徐林,阮世强,柏小金,等. 内固定治疗股骨颈骨折失败原因分析[J]. 重庆医学,2011,40(12):1223-1224.
[5] 罗军忠,张英泽,王汉林,等. 改良内固定治疗股骨颈骨折的研究[J]. 中华实验外科杂志,2010,27(7):989-991.
[6] 周源,王静成,胡翰生,等. 高龄股骨颈骨折全髋与半髋方式的选择[J]. 中国组织工程研究,2014,16(17):2637-2642.
[7] 王宏. 混合髋关节置换治疗老年股骨颈骨折的疗效研究[J]. 中外医学研究,2015,26(29):64-65.
[8] 陈星,丁永利,李现林,等. 全髋关节和半髋关节治疗老年股骨颈骨折的临床疗效[J]. 中国老年学杂志,2014, 09(23):6801-6802.
[9] 袁海胜. 三种髋关节置换术式治疗老年股骨颈骨折疗效比较[J]. 中国老年学杂志,2015,13(14):3958-3959.
[10] 王小宇. 髋关节置换治疗老年股骨颈骨折40例临床观察[J]. 中国民族民间医药,2015,15(20):47-47,49.
[11] 滕家松. 全髋置换术和空心钉内固定术治疗股骨颈骨折的疗效比较[J]. 中国现代医生,2011,49(9):148-149.
[12] 叶松林,覃晓峰,柯家宝,等. 人工股骨头置换术和全髋关节置换术治疗股骨颈骨折的比较研究[J]. 中国现代医生,2012,50(21):39-41.
[13] 赵小泉,夏贤生,蒙剑德,等. 老年股骨颈骨折髋关节置换的方式选择及疗效分析[J]. 医学综述,2014,20(14):2652-2654.
[14] 张威,吴力军,段万礼,等. 手术治疗骨质疏松性股骨颈骨折临床分析[J]. 浙江临床医学,2015,36(6):973-974.
(收稿日期:2015-12-22)

