微伏级T波电交替及窦性心律震荡对扩张型心肌病患者猝死的预测价值
叶国红,戴海鹰,夏 欣,李 勋
(1.湖南省长沙市中心医院心内科,长沙 410004;2.苏州大学附属第一医院心内科,苏州 215006)
微伏级T波电交替及窦性心律震荡对扩张型心肌病患者猝死的预测价值
叶国红1,戴海鹰1,夏欣1,李勋2
(1.湖南省长沙市中心医院心内科,长沙 410004;2.苏州大学附属第一医院心内科,苏州 215006)
【摘要】目的评价窦性心律震荡(HRT)和微伏级T波电交替(mTWA)对扩张型心肌病患者猝死的预测价值。方法选取扩张型心肌病患者87例,健康体检者60例,根据24小时动态心电图(Holter)记录资料,计算HRT的两个参数震荡初始(TO)和震荡斜率(TS),采用时域法检测mTWA,比较两组的差别;同时对扩张型心肌病患者随访2年,主要终点为心源性猝死,次要终点为全因死亡及非猝死性心血管死亡,评估死亡组与存活组,死亡各亚组之间HRT及mTWA的差异性。结果死亡组mTWA及HRT2明显升高。其中心源性猝死亚组mTWAmax和HRT2异常较非猝死组明显升高;而06:00 mTWA(WF1/8)则以非心源性猝死组为高。COX回归分析发现,LVEDD、HRT2、mTWA (06:00 AM)为最有意义的独立致死因子;LVEDD、HRT2、mTWA(100次/分)和室性早搏数量为心源性猝死的危险因素。异常TO/TS联合mTWA(100次/分)大于64.5 mcV则显著增加全因死亡率[RR, 28.5 (95% CI 4.2~138.5), P<0.001]及心源性猝死风险[RR,62.5 (95% CI 6.2~516.5 ), P<0.001]。当三个危险因素均出现时其增加全因死亡率及心源性猝死风险居中。LVEDD大于60 mm和HRT2能更好地预测全因死亡率及心源性猝死风险。结论当患者HRT和mTWA异常时总病死率及心源性猝死风险明显增加。
【关键词】T波电交替;窦性心律震荡;扩张型心肌病;猝死
扩张型心肌病(DCM)患者是发生心脏性猝死的高危人群,最近有研究表明扩张型心肌病5年死亡率仍高达20%,其中30%死于心源性猝死(SCD)[1,2]。寻求有效的高危预测指标对患者进行危险分层和预后判断,进而采取干预性治疗,一直是临床研究的热点。近年随着电子信息技术的飞跃发展,动态心电图(ambulatory electrocardiography,AECG)作为无创方法评价SCD得到了迅速发展。其中T波电交替(T wave alternans,TWA)和窦性心律震荡(HRT)被认为最有前景,并于2006年被AHA/ESC作为左心功能受损患者室性心律失常的预测方法写入指南[3]。但在国内尚未有在扩张型心肌病患者中联合微伏级T波电交替(mTWA)和HRT评价预后的相关报道,本研究旨在探讨HRT及mTWA在扩张型心肌病患者预后及心源性猝死的预测价值。
1资料与方法
1.1一般资料随机选取2010年2月~2013年4月在本院门诊就诊及住院治疗的98例扩张型心肌病并且行Holter检查有室性期前收缩(室早)的患者作为研究对象,其中有7名患者因房颤,2名植入永久起搏器,2名植入ICD退出。最后随访87例,男59 例,女28 例,年龄33~68岁,平均(47.2±8.14)岁,平均病程(45.6±9.52)个月,收缩压(102.3±18.1)mmHg,舒张压(61.4±14.5)mmHg。选择同期本院动态心电图发现室早,但无器质性心血管疾患的60例患者作为对照组,其中,男38例,女22例,平均年龄(49.5±11.6)岁。两组性别、年龄比较差异无统计学意义(P>0.05),具有可比性。本研究遵循赫尔辛基宣言,研究方案通过本院伦理委员会批准,且获得所有入选者的知情同意。
1.2病例入选和排除标准入选标准:符合扩张型心肌病的诊断标准[4],并且行Holter检查有室早。排除标准:永久性房颤、房扑,植入起搏器,Ⅱ~Ⅲ度房室传导阻滞,合并恶性肿瘤,甲状腺功能亢进,严重贫血(Hb<90 g/L),频发期前收缩(>10%心率)、急性心肌梗死、纽约心脏病学会(NYHA)心功能分级Ⅳ级、血压>180/110 mmHg、严重呼吸系统疾病、严重肝肾功能障碍者。
1.3研究方法 全部受试者均详细询问病史,检查心电图,心脏彩超,运用24小时动态心电图记录室早数量,并mTWA及HRT。采用美国GE12 导联动态心电图记录分析系统作24 h全导联、全信息10-HR-Holter同步记录与检测分析。mTWA使用时域法中的修正移动平均法(modified moving averagemethod,MMA)[5,6],为了统一测量条件我们取早上06:00,心率100次/分为24小时内的最大绝对值。对自动分析未予排除的高噪音部分予排除,当存在多个相似片段时选择噪音最小的进行分析。WFs(TWA心搏数为8)为1/8。并经分析系统自动检测出符合条件的室早(室早前2个和其后20个均为窦性心律) 进行HRT检测,计算震荡初始值(TO)和震荡斜率(TS)值。
1.4随访与评估所有受试者均随访2年,主要终点为心源性猝死(SCD),次要终点包括总病死率,非猝死性心血管死亡。心源性猝死定义为起病1小时内由于心律失常导致循环停止所致的非预期死亡。

2结果
2.1不同预后患者一般资料及用药情况的比较 在随访的2年中,有8例患者突然死亡,患者多死于睡眠中且起病60分钟内死亡,均符合心源性猝死标准,相关信息均由患者家属(2名以上)处获得;其中有2例患者死于医院并记录到导致猝死前的致死性心律失常。7例死于非心源性猝死,均由医院记录证实。非SCD及SCD组的左室舒张末期内径(LVEDD)较存活组明显扩大,差异有统计学意义(P<0.05)。除了非SCD组的曲美他嗪使用率高于存活组(P<0.05),其余伴随用药、抑制剂使用率三组间差异无统计学意义(P>0.05)。见表1、表2。

表1 不同预后患者一般资料的比较
(续表1)

组别nNYHA(Ⅱ级/Ⅲ级)QRS(ms)2型糖尿病(%)肌酐(mg/dl)LVEF(%)LVEDD(mm)存活组7240/32122.4±20.312(16.7)1.16±0.2832.1±8.555.5±9.6SCD83/5125.4±16.701.25±0.1628.9±6.564.3±7.4a非SCD73/4132.0±18.42(28.6)1.27±0.3029.1±8.263.4±6.3aF--0.79-0.830.865.13χ2-1.2485-2.3592---P-0.53570.45930.30740.44030.42500.0079
注:SBP:收缩压;DBP:舒张压;CLBBB:完全性左束支阻滞;CRBBB:完全右束支阻滞;LVEF:左室射血分数。与存活组比较,aP<0.05。

表2 不同预后患者的伴随用药、抑制剂使用情况比较[n(%)]
注:ACEI/ARB:血管紧张素转化酶抑制剂/血管紧张素受体拮抗剂。与存活组比较,aP<0.05。
2.2对照组和DCM患者的HRT及mTWA参数比较死亡组mTWA及HRT2明显升高。其中心源性猝死亚组mTWAmax、mTWA100次/分和HRT2较非猝死组明显升高;而06:00 mTWA(WF1/8)则以非心源性猝死组为高,差异均有统计学意义(P<0.05)。见表3。
2.3各危险因素对全因死亡及心源性猝死的敏感性及特异性按照COX回归单因素分析,LVEDD、HRT2和mTWA(06:00 AM)为最有意义的独立致死因子;而室性早搏数量和mTWA(100次/分)无预测价值。LVEDD、HRT2、mTWA(100次/分)和室性早搏数量为心源性猝死的危险因素,而mTWA(06:00 AM)未显示预测价值。绘制受试者工作特征曲线评估HRT和mTWA参数预测死亡的临界点、敏感性及特异性。结果显示mTWA(100次/分)预测心源性猝死的临界值是64.5 mcV(敏感性74.5%,特异性69.8%)。当患者mTWA(100次/ 分)大于64.5 mcV时心源性猝死风险升高;而在mTWA(06:00 AM)临界值为20.5 mcV(敏感性68.4%,特异性67.3%)。另外值得注意的是mTWAmax值并不能预测心源性猝死及全因死亡率;mTWA(06:00 AM)并不能预测心源性猝死及心血管疾病死亡率,而mTWA(100次/分)大于64.5 mcV则显示有较高预测价值。见表4。
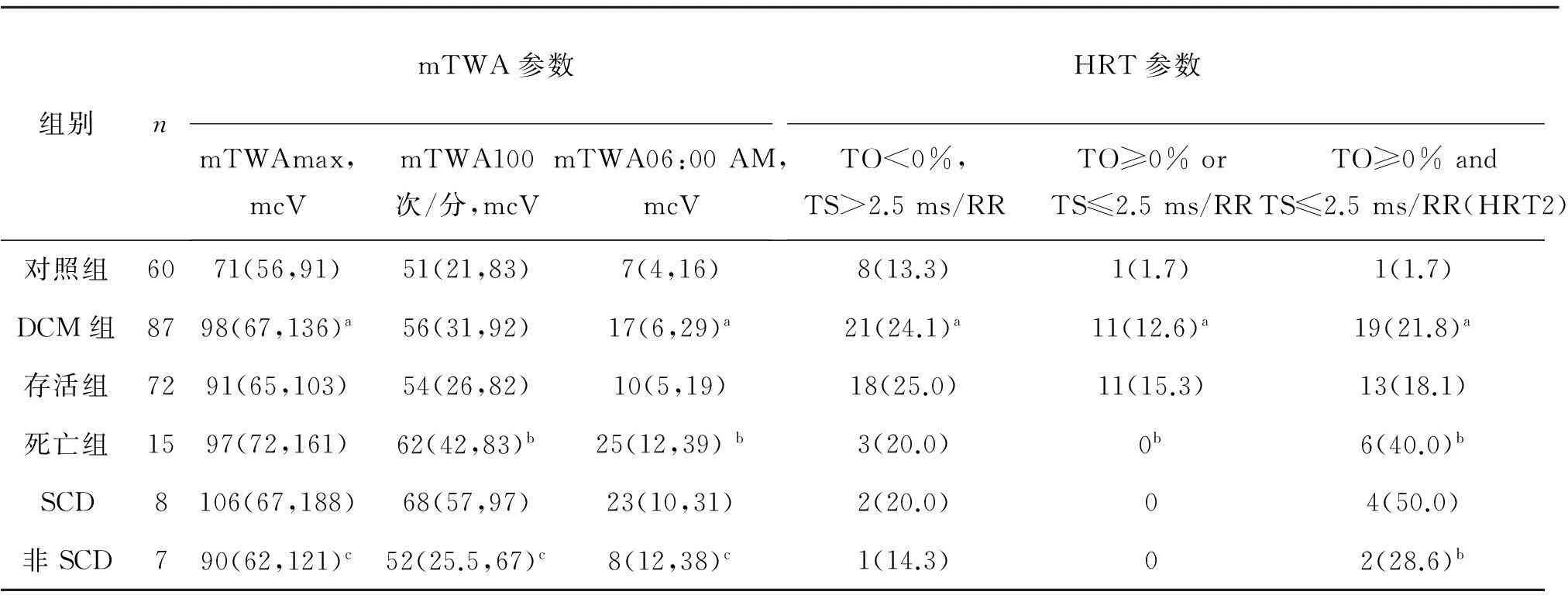
表3 对照组和DCM患者的HRT和mTWA参数比较
注:mTWA参数采用中位数及四分位数间距表示。与对照组比较,aP<0.05;与存活组比较,bP<0.05;与SCD组比较,cP<0.05。
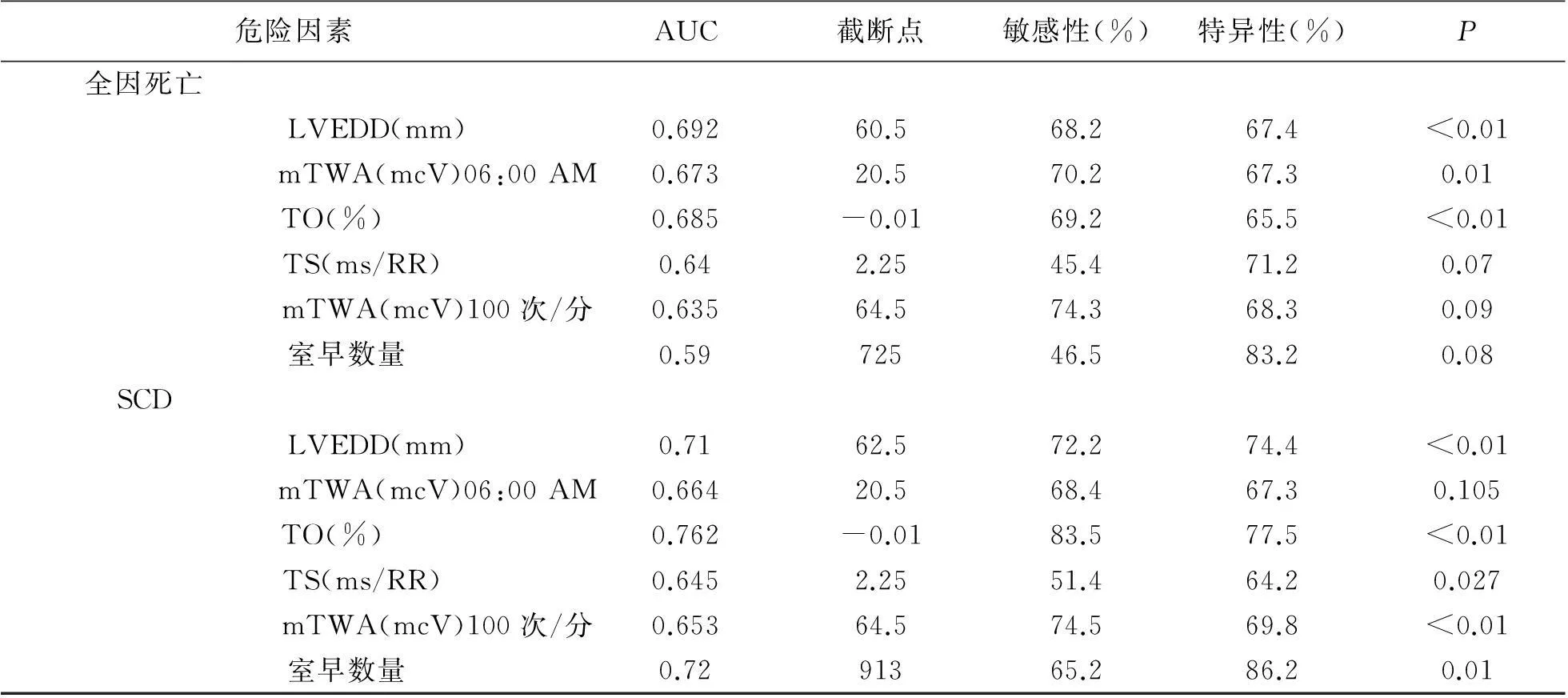
表4 各危险因素对全因死亡及心源性猝死的敏感性及特异性
2.4不同危险因素的联合对全因死亡的相对危险度为了进一步提高对心源性猝死的预测作用,我们进一步采用多因素 COX回归评估了多个危险因素联合对心源性猝死的预测价值。异常TO/TS联合mTWA(100次/分)大于64.5 mcV则显著增加全因死亡率[RR, 28.5 (95%CI4.2~138.5),P<0.001]及心源性猝死风险[RR,62.5 (95%CI6.2~516.5),P<0.001]。但三个危险因素均出现时其增加全因死亡率及心源性猝死风险居中。LVEDD大于60 mm和HRT2能更好地预测全因死亡率及心源性猝死风险。见表5、图1。
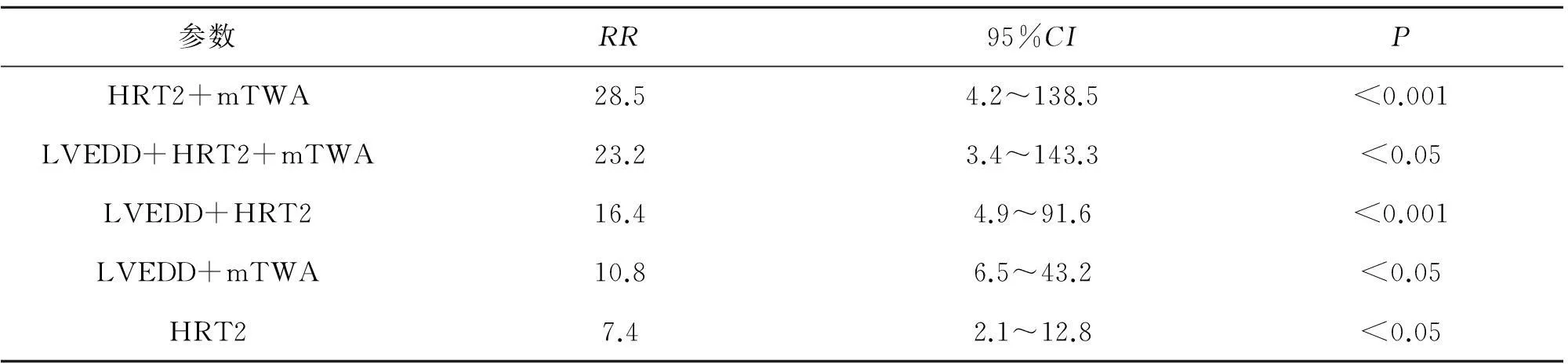
表5 不同危险因素的联合对全因死亡的相对危险度
注:LVEDD:左室舒张末期内径;HRT:窦性心率震荡;mTWA:微伏级T波电交替。

LVEDD:左室舒张末期内径;HRT:窦性心率震荡;mTWA:微伏级T波电交替。图1 不同危险因素的联合对心源性死亡的相对危险度
3讨论
TWA 是指在心律规则时,体表心电图上出现的ST段或T 波的形态及振幅在相邻心搏间的交替变化,以ABABAB 形式出现。1994 年,Rosenbaum等[7]首次证实T 波电交替与电生理检查发现的SCD高危因素密切相关,而且与患者发生恶性心律失常事件的可能性增加有关。目前国际上大量研究[8、9]已经证明了TWA 在器质性心脏病人群中的阳性比例高于普通人群。本研究采用的MMA方法,能够动态地跟踪非稳态的TWA 现象,并且具有很好的时间分辨率,使Holter监测时评估mTWA成为可能,国外已有研究采用该方法[6,10]。但国内尚无采用MMA的研究,所以对于其预测价值、病理生理阈值均不明确。本研究发现,与对照组相比,扩张型心肌病组mTWAmax及清晨TWA均明显升高,但mTWA(100次/分)并无明显差异,说明扩张型心肌病的阈值下降,可能与心脏扩大及心肌纤维化后心肌复极离散度增加、交感兴奋有关。而在扩张型心肌病组中,心率100次/分时mTWA值预测心源性猝死的作用最大;如果患者最大心率未达到100次/分,则其最大TWA值是预测心源性猝死的作用最大。由于采取心率100次/分时mTWA和最大TWA值,本研究得出的阈值与REFINE和FINCAVAS研究不同,亦可能由测量条件及研究人群的特点所导致。本研究发现,相对于心源性猝死组,非心源性猝死组清晨mTWA更高,但最大mTWA及mTWA(100次/分)则以心源性猝死组最高。清晨mTWA值与心源性猝死关系与Nearing and Verrier研究一致[6]。该发现说明相对于运动实验而言,24小时心电图时mTWA值对心源性猝死风险分层的价值主要基于心血管死亡及心源性猝死的昼夜节律。
HRT是指室性早搏后窦性心律可出现先加速后减速的特点,是自主神经对单发室早这种微弱刺激出现的快速调节反应,反映了窦房结的双向变时功能。近年来,Grimm W等[11]试验研究了HRT 的异常对预测充血性心力衰竭患者进展及恶性心律失常的价值,但对HRT 在DCM中的预测价值,其研究结果目前仍不一致。本研究发现,与对照组相比扩张型心肌病组HRT1及HRT2发生率均明显增加,而在扩张型心肌病组内HRT2预测心源性猝死作用最大。可能由于心功能正常时主动脉窦和心肺压力感受器对交感神经有抑制作用,而心功能不全时这种抑制功能降低,从而引起交感神经活动增强,迷走神经的反射功能减低等一系列的神经内分泌的异常改变,这些改变均可引起HRT异常[12]。
对于判断扩张型心肌病预后,导致心源性猝死及总病死率增加的最重要危险因子包括:LVEDD、HRT、mTWA(06:00 AM)、mTWA(100次/分)和室早数量。本研究发现LVEDD及TO对心源性猝死及全因死亡率均有预测价值。而 mTWA(06:00 AM)对全因死亡率有预测价值,mTWA(100次/分)和室性早搏数量则对心源性猝死有预测价值。本研究DCM患者病死率相对较高,可能与入选患者病程较长有关。
心源性猝死的危险因素有很多,但怎样联合使用这些危险因素来提高对心源性猝死的预测目前仍不明确。国外最先曾有研究尝试使用HRT及TWA对患者进行危险分层而确定早期行ICD植入术,但并未取得预期的结果(既往研究表明mTWA及HRT阴性预测价值高,而阳性预测价值均较低)。所以本研究主要探讨mTWA和HRT在扩张型心肌病患者中的意义。我们发现HRT2和异常mTWA>64.5 mcV(100次/分)使总病死率增加28倍,心源性猝死风险增加62倍。因此本研究结果不仅证实了HRT和mTWA作为心源性猝死危险分层的价值,而且发现其在扩张型心肌病患者的心血管死亡亦有预测价值。当然,本研究中的一些新发现提出的危险分层标准的有效性, mTWA(06:00 AM)升高导致非心源性猝死死亡危险增加的病理生理机制等仍需多样本、多中心研究进一步证实。笔者建议全面评价心源性猝死危险因素的方式的价值亦需在更大样本人群中进一步证实[13,14]。
需要注意的是,本研究为单中心且样本量相对较小。虽然我们分析了扩张型心肌病患病时间及LVEF对于mTWA和HRT值可能存在的影响,并未发现明显相关。但本研究入组人群诊断扩张型心肌病时间的差异性(3个月~7年)可能对结果有所影响,另外LVEF的微小差异及药物使用情况的差异亦可能影响结果。
在扩张型心肌病人群中用24小时动态心电图测量HRT和mTWA来评估心源性猝死的危险分层是一个非常有前景且无创的手段。异常HRT提示总病死率及心源性猝死的风险明显升高。而mTWA> 64.5 mcV(100次/分)提示心源性猝死的风险明显增加,而mTWA>20.5 mcV(06:00 AM)提示全因死亡率明显增加。对于心源性猝死及总病死率,HRT是仅次于LVEF的最重要独立危险因素。当患者HRT和mTWA异常时总病死率及心源性猝死风险明显增加。
参考文献
[1] Xie G,Zhang W,Chang Y,et al.Relationship between perioperative inflam-matory response and postoperative cognitive dysfunction in the elderly[J].Med Hypotheses,2009,73(3):402-403.
[2] Di Lenarda A, Secoli G, Perkan A,et al.Changing mortality in dilated cardiomyopathy. The Heart Muscle Disease Study Group[J]. Br Heart J,1994,72(6 Suppl):S46-51.
[3] Zipes DP, Camm AJ, Borggrefe M,et al. ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines(Writing Committee to Develop guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death) developed in collaboration with the European Heart Rhythm Association and the Heart Rhythm Society[J]. Europace, 2006,8(9):746-837.
[4] 陆再英,钟南山,谢毅,等.内科学[M].7版.北京: 人民卫生出版社,2009:338.
[5] Tarcea VG, Weymouth T, Ade A,et al.Michigan molecular interactions r2: from interacting proteins to pathways[J]. Nucleic Acids Res, 2009,37(Database issue):D642-646.
[6] Nearing BD, Verrier RL.Modified moving average analysis of T-wave alternans to predict ventricular fibrillation with high accuracy[J].J Appl Physiol (1985),2002,92(2):541-549.
[7] Rosenbaum DS, Jackson LE, Smith JM,et al.Electrical alternans and vulnerability to ventricular arrhythmias[J].N Engl J Med, 1994,330(4):235-241.
[8] Moss AJ, Zareba W, Hall WJ,et al.Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction[J].N Engl J Med, 2002,346(12):877-883.
[9] Salerno-Uriarte JA, De Ferrari GM, Klersy C,et al.Prognostic value of T-wave alternans in patients with heart failure due tononischemic cardiomyopathy: results of the ALPHA Study[J].J Am Coll Cardiol. 2007,50(19):1896-1904.
[10] Exner DV, Kavanagh KM, Slawnych MP,et al.Noninvasive risk assessment early after a myocardial infarction the REFINE study[J].J Am Coll Cardiol, 2007,50(24):2275-2284.
[11] Grimm W, Schmidt G, Maisch B,et al.Prognostic significance of heart rate turbulence following ventricularpremature beats in patients with idiopathic dilated cardiomyopathy[J].J Cardiovasc Electrophysiol, 2003,14(8):819-824.
[12] Koyama J, Watanabe J, Yamada A,et al.Evaluation of heart-rate turbulence as a new prognostic marker in patients with chronic heart failure[J].Circ J,2002,66(10):902-907.
[13] Epstein AE, Dimarco JP, Ellenbogen KA,et al.ACC/AHA/HRS 2008 guidelines for Device-Based Therapy of Cardiac RhythmAbnormalities: executive summary[J].Heart Rhythm,2008,5(6):934-955.
[14] Goldberger JJ, Cain ME, Hohnloser SH, et al.American Heart Association/American College of Cardiology Foundation/Heart Rhythm Society scientific statement on noninvasive risk stratification techniques for identifying patients at risk for sudden cardiac death: a scientific statement from the American Heart Association Council on Clinical Cardiology Committee on Electrocardiography and Arrhythmias and Council on Epidemiology and Prevention[J].Circulation,2008,118(14):1497-1518.
(编辑:梁明佩)
Prognostic significance of microvolt T-wave alternans and heart rate turbulence for sudden cardiac death in patients with dilated cardiomyopathy
YEGuohong1,DAIHaiying1,XIAXin1,LIXun2
(1.DepartmentofCardiology,ChangshaCentralHospital,Changsha410004,China; 2.DepartmentofCardiology,TheFirstAffiliatedHospitalofSoochowUniversity,Suzhou215006,China)
【Abstract】ObjectiveTo evaluate the predictive value of heart rate turbulence (HRT) and microvolt T-wave alternans (mTWA) for sudden cardiac death(SCD) in patients with dilated cardiomyopathy. Methods87 patients with dilated cardiomyopathy and 60 healthy people were selected. Then, data were recorded, turbulence onset(TO) and turbulence slope (TS) of HRT were calculated according to 24 h ambulatory electrocardiogram monitoring(Holter). mTWA was tested by time domain method and compared between groups. Patients with dilated cardiomyopathy were given follow-up visit for 2 years, primary endpoint was SCD, secondary endpoint was all-cause death and non SCD. In addition, HRT and mTWA of death group, survival group and each death subgroup was evaluated.Results mTWA and HRT2 of the death group significantly increased, among which abnormal mTWA and HRT2 of SCD subgroup increased more significantly than those of the non SCD subgroup. And non SCD group had highest mTWA(WF1/8)at 6:00 AM. Cox-regression analysis showed that LVEDD, HRT2 and mTWA(06:00 AM)were the most significant independent lethal factors. And risk factors for SCD were LVEDD, HRT, mTWA (100 bpm) and the number of premature ventricular beats. Combination of abnormal TO/TS and mTWA (100 bpm)>64.5 mcV significantly increased rate of all-cause death [RR, 28.5 (95% CI 4.2~138.5), P<0.001] and SCD risk [RR, 62.5 (95% CI 6.2~516.5 ), P<0.001]. In addition, when the above-mentioned risk factors all appeared, rate of all-cause death and SCD risk were at intermediate level. Furthermore, LVEDD>60 mm and HRT2 could better predict the rate of all-cause death and SCD risk.ConclusionOverall mortality and SCD risk significantly increase when HRT and mTWA of patients are abnormal.
【Key words】T-wave alternans; HRT; dilated cardiomyopathy; SCD
(收稿日期:2015-10-13修回日期:2016-02-26)
中图分类号:R542.2
文献标识码:A
DOI:10.3969/j.issn.1003-1383.2016.01.014
作者简介:叶国红,男,主治医师,医学硕士,研究方向:心电生理学。E-mail: ygh120811@163.com

