349例儿童胸内结核病与非结核病的鉴别诊断
史祥 尹洪云 马俊 葛燕萍
349例儿童胸内结核病与非结核病的鉴别诊断
史祥 尹洪云 马俊 葛燕萍
将2009年1月至2011年12月期间在上海市肺科医院住院确诊的349例16岁以下患儿分为胸内结核病组(简称“结核病组”)和胸内非结核病组(简称“非结核病组”)。其中,结核病组238例,男157例,女81例,平均年龄(12.44±3.17)岁;非结核病组111例,男64例,女47例,平均年龄(12.32±2.88)岁。回顾性分析比较两组间的年龄、体质量指数等人口学信息,病程、个人疾病史、临床表现(症状、体征)、住院后血液学检查结果、CT影像学诊断等临床信息。两组患儿鉴别诊断要点:结核病组患儿多以中短病程为主,多有结核病患者密切接触史,更多仅有发热,发热与咳嗽同时出现或黄痰、高热表现者相对少见;超过50%的结核病患儿符合结核病影像诊断,胸膜病变的发生率高;PPD试验多为硬结平均直径≥10 mm,血清结核抗体阳性率高;结核病组患儿痰涂片抗酸染色阳性率较低;普通抗生素治疗效果差。对于疑似结核病患儿可先进行1~2周的普通抗生素治疗观察,如病变无明显吸收和改变,可以进行诊断性抗结核药物治疗。
儿童; 结核; 胸部疾病; 诊断,鉴别
儿童胸内结核病包括纵隔、肺门淋巴结、气管、支气管、肺实质、胸膜及心包组织等的结核性病变。而胸内非结核病包括以上器官和组织的非结核性病变。在结核病高负担的22个国家中儿童结核病诊断率只有3.5%,远低于预期值11.0%[1]。笔者拟通过分析16岁以下患儿胸内病变诊断的有关因素,探讨如何诊断与鉴别诊断儿童胸内结核病。
资料和方法
1.患儿纳入和排除标准:回顾性分析2009年1月至2011年12月因胸内病变入住上海市肺科医院的349例16岁以下患儿的资料。入院时患儿胸部影像学检查均有异常,伴或不伴呼吸系统症状和(或)体征,无HIV感染,排除单纯气胸及外伤所致胸内病变的患儿。记录纳入患儿病史资料及各项检查结果,将238例有结核病诊断依据[2]且抗结核治疗有效的患儿纳入胸内结核病组 (简称结核病组),其中部分患儿同时患有多部位的结核,包括肺结核 171例,气管支气管结核 32例,结核性胸膜炎 98例(包括结核性脓胸16例),胸内淋巴结结核 30例,结核性心包炎 1例等;将111例排除单纯性气胸及外伤因素所致胸内病变的其他患儿纳入胸内非结核病组(简称非结核病组),包括肺部病变81例(72.97%),胸膜病变5例(4.50%),纵隔病变19例(17.12%)等,其中细菌性肺炎53例,真菌性肺炎6例, 恶性肿瘤15例,机化性肺炎1例,支气管肺囊肿 6例,右肺中叶综合征1例,肺动脉高压 1例,过敏性肺泡炎1例,肺动静脉瘘 1例,弥漫性泛细支气管炎 2例,胸腺瘤 3例,心脏病变、心原性漏出性胸腔积液 1例,支气管扩张伴感染 9例,肺吸虫病1例,胸椎病变 1例,肺脓肿 1例,纵隔胸腺囊肿1例,肺发育不良1例,肺泡含铁血黄素沉着症1例,溺水性肺炎1例,间质性肺炎1例,感染性胸膜炎1例, 支气管哮喘伴感染2例。
2.患儿基本情况:结核病组238例,男157例,女81例,平均年龄(12.44±3.17)岁, 体质量指数(BMI)17.77±3.75;非结核病组111例,男64例,女47例,平均年龄(12.32±2.88)岁,BMI 18.73±3.70。两组的性别、年龄、BMI差异均无统计学意义(χ2=2.25,P=0.153;t=0.33,P=0.742;t=-1.70,P=0.091)。
3.病程及发热分类标准:(1)病程:自患儿出现临床症状和(或)体征至疾病诊断的时间。短病程(≤2周)、中病程(2周<病程≤3个月)、长病程(3个月<病程≤6个月)、超长病程(>6个月);(2)发热:按腋窝体温状况分为,低热(37.5~38 ℃)、中等热(38.1~39 ℃)、高热(39.1~41 ℃)、超高热(41 ℃以上)。
4.诊断依据:2014年WHO制定的《国家结核病规划指南——儿童结核病管理(第2版)》(简称“《指南》”)推荐,儿童结核病诊断方法主要基于详细的病史、临床症状和体征、辅助检查等进行综合诊断。具有典型的临床症状和影像学证据,且病原学检测或者组织病理学检测阳性者即为确诊患儿;具有典型的临床症状和影像学证据,且具备以下4项中任意2项者(包括活动性结核病患者接触史、PPD试验阳性、抗结核治疗有效、排除其他疾病)即为临床诊断患儿。肺部CT影像诊断由3位具有影像科副高级及以上职称的医师共同做出。
5.统计学分析:采用SPSS 17.0软件对数据进行统计学分析,采用t检验、秩和检验及卡方检验,以P<0.05为差异有统计学意义。
结 果
一、两组患儿病程比较
结核病组病程 2 d至26个月,平均病程(2.07±3.70)个月;非结核病组病程2 d至12年,平均病程(8.79±24.59)个月,差异有统计学意义(t=-2.87,P=0.005),见表1。
二、两组患儿结核病密切接触史
结核病组23例患者(9.66%)有结核病患者密切接触史,非结核病组有2例(1.80%),两组差异有统计学意义(χ2=7.04,P=0.008)。
三、两组患儿主要临床表现
1.主要临床症状及体征:主诉涉及咳嗽、咯痰者共246例,其中结核病组156例(65.55%),非结核病组90例(81.08%),详见表2。
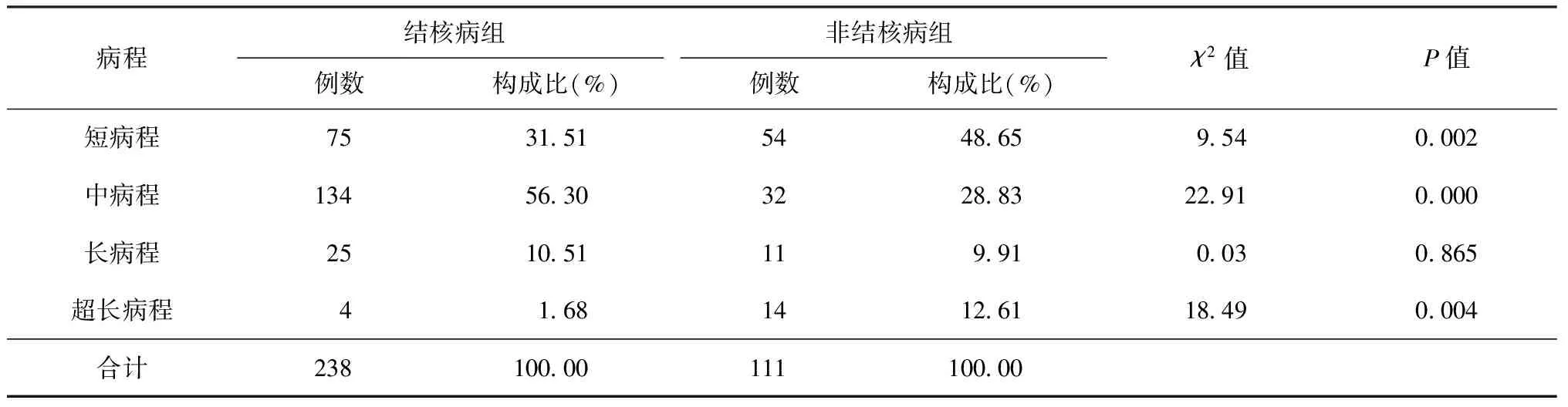
表1 两组患儿就诊时病程比较
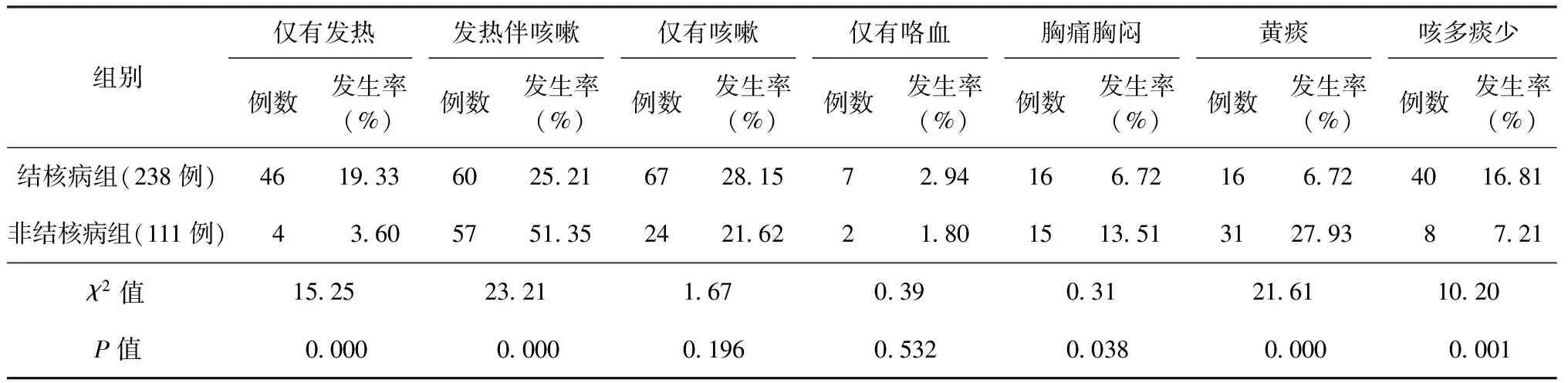
表2 两组患儿发病时的主要症状、体征情况
注 每组统计症状侧重点不同,存在不同症状和特征的例数有交叉重叠
2.发热类型:发热者共227例,其中结核病组153例(64.29%)、非结核病组74例(66.67%),差异无统计学意义(χ2=0.19,P=0.664)。结核病组153例发热患儿中高热30例(19.61%),中低热16例(10.46%),不规则发热20例(13.07%),间歇性发热12例(7.84%);非结核病组74例发热患儿中高热40例(54.05%),中低热1例(1.35%),不规则发热2例(2.70%),间歇性发热1例(1.35%),不同发热类型构成比差异有统计学意义(χ2=27.75,P=0.000;χ2=5.97,P=0.015;χ2=6.13,P=0.013;χ2=3.89,P=0.048)。
3.结核中毒症状:两组患儿表现为低热、盗汗、乏力、纳差等结核中毒症状者133例,结核病组99例(占41.60%),非结核病组34例(占30.63%),差异有统计学意义(χ2=3.86,P=0.049)。
四、实验室检查
1. 病原学检测:结核病组患儿痰涂片抗酸染色阳性率为15.13%(36/238),所有标本结核分枝杆菌病原学检出率为21.85%(52/238)。
2. 血清结核抗体检测:结核病组检测199例,阳性检出率为57.29%(114/199);非结核病组69例,阳性检出率为4.35%(3/69),差异有统计学意义(χ2=58.37,P=0.000)。
3.PPD试验72 h结果(两组所有患儿均已按照规定接种过卡介苗):共计观察结核病组125例,非结核病组41例。硬结平均直径≥10 mm者,结核病组反应比例及强度均明显高于非结核病组(表3)。
五、胸部CT影像学检查
1.胸部CT影像诊断:两组患儿均进行胸部CT检查。结核病组胸部CT影像学诊断结核病27例,疑似结核病102例,影像确诊率及疑似率共54.20%(129/238),其余患儿未发现异常;非结核病组疑似结核病13例,炎症或结核病8例,真菌或结核病2例,影像疑似率共20.72%(23/111)。
2.病变部位:结核病组238例患儿中发生肺部病变者171例(71.85%),胸膜病变者98例(41.18%),纵隔病变者30例(12.61%);非结核病组111例患儿中发生肺部病变者81例(72.97%),胸膜病变者5例(4.50%),纵隔病变者19例(17.12%)。结核病组胸膜病变的发生率明显高于非结核病组,差异有统计学意义(χ2=48.94,P=0.000)。
六、普通抗生素治疗
197例患儿普通抗生素治疗1~2周(阿奇霉素或青霉素类或头孢菌素,具体剂量用法因人而异)。结核病组98例中治愈0例,显效0例,好转10例(10.20%),无效88例(89.80%);非结核病组99例中治愈51例(51.52%),显效8例(8.08%),好转2例(2.02%),无效38例(38.38%)。秩和检验Z=187.47,P=0.000。疗效差异有统计学意义(治愈:χ2=68.12,P=0.000;显效:χ2=8.25,P=0.004;好转:χ2=5.77,P=0.016;无效:χ2=56.47,P=0.000)。
讨 论
儿童结核病诊断主要基于临床评估:发热(可能是中等热或低热)、体质量下降或不增、持续咳嗽>2周;影像学征象提示结核病;有结核分枝杆菌感染的证据,尤其在结核病低流行国家能追朔到结核病患者密切接触史[3]。
一、临床特点
结核病组9.66%有明确结核病患者密切接触史,中病程为主、短病程次之,故短病程患儿也不能盲目排除结核病;有发热的结核病患儿可以缺乏其他临床表现,多为不规则、间歇性或中低度发热;多咳嗽少痰或无痰。非结核病组以短病程为主,发热时多伴咳嗽,咯黄痰者多。南非在结核病高负担社区开展的研究显示:体质量下降相对于咳嗽等常见结核病症状对于儿童结核病的检出更有价值[4],但本研究两组患儿BMI差异无统计学意义,提示体质量减少与否对鉴别诊断意义不大。
二、实验室检查
75.61%(31/41)的非结核病组患儿PPD试验无反应,结核病组为14.40%(18/125),结核病组患儿的PPD反应比例及强度高;结核病组结核抗体阳性检出率为57.29%(114/199);非结核病组阳性检出率为4.35%(3/69),有一定的辅助诊断意义;两组患儿病原学检测阳性率均较低可能与患儿难以配合取样要求,不能获得符合检测要求的标本有关。在国外的研究中,γ-干扰素释放试验(IGRA)对儿童结核病的诊断价值是否优于PPD仍存在争议[5-7]; Xpert MTB/RIF检测应用于儿童结核病诊断时则表现出了很高的特异度(98%~100%),明显超过涂片抗酸染色镜检的特异度[8]。实时荧光核酸恒温扩增检测技术(simultaneous amplification and testing,SAT)等新兴的结核分枝杆菌病原学检测方法可以提高成人结核病的病原学检出率[9-10],但对儿童结核病的诊断价值还需探讨。
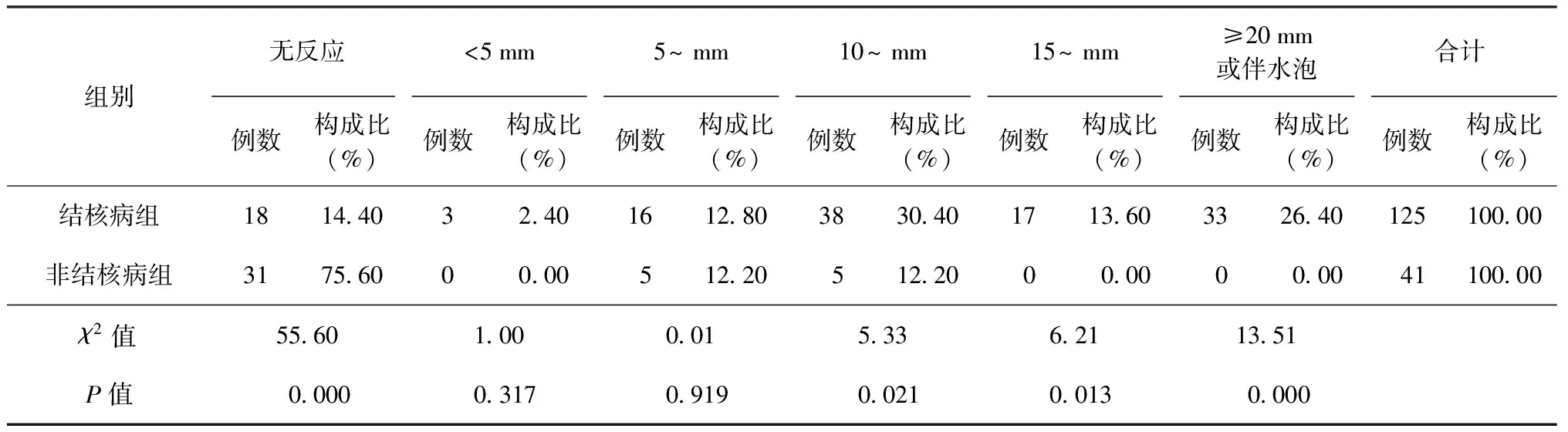
表3 两组患儿PPD试验72 h观察结果(硬结平均直径)
三、 影像学特点
本研究提示,结核病组影像确诊率和疑似率达54.20%(129/238),且多伴有胸膜病变(22.69%,54/238)。而非结核病组影像诊断疑似率仅达20.72%(23/111),说明影像学诊断对于儿童胸内结核病具有一定诊断价值。张晓萍等[11]认为CT平扫及增强对于诊断儿童肺结核、明确肺内各种病灶形态具有一定诊断价值,可为临床诊断提供重要依据。郭新枝等[12]认为儿童胸内淋巴结结核CT表现复杂,需认真分析,密切结合临床及实验室检查综合做出诊断。
四、普通抗生素疗效
结核病组普通抗生素治疗效果有效者仅占10.20%(10/98),而非结核病组达61.62%(61/99);但非结核病组有38.38%(38/99)病灶经普通抗生素治疗后无变化,提示对非结核病组普通抗生素治疗无效者应给予重视,要排查结核病及其他胸内疾病。
综上,若发现胸内病变的患儿缺乏病原学或组织病理学诊断依据时,如果病程在2周至3个月,仅有发热症状,或出现不规则、间歇性或中低度发热,需警惕结核病;若发现咳嗽少痰或无痰,普通抗感染治疗效果差,肺部影像学诊断提示结核病或结核病可能,需高度怀疑结核病,如伴有胸膜病变则可能性更大,建议进行诊断性抗结核药物治疗;即使肺部结核影像表现不典型,若患儿可以追朔到结核病患者密切接触史,PPD试验硬结平均直径≥10 mm和(或)血清结核抗体阳性,在排除其他疾病后也可行诊断性抗结核药物治疗。若病程<2周,起病有高热、黄痰,即使肺部影像学诊断提示结核病可能,也建议先进行1~2周的普通抗生素治疗观察(普通抗生素治疗不应选择氟喹诺酮类、氨基糖苷类等具有明显的抗结核活性的药物),如病变无明显吸收和改变,可考虑诊断性抗结核治疗1~2个月或其他方法进一步检查后确诊,诊断性抗结核治疗推荐使用初治活动性肺结核治疗方案。
[1] Perez-Velez CM, Marais BJ. Tuberculosis in children. N Engl J Med, 2012,367(4): 348-361.
[2] 江载芳,赵顺英.儿童结核病的诊断.临床儿科杂志,2009,27(7):616-618.
[3] Rigouts L.Clinical practice:diagnosis of childhood tuberculosis.Eur J Pediatr, 2009,168(11):1285-1290.
[4] Marais BJ,Obihara CC,Gie RP, et al. The prevalence of symptoms associated with pulmonary tuberculosis in randomly selected children from a high burden community. Arch Dis Child, 2005,90(11):1166-1170.
[5] Detjen AK, Keil T, Roll S, et al. Interferon-gamma release assays improve the diagnosis of tuberculosis and nontuberculous mycobaeterial disease in children in a country with a low incidence of tuberculosis.Clin Infect Dis,2007,45(3):322-328.
[6] Nicole MP, Davies MA, Wood K, et al.Comparison of T-SPOT.TB assay and tuberculin skin test for the evaluation of young children at high risk for tuberculosis in a community setting.Pediatrics, 2009,123(1):38-43.
[7] Dogra S,Narang P,Mendiratta DK, et al.Comparison of a whole blood interferon-gamma assay with tuberculin skin testing for the detection of tuberculosis infection in hospitalized children in rural India. J Infect, 2007, 54(3): 267-276.
[8] Bates M, O’Grady J, Maeurer M, et al. Assessment of the Xpert MTB/RIFassay for diagnosis of tuberculosis with gastric lavage aspirates in children in sub-Saharan Africa: a prospective descriptive study. Lancet Infect Dis, 2013, 13(1): 36-42.
[9] 范琳,王鹏,杨妍,等.RNA恒温扩增实时荧光检测技术检测支气管肺泡灌洗液对涂阴肺结核的快速诊断价值.中国防痨杂志, 2015,37(2):140-144.
[10] 罗贤,张腊红,洪理泉,等.恒温扩增实时荧光检测技术在肺结核患者诊断中的应用.中国实验和临床病毒学杂志,2015,29(2):183-185.
[11] 张晓萍,马红霞,郭佑民.儿童肺结核CT影像分析.中国防痨杂志,2013,35(2):116-119.
[12] 郭新枝,武艳霞,杜兰霞,等.儿童胸内淋巴结结核CT诊断分析.临床肺科杂志,2013, 18(4):709-710.
(本文编辑:孟莉 范永德)
Differential diagnosis of 349 pediatrics cases with intrathoracic tuberculosis and non-tuberculosis
SHIXiang,YINHong-yun,MAJun,GEYan-ping.
TuberculosisClinicalResearchCenterofShanghaiPulmonaryHospitalaffiliatedtoTongjiUniversity,ShanghaiKeyLaboratoryofTuberculosis(Lung),Shanghai200433,China
YINHong-yun,Email:yinhongyun2004@163.com
Pediatrics patients under 16 years old admitted in Shanghai Pulmonary Hospital during Jan. 2009 to Dec. 2011 were divided into two groups: children with intrathoracic tuberculosis as TB group and non-tuberculosis group as non-TB group. Two hundred and thirty-eight cases of TB group included 157 males and 81 females with average age (12.44±3.17) years old; 111 cases of non-TB group included 64 males and 47 females, with average age (12.32±2.88) years. Demographic data including age and Body Mass Index (BMI),course of disease, personal disease history, clinical manifestations (symptoms and signs), hematological examinations results after being hospitalized, imaging diagnosis in CT were retrospectively analyzed. The points of deferential diagnosis between two groups: the disease course was mainly medium and short durations, closely contact history with TB patients was common in more cases, the rate of fever without any other symptoms was significantly higher some cases accompanied productive cough with yellow sputum, high fever was seldom, more than 50% children with TB meet the diagnostic imaging,the incidence of pleural lesions was higher, the size of induration PPD test mostly ≥10 mm in diameter, the positive rate of serum TB antibody was significantly higher, the rate of sputum smear positive among children with pulmonary TB was very low,the therapeutic effects with general antibiotics were poor. For suspected children TB patients, general antibiotics treatment was given for 1-2 weeks. The patients with poor results were suggested to receive anti-TB treatments for diagnosis.
Children; Tuberculosis; Thoracic diseases; Diagnosis, differential
10.3969/j.issn.1000-6621.2016.06.020
200433 同济大学附属上海市肺科医院结核病临床研究中心 上海市结核病(肺)重点实验室(史祥),结核科(尹洪云、马俊、葛燕萍)
尹洪云,Email:yinhongyun2004@163.com
2015-12-23)

