颅内静脉窦血栓回顾性临床研究
鲍利改
·论著·
颅内静脉窦血栓回顾性临床研究
鲍利改
目的 探讨以发作性头痛为临床表现的颅内静脉窦血栓(CVST)的临床特征与静脉血栓部位关系及治疗与预后。方法 回顾性分析2008年3月至2014月7月经确诊的14例CVST患者的临床表现、头颅CT、MRI、CTV或加强MRV等资料,分析不同血管累及部位的发病时间及影像学特点及预后。结果 颅内压增高有8例(57%),颅内压正常6例(43%);脑脊液白细胞正常范围9例(64%),脑脊液白细胞轻度增高5例(36%);糖和氯化物基本正常,高于正常5例(36%);D-二聚体正常范围9例(64%)。头颅CT脑叶可疑低密度信号2例;头颅CT未见异常3例;皮层局限性脑水肿1例;可疑条索状高密度影8例。14例患者CTV或MRV检查患者均有阳性改变,其中单纯左侧横窦3例,左侧横窦合并乙状窦6例,双侧横窦1例,上矢状窦合并双侧横窦1例,单纯上矢状窦血栓2例,上矢状窦合并左侧横窦血栓1例。患者均预后良好,其中痊愈6例,明显好转8例。结论 对于发作性头痛且进行性加重的可疑颅内静脉系统血栓患者应及早行头部CT或MRI检查,以便于早期诊断及治疗。
发作性头痛;颅内静脉窦血栓;影像学特点;血管部位
颅内静脉窦血栓(cerebral wein and sinus thrombosis,CVST)常见临床表现包括头痛、癫痫、局灶性神经功能缺损、意识障碍、视神经盘水肿等一系列的症状和体征,CVST起病隐袭,早期很少表现为偏瘫失语等明显体征,不容易被认识。因不同患者的体质、合并疾病、血管结构不同,形成血栓的速度不同,临床表现也是各种各样,最常见为头痛。单纯颅内高压症状(包括头痛、呕吐、视乳头水肿所致的视物模糊)占20%~40%[1]。近年来,孤立性头痛因早期容易误诊及延迟诊断而越来越受到关注。CVST最大的特点是死亡率、复发率高。十年前CVST导致的重残率和死亡率达到90%以上。患者自身对早期症状未引起重视和临床误诊使患者得不到及时有效治疗,脑组织长期缺血缺氧,误诊导致治疗不当,仅给予对症治疗,而没有及时对因治疗解决静脉回流受阻,使很多患者后遗症严重,甚至死亡。因此,早期明确诊断是治疗CVST的关键,尽早确诊并及时予以相应的治疗措施,对于患者的预后具有重要意义。笔者对我院2008年3月至2014年7月经确诊的14例以发作性头痛为临床表现的CVST患者的临床资料回顾性分析,旨在为临床工作提供有益的参考资料和加强对CVST的认识。
1 资料与方法
1.1 一般资料 入选14例患者既往健康,男8例,女6例,常在劳累后、饮酒、呼吸道感染易诱发头痛。其中均慢性发病时间3个月~20年,以发作性头痛为临床表现,随着发病时间延长,头痛发作频率增加,症状持续时间延长,为共同特点,其中4例在发病后期出现神经系统阳性体征。女性均无服用避孕药物史。其中1例女性首次头痛出现在产褥期。收集患者的临床资料年龄、性别、发病时间、症状、神经系统查体、实验室检查结果、影像学检查进行回顾性分析。
1.2 方法
1.2.1 治疗方法:所有CVST患者均采取综合治疗,包括:高颅压患者甘露醇脱水降颅压、中药静脉制剂改善微循环、肝素或华法林抗凝以及补液对症治疗,本组14例患者均经肝素抗凝治疗,于脐周皮下注射低分子肝素钠5 000 U,每12小时1次,疗程为10~14 d。之后改为华法林口服抗凝治疗,根据凝血象国际标准化比值(INR)调整华法林的剂量,使INR在2~3,疗程6~12个月。
1.2.2 辅助检查
1.2.2.1 腰椎穿刺检查:患者均行腰椎穿刺检查,一般成人颅内压正常值为80~180 mm H2O,>200 mm H2O提示颅内压增高,脑脊液白细胞正常值为(0~5)×106/L。
1.2.2.2 D-二聚体:D-二聚体正常值为<200 μg/L。
1.2.2.3 影像学检查:患者均接受头颅CT、CT静脉成像(CTV)、磁共振静脉血管成像(MRV)检查。
2 结果
2.1 实验室检查结果 结果显示颅内压增高8例(57%),颅内压正常6例(43%);脑脊液白细胞正常范围9例(64%),脑脊液白细胞轻度增高5例(36%);糖和氯化物基本正常,高于正常5例(36%);D-二聚体正常范围9例(64%)。见表1。

表1 实验室检查结果 n=14,例(%)
2.2 影像学检查结果 头颅CT脑叶可疑低密度信号2例;头颅CT未见异常3例;皮层局限性脑水肿1例;可疑条索状高密度影8例。14例患者CTV或MRV检查患者均有阳性改变,其中单纯左侧横窦3例,左侧横窦合并乙状窦6例,双侧横窦1例,上矢状窦合并双侧横窦1例,单纯上矢状窦血栓2例,上矢状窦合并左侧横窦血栓1例。受累静脉窦不完全节段性流空消失,有2例可见静脉栓子,强化CT时可见上矢状窦和(或)横窦、乙状窦高血流信号缺如,显影缺失,有5例梗阻处其它途径引流静脉异常扩张。见图1~3。

图1 头颅CT:左侧尾状核可疑病灶

图2 头颅CTV:右侧横窦内充盈缺损,考虑静脉窦血栓,上矢状窦前半部、左侧横窦、左侧颈内静脉造影剂充盈不佳,不除外血栓所致
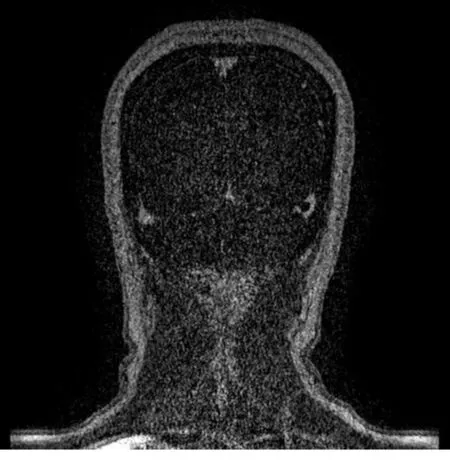
图3 头颅MRV:原始像可见左侧横窦与乙状窦交界处静脉充盈缺损血栓形成
2.3 预后 其中1例在抗凝的基础上采取介入溶栓治疗。患者均预后良好,其中痊愈6例,明显好转8例。
3 讨论
在临床上发作性头痛比较常见,我们常常想到神经性头痛或偏头痛,而忽略与静脉窦血栓相鉴别。CVST是一组由多种病因导致的脑静脉系统的血管病,其临床表现是否显著与血栓形成的病因、大小、部位、进展速度以及患者的耐受程度等密切相关,CVST临床表现无特异性,起病可快可慢,病情可轻可重,大部分患者发病早期表现为发作与缓解交替,很多患者早期表现为感冒样症状:如:轻度头痛、流鼻涕、精神萎靡,如果早期没有治疗,随着时间延长、血栓延伸,头痛逐渐加重、伴有恶心、呕吐,甚至意识障碍、昏迷、脑出血,导致脑疝甚至死亡。大部分患者常因早期表现不典型而延误诊治。就是说CVST并不是突然发病,而是有一个缓慢的发展过程,只不过医生和患者都没有重视它,所以我们会觉得血栓是突然发生的。孤立头痛可以是CVST的惟一症状。因此CVST诊断非常困难,尤其当CT检查及脑脊液检查正常时[2]。由于头痛多为CVST的首发症状,因此在孤立性头痛患者中早期识别CVST对于患者的早期治疗和预后等均至关重要。
CVST的病因很多,一部分是由于易栓体质,天生就容易形成血栓,常见于蛋白C和蛋白S缺乏、抗凝血酶Ⅲ抗体缺乏、狼疮型抗凝物阳性、抗核抗体阳性、同型半胱氨酸升高,这些都可以导致机体处于高凝状态。高凝状态下,人体无论遇到脱水、分娩,还是使用避孕药、促凝药物,都可以诱发血栓形成。以往观点认为,CVST易发生于产褥期、婴幼儿、严重脱水、恶液质、外伤及手术后等情况下。近年来随着CT等影像学技术的发展,对本病的认识逐渐提高。CVST的致病因素很多,相当一部分患者无法明确病因[3]。因此笔者总结了近六年来我院住院及门诊收治的临床表现为发作性头痛的CVST患者的资料,对其发病病程、影像表现、以及累及的静脉血管部位等进行回顾性分析。
国内一项针对388例有阳性临床体征的CVST临床研究结果显示,患者症状多为头痛、恶心、呕吐等颅高压表现,占88.4%,且大多数病例头痛症状的出现早于其他神经局灶体征几天至几个月[4]。本观察中14例患者既往均身体健康,发病年龄在22~72岁,男∶女=1.3∶1,常在劳累后、饮酒、呼吸道感染后再次发作头痛,呈慢性起病。病程3个月~20年,呈进行性进展。患者的临床表现主要为发作性头痛,或轻度、局限性神经功能缺失。本观察中最长病史为发作性头痛20年,且出现了肢体轻偏瘫。分析原因为早期血栓形成时,颅内静脉窦并没有完全阻塞,且人体有一定代偿能力,患者早期症状较轻或没有症状;随着血栓的逐渐增大,患者开始出现轻微症状,完全闭塞且失代偿后,出现明显的症状。由于血栓形成早期症状轻,而许多患者对这些症状并未引起足够的重视,很多患者来医院时已经是慢性血栓。
因CVST的临床表现无特异性,临床亟需有特异性的实验室指标来迅速诊断或鉴别诊断。有研究表明,D-二聚体诊断CVST的敏感性为 93.9%,特异性为89.7%,可作为CVST早期预警的分子标记物[4]。也有研究发现,多数近期发病的可疑CVST患者,如D-二聚体浓度有升高,D-二聚体呈阴性,则确诊为CVST的可能性较小,如上比较适用于对有脑部体征的患者的判断;而不适用于那些孤立性头痛、病程长、受累静脉数量少的可疑病例[5]。另外,一项针对30 d内发病的73例CVST病例的临床研究结果表明,26%孤立性头痛患者的D-二聚体浓度是正常的[6]。因此,对于近期孤立性头痛的患者,D-二聚体阴性也不能完全排除CVST的可能;本观察中,14例患者的血液D-二聚体高于正常有5例(35%),D-二聚体正常范围有9例(64%)。脑脊液压力增高也是诊断CVST的重要线索。有57%的患者腰椎穿刺结果显示,颅内压有增高,头痛缓解则颅内压恢复正常;而部分患者颅内压正常,推测可能与已接受脱水治疗或静脉窦阻塞的程度较轻有关。不过,若患者脑部支循环脉络建立后或反复多次的穿刺会对脑脊液压力产生一定的影响,因此单纯的腰穿检查并不能完全确诊CVST[7]。但腰穿检查可以测定颅内压了解病情的轻重,鉴别感染性和非感染性具有重要的意义,对随后的治疗也起重要的指导价值,因此腰穿检查作为怀疑CVST的常规检查。
影像学检查是诊断CVST的一种极为重要的方式。在一组461例CVST临床研究中,患者均行颅脑CT检查,60%病例颅脑CT正常,6%表现为脑膜炎,10%表现为脑肿胀,大约20%出现脑梗死或出血表现[4]。本观察中,14例患者均经头颅CT检查,结果显示头颅CT脑叶可疑低密度信号有2例,头颅CT未见异常有3例,皮层局限性脑水肿有1例,可疑条索状高密度影有8例,本研究结果提示,虽然头部CT扫描诊断价值低,但可作为本病诊断的初步依据。一旦临床医生怀疑颅内静脉窦血栓形成,可以要求CT医生做连续的薄层扫描。若CT扫描不能明确诊断,可以做颅脑MRI或MRV或血管造影检查,颅脑MRI是诊断CVST最有效的影像学方法,大多数患者结合临床可以作出诊断。采用MRI与MRV相结合,可使CVST诊断敏感性达到90%以上[8]。但DSA仍被认为是诊断CVST的“金标准”。本组14例患者CTV或加强MRV检查均有阳性改变,诊断阳性率100%,单纯左侧横窦3例,左侧横窦合并乙状窦6例,双侧横窦1例,上矢状窦合并双侧横窦1例,单纯上矢状窦血栓2例,上矢状窦合并左侧横窦血栓1例。受累静脉窦不完全节段性流空消失,有2例可见静脉栓子,强化时受累静脉血管高血流信号缺如,显影缺失,5例梗阻处其他途径引流静脉异常扩张。其中3例行DSA检查与MRV相符。因此对临床上怀疑CVST的患者进行头颅CT或MRI检查时,应注意仔细观察颅内静脉系统改变,在此基础上针对性进行CTV或MRI静脉成像检查对于表现为发作性头痛的静脉血栓血栓形成的诊断具有重要意义。
在一项123例连续患者的临床研究中,发现17例患者出现孤立性头痛,患者无颅内高压、无蛛网膜下腔出血或脑膜炎但与横窦血栓形成有关[9]。本观察中,左侧横窦和乙状窦的静脉血栓9例,单纯上矢状窦血栓患者1例,无神经系统阳性体征,分析可能与颅内静脉系统窦汇的有两组横窦和乙状窦有关,左侧横窦和乙状窦慢性引流不畅堵塞及再通而另一侧静脉通畅代偿,导致症状的缓解与复发。出现神经功能缺损4例患者为上矢状窦合并左侧横窦血栓1例、双侧横窦1例、上矢状窦合并双侧横窦1例,可能为横窦双侧受累及上矢状窦为一条代偿功能差,脑静脉回流受影响明显,出现神经功能缺损。
颅内静脉窦及脑静脉血栓形成时会有头痛,而且是主要表现之一。各静脉窦之间互相沟通,吻合支血流丰富,故小的血栓可无症状;一旦患者感冒、遇到机体脱水、人体疲劳等可致使血栓延伸,血栓完全阻塞静脉窦,则引起静脉回流和脑脊液回流的障碍,导致脑组织充血、水肿、颅内压力升高,这是静脉窦及静脉血栓所致头痛的主要原因。本观察中,患者头痛均为发作性,症状持续时间不长,可自然缓解,发作时有脑脊液压力的升高。症状缓解后再复发的原因可能为早期静脉窦不完全梗阻,脑静脉回流虽受影响尚不足以产生临床症状。当患者情绪波动、体位、血压的变化,导致动静脉循环血流动力学不平衡,可一过性引起颅内压升高,加重静脉回流障碍,导致皮层静脉瘀血,组织水肿,出现相应临床症状,当患者平卧休息后,颅内压恢复正常,静脉回流改善,症状消失。
CVST的治疗应根据不同病因进行对症、对因治疗及抗凝治疗。脱水降颅压、止痛、抗癫痫等对症治疗,可大大缓解症状减轻痛苦,在脱水降颅压治疗时避免脱水过度而使静脉血液阻滞加重形成血栓延伸。目前抗凝治疗是CVST的一线治疗方法,已被临床广泛接受。在本观察中患者经过综合治疗,头痛明显缓解或症状消失,本观察结果提示:(1)颅内静脉系统血栓形成并不少见;(2)单纯累及左侧横窦和乙状窦尤其是慢性起病一般不出现神经功能缺损;(3)CVT的临床表现多种多样,影像学诊断在CVST诊疗过程中发挥着主要作用;(4)颅内静脉窦血栓的临床表现与病变部位、程度、速度有关;(5)发作性头痛是静脉血管不全闭塞,是良性病理发展过程,早期诊断和治疗对患者预后起到关键的作用。
总之,CVST的特征为临床表现多样,影像学改变复杂,早期诊断困难。D-二聚体浓度和影像学资料等经综合分析后正确诊断,并切实提高对CVST影像学表现的认识,避免早期的误诊,而及时行MRV或DSA检查有助于早期明确诊断。一旦确诊应及时使用肝素或(和)华法林抗凝治疗。早期诊断及正确治疗是改善本病预后的关键。
1 陈娟,陈玉萍,魏东宁.欧洲神经科学联盟脑静脉及静脉窦血栓形成治疗指南.中国卒中杂志,2007,2:774-778.
2 王桂红.脑静脉及静脉窦血栓形成的临床表现及诊断的研究进展.中国卒中杂志,2007,2:759-765.
3 周建,张小军,王守森,等.脑静脉及静脉窦血栓形成的危险因素.中国临床神经外科杂志,2010,15:123-127.
4 魏东宁,陈玉萍.中国人脑静脉及静脉窦血栓形成的临床特点.中国卒中杂志,2007,2:729-733.
5 陆梦茹,罗云,李敬伟,等.颅内静脉窦血栓形成早期易误诊的临床分析.中华临床医师杂志,2013,7:802-805..
6 Crassard I,Soria C,Tzourio Ch,et al.A negativeD-dimer assay does not rule out cerebral venousthrombosis: a series of 73 patients. Stroke, 2005,36:1716-1719.
7 祁秀丽,郝新彬.27例患者脑静脉及静脉窦血栓形成的临床分析.中国医药指南,2014,12:147-148.
8 Sajjad Z.MRI and MRV in cerebral venousthrombosis.J Pak Med Assoc, 2006,56:523-526.
9 Cumurciuc R,Crassard I,Sarov M,et al. Headacheas the only neurological sign of cerebral venousthrombosis:a series of 17 cases. J Neurol Neurosurg Psychiatry,2005,76:1084-1087.
10.3969/j.issn.1002-7386.2016.08.036
102488 北京房山区良乡医院神经内科
R 743.32
A
1002-7386(2016)08-1231-04
2015-11-19)

