妊娠期龈炎中牙龈卟啉单胞菌的表达水平*
任讯 彭敏 廖娟 田鲲
妊娠期龈炎中牙龈卟啉单胞菌的表达水平*
任讯 彭敏 廖娟 田鲲
(四川省医学科学院·四川省人民医院口腔科, 四川 成都 610072)
目的 探讨牙龈卟啉单胞菌在不同孕期的妊娠期龈炎中的作用,为妊娠期龈炎的防治提供相关依据。方法 依照世界卫生组织(WHO)制定的口腔健康基本调查方法,对240例妊娠期龈炎妇女进行口腔检查,评估并记录相应的牙龈健康指标(GI、SBI)和牙体健康指标(DMFT、DMFS);采集龈沟液标本,用PCR技术检测牙龈卟啉单胞菌的表达水平。结果 早孕/中孕/晚孕3组中,晚孕组的牙龈指标(GI=1.28±0.35,SBI=0.89±0.37)最高(P<0.05),患龋指标(DMFT=1.85±0.98,DMFS=2.90±1.82)最高(P<0.05),牙龈卟啉单胞菌的数量最多(P.gCT=0.0521±0.0017,P<0.05)。早孕/中孕/晚孕3组中,牙龈指标GI,SBI与牙龈卟啉单胞菌的数量均呈正相关(均P<0.05)。结论 怀孕的时间越长,妊娠期龈炎的症状越严重,牙龈卟啉单胞菌的数量也越多,推测牙龈卟啉单胞菌在妊娠期龈炎的发展中扮演着重要的角色。
妊娠期龈炎; 牙龈卟啉单胞菌; 龈炎指数; 龈沟出血指数; 聚合酶链式反应
妊娠期龈炎(pregnancy gingivitis)是妇女在妊娠期间易患的一种口腔疾病,其患病率报道不一,估计在30%~100%之间[1,2]。妊娠期龈炎不仅会危害孕妇的身心健康,还会严重影响胎儿的生长发育[3,5]。微生物感染是妊娠期龈炎的直接致病因子,牙龈卟啉单胞菌(Porphyromonas gingivalis,P.g)作为牙周牙龈炎的主要致病菌,在龈下菌斑中的检出率较高,对牙周组织造成危害[6]。多项研究[7~10]发现,妊娠期龈炎的患病率随着孕期的增长而上升,且在不同孕期龈下菌斑的细菌检出水平存在明显差异[11]。本研究依照世界卫生组织(WHO)制定的口腔健康基本调查方法对妊娠期龈炎患者进行口腔临床检查,并用聚合酶链式反应技术(polymerase chain reaction, PCR)检测牙龈卟啉单胞菌的表达水平,以探讨牙龈卟啉单胞菌在不同孕期的妊娠期龈炎中的作用。
1 材料与方法
1.1 研究对象 为2013年1月~2015年6月在四川省人民医院体检的240例妊娠期龈炎妇女被纳入本实验。纳入标准:无全身系统性疾病,在3个月内无牙周病治疗史,无抗菌药物和非甾体类抗炎药物服用史;口腔内天然牙在20颗以上;牙龈鲜红色,水肿肥大,且有明显探诊出血倾向。所有受试者均签署知情同意书。240例受试者按照怀孕时间的长短分为早孕组(1~3个月)100例、中孕组(4~6个月)64例和晚孕组( 7~9个月)76例。
1.2 检查指标 参考WHO推荐的口腔健康调查基本方法,由两名医生分别检查受试者的口腔卫生状况并记录以下牙体牙龈健康评估指数:龈炎指数(gingivitis index, GI)、龈沟出血指数(sulcus bleeding index, SBI)、龋均(decayed, missing and filled tooth, DMFT),龋面均(decayed, missing and filled surfaces, DMFS)。Kappa值为0.8,一致性良好。
1.3 牙龈卟啉单胞菌样本的采集和检测
1.3.1 样本采集 将研究对象口腔分为4个区,每个区牙周探诊最深位点作为取样位点。用无菌刮匙去除取样牙的龈上菌斑,在隔湿、干燥的状况下,将2mm×8mm的滤纸条放入龈沟内,60s后取出,放入含裂解液的EP管中,于-20℃冻存。
1.3.2 引物设计 参照Genebank中16s rDNA的基因序列AF285870,合成检测牙龈卟啉单胞菌16srDNA基因引物,扩增510bp片段(nt. 91~601)。引物序列:上游5′-GCG TAT GCA ACT TGC CTT AC-3′,下游5′-GTT TCA ACG GCA GGC TAAC-3′。
1.3.3 DNA提取 样本在室温下解冻30min,充分震荡混匀,移取部分至另一只EP管中。将质量分数25%的Chelex-100与样本按体积比1∶3的比例混合,震荡混匀,56℃ 加热30min,使Chelex-100与样本溶液中的金属阳离子螯合。100℃加热10min,使细菌细胞彻底裂解,细菌DNA充分释放入溶液,再于4℃下15000 r/min离心8min,使与金属阳离子螯合的Chelex-100沉淀下来,最后收集含有DNA的上清液于-20℃冻存。
1.3.4 16s rRNA荧光定量PCR测定 将上述上清液20μl加入到100μl去离子水中,100℃水浴10min,取4μl上清液作为PCR模板。以ATCC 33277牙龈卟啉单胞菌作为PCR检测的阳性对照,等体积的蒸馏水作为空白对照。所有试验样本检测均按照盲法要求进行,最后随机抽取10%的样本做重复性检验。
1.4 统计学分析 采用SPSS 17.0软件进行统计分析,不同孕期临床指标、牙龈卟啉单胞菌表达量的比较采用ANOVA方差分析,临床指标与牙龈卟啉单胞菌表达量之间的关联采用Pearson相关性分析,P<0.05为差异有统计学意义。
2 结果
2.1 不同孕期牙龈健康状况比较 结果显示,GI和SBI均表现出随怀孕时间的增长而增高的趋势,晚孕组的GI/SBI最高,早孕组的最低,差异均有统计学意义(均P<0.05),提示怀孕时间越长,受试者的牙龈健康状况越差,妊娠期龈炎越严重,见表1。

Table 1 Comparison of gingival health status at different stages of pregnancy
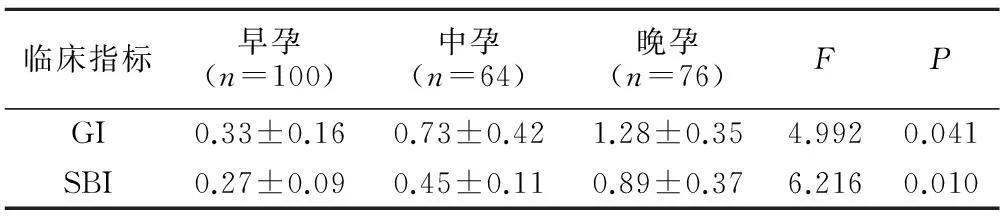
临床指标早孕(n=100)中孕(n=64)晚孕(n=76)FPGI0.33±0.160.73±0.421.28±0.354.9920.041SBI0.27±0.090.45±0.110.89±0.376.2160.010
2.2 不同孕期牙体健康状况比较 结果显示,DMFT和DMFS均表现出随怀孕时间的增长而增高的趋势,晚孕组的DMFT/DMFS最高,早孕组的最低,差异均有统计学意义(均P<0.05),提示怀孕时间越长,受试者的牙体健康状况越差,患龋的情况越严重,见表2。

表2 不同孕期牙体健康状况比较±s)
2.3 不同孕期牙龈卟啉单胞菌表达量比较 结果显示,怀孕的时间越长,牙龈卟啉单胞菌基因的CT值越大,即牙龈卟啉单胞菌的数量越多,差异有统计学意义(P<0.05),见表3。

表3 不同孕期牙龈卟啉单胞菌基因CT值比较±s)
2.4 牙龈健康状况与牙龈卟啉单胞菌表达量的相关性 在早孕、中孕和晚孕组中,GI/SBI与牙龈卟啉单胞菌表达量均呈显著的正相关性(均P<0.05),说明受试者的牙龈炎症越严重,龈沟内的牙龈卟啉单胞菌数量越多,见表4。
2.5 牙体健康状况与牙龈卟啉单胞菌表达量的相关性 在早孕、中孕和晚孕组中,DMFT/DMFS与牙龈卟啉单胞菌的表达量均无相关性(均P>0.05),提示龈沟内的牙龈卟啉单胞菌数量与牙齿患龋的情况并无明显关联,见表5。

表4 GI/SBI与牙龈卟啉单胞菌表达量的Pearson相关性

表5 DMFT/DMFS与牙龈卟啉单胞菌表达量的Pearson相关性
3 讨论
近年来,随着生活水平的提高,虽然大众的口腔卫生保健意识比过去有了很大的提升,妊娠期龈炎的发病率却居高不下,成为了危害孕妇口腔健康的常见多发病[12]。妊娠期龈炎的病因机制较为复杂,和妊娠期女性体内激素水平的增高,牙齿表面沉积牙结石和菌斑的刺激以及免疫应答水平的改变均有关联。龈黏膜内雌激素和孕酮水平增高,引起牙龈组织内血液循环和新陈代谢的改变,牙龈毛细血管通透性增高,炎症细胞渗出增多,炎症因子如前列腺素E2等的合成增多,上皮角化和细胞再生能力下降,上皮屏障功能降低,使得牙龈组织对局部刺激的敏感度增高,可使原有的牙龈炎症状加重[13]。
妊娠期龈炎一直是口腔牙周学者重点关注的问题,多项针对中国人群的研究[7~10]发现,怀孕周期越长,妊娠期龈炎患病率越高,牙龈炎临床症状越严重。可能是因为孕妇行动不便造成刷牙次数不够或者刷牙不彻底导致口腔卫生状况恶化,随着怀孕周期越来越长,牙齿表面的菌斑和牙结石越积越多,牙周组织的局部刺激因子大量堆积,龈炎症状愈发严重。再加上部分孕妇的口腔健康保健意识较弱,出现牙龈出血等牙龈炎症状时未能及时就诊,使得牙龈炎症状持续加重[14]。本文的结果亦证实了这一点,随着怀孕时间的增长,GI和SBI均不断增高,晚孕组的GI和SBI最高。此外,随着孕期的增长,孕妇的患龋情况也越来越严重,DMFT和DMFS都在不断地增高。
牙龈卟啉单胞菌是目前国际上公认的牙周可疑致病菌,在牙周病发病的早期和活动期,牙龈卟啉单胞菌数量增加是重要的特征。牙龈卟啉单胞菌依靠其表面的纤毛、荚膜、外膜和膜泡等结构黏附于宿主细胞,产生胞外蛋白酶,破坏牙周组织结构,还可抑制宿主对细菌的先天性免疫机制[15]。牙龈卟啉单胞菌的检测需要尽可能做到灵敏、准确和迅速。牙龈卟啉单胞菌为专性厌氧菌,在唾液中存在的数量较少,传统的细菌培养法不易检测成功,而16s rRNA PCR技术兼备灵敏、准确和迅速的特点,能够准确鉴定出唾液、龈沟液中的牙龈卟啉单胞菌[16~18]。因此本研究采用16S rRNA PCR技术来检测牙龈卟啉单胞菌的表达量。结果发现怀孕的时间越长,牙龈卟啉单胞菌的数量越多,且牙龈卟啉单胞菌的数量与牙龈健康指标GI/SBI均呈正相关,为牙龈卟啉单胞菌在妊娠期龈炎中扮演的角色提供了依据。然而牙龈卟啉单胞菌的数量与牙体健康指标DMFT/DMFS之间并无显著的关联,这可能是因为牙龈卟啉单胞菌为牙周主要致病菌,主要影响牙龈和牙周组织的健康,对龋齿等牙体硬组织疾病的作用很小。
4 结论
牙龈卟啉单胞菌在妊娠期龈炎的发展中扮演着重要的角色,怀孕的时间越长,牙龈炎症越严重,牙龈卟啉单胞菌的数量也越多。因此,口腔健康检查应列为孕前孕期常规检查项目。妊娠期妇女应当加强口腔卫生保健意识,积极地进行口腔卫生的日常护理和口腔疾病的治疗[19~21]。
[1]孟焕新.牙周病学[M]. 第3版. 北京:人民卫生出版社,2009:141.
[2]Al Habashneh R, Guthmiller JM, Levy S,etal. Factors related to utilization of dental services during pregnancy [J]. Journal of Clinical Periodontology, 2005, 32(7):815-821.
[3]Wandera MN, Engebretsen IM, Rwenyonyi CM,etal. Periodontal status, tooth loss and self-reported periodontal problems effects on oral impacts on daily performances, OIDP, in pregnant women in Uganda: a cross-sectional study [J]. Health and Quality of Life Outcomes, 2009, 7:89.
[4]Giglio JA, Lanni SM, Laskin DM,etal. Oral health care for the pregnant patient [J]. Journal of the Canadian Dental Association, 2009, 75(1): 43-48.
[5]Sanchez AR, Bagniewski S, Weaver AL,etal. Correlations between maternal periodontal conditions and preterm low birth weight infants [J]. Journal of the International Academy of Periodontology, 2007, 9(2):34-41.
[6]Cutler CW, Kalmar JR, Genco CA. Pathogenic strategies of the oral anaerobe, Porphyromonas gingivalis [J]. Trends in Microbiology, 1995, 3(2): 45-51.
[7]杨莉,肖梅,杜民权,等. 1720名孕妇牙体牙周健康状况的调查分析[J].口腔医学研究, 2009,25(3):369-370.
[8]孙萍,丁博.妊娠期口腔健康状况调查分析[J].吉林医学,2006, 27(3):240-241.
[9]胡纯贞,顾晶晶,杨芸珠,等.700名孕妇的妊娠期龈炎的调查分析[J].上海口腔医学, 1999, 8(1) :15-17.
[10] 孙韶波,唐维维.上海市长宁区845例孕妇口腔健康状况调查分析[J].口腔医学,2013,33(3):188-189.
[11] 方婕,王露霏,肖晓蓉,等.妊娠期龈炎在不同孕期的临床及细菌学分析[J].西部医学,2012,24(5):866-868.
[12] Laine MA. Effect of pregnancy on periodontal and dental health [J]. Acta Odontologica Scandinavica, 2002, 60(5):257-264.
[13] Bobetsis YA, Barros SP, Offenbacher S. Exploring the relationship between periodontal disease and pregnancy complications [J]. Journal of the American Dental Association, 2006,137 (Suppl):7S-13S.
[14] Hemalatha VT, Manigandan T, Sarumathi T,etal. Dental Considerations in Pregnancy-A Critical Review on the Oral Care [J]. Journal of Clinical and Diagnostic Research, 2013, 7(5): 948-953.
[15] Ballini A, Cantore S, Farronato D,etal. Periodontal disease and bone pathogenesis: the crosstalk between cytokines and Porphyromonas gingivalis [J]. Journal of Biological Regulators and Homeostatic Agents, 2015, 29(2):273-281.
[16] Sanz M, Lau L, Herrera D,etal. Methods of detection of Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis and Tannerella forsythensis in periodontal microbiology, with special emphasis on advanced molecular techniques: a review [J]. Journal of Clinical Periodontology, 2004, 31(12):1034-1047.
[17] Wahlfors J, Meurman JH, Vaisanen P,etal. Simultaneous detection of Actinobacillus actinomycetemcomitans and Porphyromonas gingivalis by a rapid PCR method [J]. Journal of Dental Research, 1995, 74(11):1796-1801.
[18] Marchesi JR, Sato T, Weightman AJ,etal. Design and evaluation of useful bacterium-specific PCR primers that amplify genes coding for bacterial 16S rRNA [J]. Applied and Environmental Microbiology, 1998, 64(2):795-799.
[19] Russell SL, Mayberry LJ. Pregnancy and oral health: a review and recommendations to reduce gaps in practice and research [J]. MCN-The American Journal of Maternal-Child Nursing, 2008, 33(1):32-37.
[20] Lachat MF, Solnik AL, Nana AD,etal. Periodontal disease in pregnancy: review of the evidence and prevention strategies [J]. Journal of Perinatal & Neonatal Nursing, 2011, 25(4):312-319.
[21] Vieira DR, de Oliveira AE, Lopes FF,etal. Dentists’ knowledge of oral health during pregnancy: a review of the last 10 years’ publications [J]. Community Dental Health, 2015, 32(2):77-82.
Expression level of porphyromonas gingivalis in pregnancy gingivitis
REN Xun,PENG Ming,LIAO Juan,etal
(DepartmentofStomatology,SichuanInstituteofMedicalScienceAcademy·SichuanPeopleHospital,Chengdu610072,China)
Objective To investigate the role of porphyromonas gingivalis (P.g) in pregnancy gingivitis among various pregnancy stages and provide evidence for the prevention of pregnancy gingivitis. Methods According to the World Health Organization oral health survey basic method, 240 pregnancy gingivitis women were selected for oral examination and their gingival crevicular fluid was collected for P.g detection via PCR method. Results Among three stages, the highest GI (1.28±0.35), SBI (0.89±0.37), DMFT (1.85±0.98), DMFS (2.90±1.82) and amount of P.g were detected in late stage of pregnancy (P<0.05). GI or SBI was positively correlated to the amount ofP.g(P<0.05). Conclusion Longer pregnancy period would result in severer gingival inflammation and higher P.g amount. It is suggested that P.g plays an essential role in the development of pregnancy gingivitis.
Pregnancy gingivitis; Porphyromonas gingivalis; Gingivitis index; Sulcus bleeding index; Polymerase chain reaction
四川省卫生厅科研课题(2014SZ0018)
彭敏,E-mail:oivy@163.com
R 714.14; R 781.4+1
A
10.3969/j.issn.1672-3511.2016.03.027
2015-12-02; 编辑: 母存培)

