肺结核患者全身健康状态调查
刘美鹏,王 昱,蔡立莉,梁伟朕,余柳婷,贾 方,王春丽,林小田
524005广东省湛江市,中国人民解放军第四二二医院感染内科(刘美鹏,王昱,蔡立莉,余柳婷,贾方,王春丽,林小田);中国人民解放军75407部队(梁伟朕)
·调查研究·
肺结核患者全身健康状态调查
刘美鹏,王 昱,蔡立莉,梁伟朕,余柳婷,贾 方,王春丽,林小田
524005广东省湛江市,中国人民解放军第四二二医院感染内科(刘美鹏,王昱,蔡立莉,余柳婷,贾方,王春丽,林小田);中国人民解放军75407部队(梁伟朕)
【摘要】目的 探讨住院肺结核患者共患躯体疾病和营养状况,为其治疗方案的制定提供参考和依据。方法选取2014年1月—2015年1月中国人民解放军第四二二医院住院的肺结核患者201例,另按照性别、年龄±5岁及医保类型选取同期本院体检人员201例。由经过统一培训的医务人员对研究对象进行资料收集,内容包括全身各系统疾病史、生化指标(血糖、尿酸、清蛋白及血红蛋白等)。并按照《内科疾病诊断标准》对研究对象共患躯体疾病进行诊断。结果病例组共患躯体疾病患病率为78.1%(157/201),高于对照组的24.4%(49/201)(χ2=116.132,P<0.05)。病例组患病率最高的系统依次为呼吸系统、血液系统、代谢和营养疾病及循环系统;居前三位的具体疾病为贫血、糖尿病和慢性支气管炎。病例组呼吸系统、血液系统、代谢和营养疾病、循环系统、消化系统患病率均高于对照组(P<0.05);两组泌尿系统、神经系统、运动系统患病率比较,差异均无统计学意义(P>0.05)。病例组清蛋白、尿酸及血红蛋白均低于对照组,血糖高于对照组,差异均有统计学意义(P<0.05)。病例组贫血发生率、血糖异常率、低蛋白血症发生率均高于对照组,尿酸水平异常率低于对照组,差异均有统计学意义(P<0.05)。结论肺结核患者共患躯体疾病患病率高、营养状况差,在治疗方案的制定过程中需充分考虑以上情况,以取得较好的抗结核治疗效果。
【关键词】结核,肺;共患躯体疾病;营养状况;抗结核治疗
刘美鹏,王昱,蔡立莉,等.肺结核患者全身健康状态调查[J].中国全科医学,2016,19(11):1333-1337.[www.chinagp.net]
Liu MP,Wang Y,Cai LL,et al.Survey of the systemic health status of patients with pulmonary tuberculosis[J].Chinese General Practice,2016,19(11):1333-1337.
至今,结核仍然是我国乃至全世界非常难以应对的传染性疾病,2010年全国第五次肺结核流行病学抽样调查结果显示,2010年15岁及以上人群活动性肺结核的患病率为459/10万(471万~527万),涂阳肺结核患病率为66/10万(58万~86万),其中传染性肺结核患病率由2000年的169/10万下降到66/10万,10年降幅约为61%[1]。与此同时,在世界范围内,最新的肺结核发病报告显示,2013年全球肺结核新发病例和死亡总人数高于以往[2]。特别是更高程度的耐药性和不良的治疗效果引起了世界一些国家的强烈关注。有研究显示,多种因素与结核患病相关,如肺结核接触史、卡介苗接种史、吸烟、地区环境(农村或城市)等[1,3]。然而国内有关肺结核共患躯体疾病及营养状况的临床资料较为缺乏,本研究通过分析肺结核患者共患躯体疾病和营养状况,旨在为肺结核患者治疗方案的制定提供参考和依据。
1对象与方法
1.1纳入与排除标准纳入标准:痰涂片或分离培养阳性,胸透X线片显示结核征象,有临床表现,咳嗽或咳痰2周以上或咯血。排除标准:HIV阳性、肝炎病毒感染、肿瘤、长期使用激素和器官移植等免疫功能低下者。
1.2研究对象选取2014年1月—2015年1月中国人民解放军第四二二医院住院的全部肺结核患者216例,多次住院患者仅取当年第1次住院资料,按照诊断标准明确纳入与排除标准,排除4例HIV阳性患者,4例肝炎病毒感染患者,5例肿瘤患者,2例器官移植后长期服用免疫抑制剂患者,共201例肺结核患者纳为病例组。另按照性别、年龄±5岁及医保类型选取同期本院体检人员201例作为对照组。病例组男153例,女48例;平均年龄(56.4±19.2)岁,其中<18岁33例,18~60岁90例,>60岁78例;职工医保137例,农村医保64例;初治肺结核患者43例,复治肺结核患者158例。对照组男144例,女57例;平均年龄(55.8±17.7)岁,其中<18岁30例,18~60岁102例,>60岁69例;职工医保125例,农村医保76例。
1.3资料收集资料收集使用自行设计的统一纸质问卷,由经过统一培训的医生和护士对患者进行现场、电话问卷及就诊资料登记,进行数据录入,对存在疑问的资料通过讨论解决,验收合格的问卷,采用EpiData软件进行双人录入。数据资料包括病历ID号、年龄、性别、医保类型、结核诊断和类型(病例组)、全身各系统疾病史、生化指标(血糖、尿酸、清蛋白及血红蛋白等)。
1.4诊断标准肺结核:按照肺结核诊断标准[4],经疾病预防控制中心相关专家确诊的肺结核患者。共患躯体疾病指研究对象存在两种及两种以上的疾病,本研究未涉及精神疾病。其他躯体疾病:所有内科诊断按照《内科疾病诊断标准》[5]重新核准,其诊断分类参照《实用内科学(第12版)》[6]。
1.5异常生化指标定义空腹血糖异常和糖尿病:按照1997年美国糖尿病协会(ADA)的标准,即空腹血糖<6.1 mmol/L为正常,6.1~7.0 mmol/L为空腹血糖异常,>7.0 mmol/L为糖尿病。低蛋白血症:清蛋白<35 g/L。贫血定义及分类:血红蛋白值为评判标准,正常值为血红蛋白≥120 g/L(男),血红蛋白≥110 g/L(女);轻度贫血为91 g/L≤血红蛋白<120 g/L(男),91 g/L≤血红蛋白<110 g/L(女);中度贫血为61 g/L≤血红蛋白≤90 g/L;重度贫血为31 g/L≤血红蛋白≤60 g/L。尿酸划分范围:149 μmol/L≤尿酸≤416 μmol/L(男),89 μmol/L≤尿酸≤357 μmol/L(女)为尿酸正常值;尿酸>416 μmol/L(男),尿酸>357 μmol/L(女)为尿酸偏高;尿酸<149 μmol/L(男),尿酸<89 μmol/L(女)为尿酸偏低。

2结果
2.1共患躯体疾病比较
2.1.1患病率病例组有共患躯体疾病者157例,患病率为78.1%;对照组有共患躯体疾病者49例,患病率为24.4%。病例组共患躯体疾病患病率高于对照组,差异有统计学意义(χ2=116.132,P<0.05)。在病例组患者中,共患一种疾病者38例(24.2%),共患两种或两种以上疾病者达119例(75.8%)。
2.1.2共患躯体疾病状况病例组按照共患躯体疾病患病率高低,依次为呼吸系统、血液系统、代谢和营养疾病及循环系统;居前三位的具体疾病为贫血、糖尿病和慢性支气管炎。病例组呼吸系统、血液系统、代谢和营养疾病、循环系统、消化系统患病率高于对照组,差异均有统计学意义(P<0.05);两组泌尿系统、神经系统、运动系统患病率比较,差异均无统计学意义(P>0.05,见表1)。
2.2生化指标比较病例组清蛋白、尿酸及血红蛋白水平均低于对照组,血糖水平高于对照组,差异均有统计学意义(P<0.05,见表2)。病例组贫血发生率、血糖异常率、低蛋白血症发生率均高于对照组,尿酸水平异常率低于对照组,差异均有统计学意义(P<0.05,见表3)。
表3病例组和对照组生化指标异常率比较〔n(%)〕
Table3Comparisonofabnormalbiochemicalindexesbetweencasegroupandcontrolgroup

生化指标病例组(n=201)对照组(n=201)χ2值P值血红蛋白87.369<0.001 正常127(63.2)200(99.5) 轻度贫血54(26.8)1(0.5) 中度贫血19(9.5)0 重度贫血1(0.5)0 血糖21.727<0.001 正常130(64.7)162(80.6) 空腹血糖异常25(12.4)20(10.0) 糖尿病46(22.9)19(9.4)清蛋白(g/L)136.759<0.001 ≥3597(48.3)200(99.5) <35104(51.7)1(0.5)尿酸40.126<0.001 偏高47(23.4)100(49.8) 正常139(69.2)101(50.2) 偏低15(7.4)0
表1病例组和对照组共患躯体疾病情况比较〔n(%)〕
Table 1Comparison of comorbid somatic disease between case group and control group
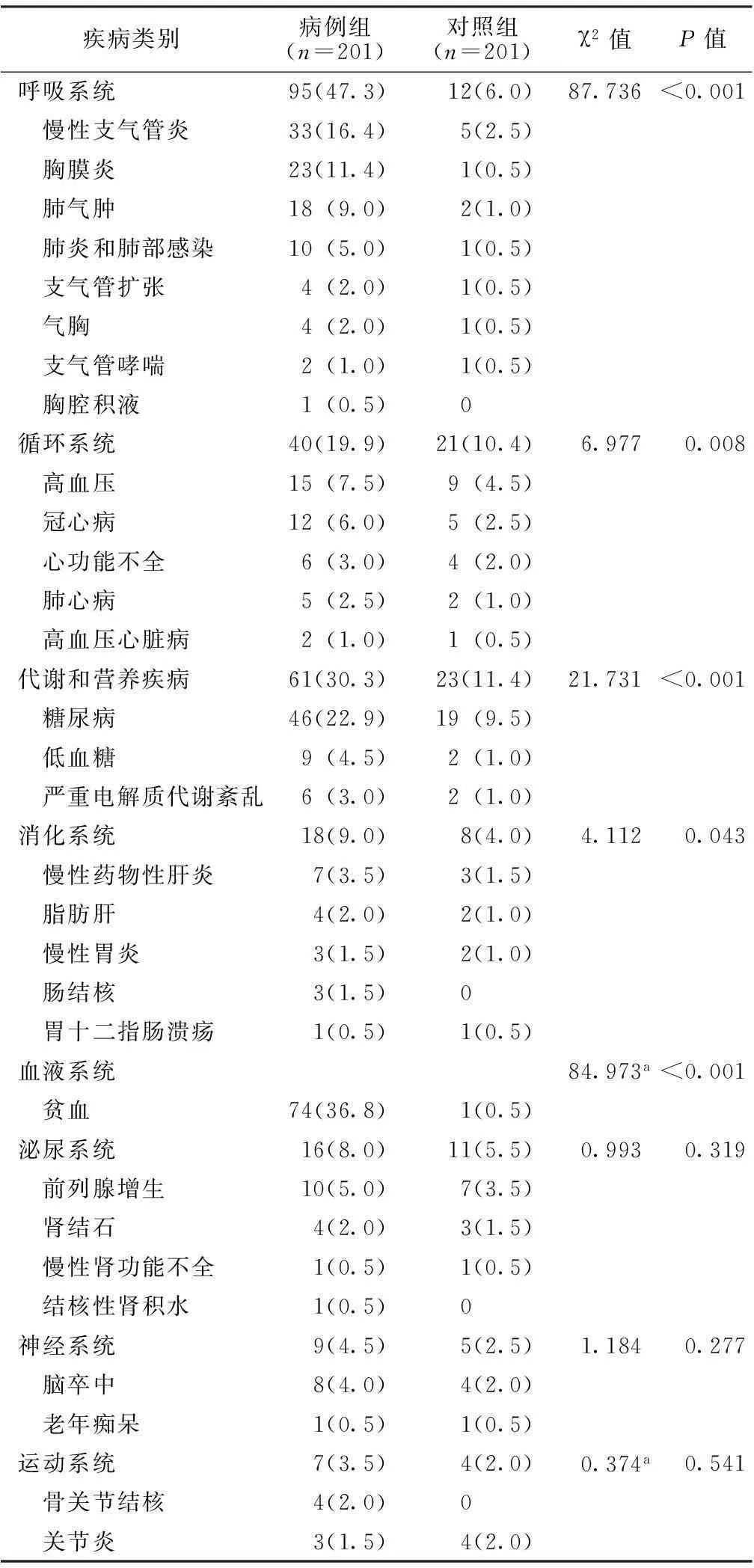
疾病类别病例组(n=201)对照组(n=201)χ2值P值呼吸系统95(47.3)12(6.0)87.736<0.001 慢性支气管炎33(16.4)5(2.5) 胸膜炎23(11.4)1(0.5) 肺气肿18(9.0)2(1.0) 肺炎和肺部感染10(5.0)1(0.5) 支气管扩张4(2.0)1(0.5) 气胸4(2.0)1(0.5) 支气管哮喘2(1.0)1(0.5) 胸腔积液1(0.5)0 循环系统40(19.9)21(10.4)6.9770.008 高血压15(7.5)9(4.5) 冠心病12(6.0)5(2.5) 心功能不全6(3.0)4(2.0) 肺心病5(2.5)2(1.0) 高血压心脏病2(1.0)1(0.5)代谢和营养疾病61(30.3)23(11.4)21.731<0.001 糖尿病46(22.9)19(9.5) 低血糖9(4.5)2(1.0) 严重电解质代谢紊乱6(3.0)2(1.0)消化系统18(9.0)8(4.0)4.1120.043 慢性药物性肝炎7(3.5)3(1.5) 脂肪肝4(2.0)2(1.0) 慢性胃炎3(1.5)2(1.0) 肠结核3(1.5)0 胃十二指肠溃疡1(0.5)1(0.5)血液系统84.973a<0.001 贫血74(36.8)1(0.5)泌尿系统16(8.0)11(5.5)0.9930.319 前列腺增生10(5.0)7(3.5) 肾结石4(2.0)3(1.5) 慢性肾功能不全1(0.5)1(0.5) 结核性肾积水1(0.5)0 神经系统9(4.5)5(2.5)1.1840.277 脑卒中8(4.0)4(2.0) 老年痴呆1(0.5)1(0.5)运动系统7(3.5)4(2.0)0.374a0.541 骨关节结核4(2.0)0 关节炎3(1.5)4(2.0)
注:a取连续性校正值

Table2Comparisonofbiochemicalindexesbetweencasegroupandcontrolgroup

组别例数清蛋白(g/L)尿酸(μmol/L)血糖(mmol/L)血红蛋白(g/L)病例组20134.8±6.9320.5±155.86.6±4.0120.4±22.6对照组20148.6±3.3409.9±88.15.9±1.7148.5±14.0t值25.5787.0872.12214.967P值<0.001<0.0010.035<0.001
3讨论
肺结核是严重危害公众健康的全球性公共卫生问题,我国是全球第二大肺结核高负担国家。通常认为其发生与生活水平较低、卫生条件较差有关,随着我国经济的不断发展,人民生活水平显著提高,肺结核及其共患躯体疾病状况出现了新的特点,目前国内尚缺乏此类疾病的病例对照研究。
共患病分析表明,肺结核患者共患躯体疾病是以多器官、多种疾病共存为主要特点。本研究结果与谢月俏等[7]研究结果比较显示,呼吸系统及代谢和营养疾病患病情况排名一致,而循环系统在本研究中位居第四,在谢月俏等[7]研究中位居第三,可能是由于本研究中加入了血液系统疾病(贫血)所致,这也说明了贫血在肺结核患者中发生的普遍性。本研究结果显示呼吸系统患病率为47.3%,远远高于其他系统,表明肺结核对呼吸系统损害最为突出。其次是血液系统疾病及代谢和营养疾病,说明在肺结核发生发展过程中患者机体的营养状况较差,同时常伴有代谢功能的异常。
本研究结果显示,贫血、糖尿病和慢性支气管炎患病率位居具体疾病前三位。本研究发现在病例组中贫血的患病率为36.8%(74/201),肺结核患者中贫血的发生可以分为3类:炎症性贫血(anemia inflammation,AI)、缺铁性贫血(iron-deficiency anemia,IDA)和以上两种因素共同所致的贫血(AI+IDA)。通过单纯抗结核化疗能够纠正一部分贫血,但是仍然有一部分由于IDA和IDA+AI引起的贫血没有改善[8]。因此在抗结核治疗的同时补充铁也是很重要的治疗手段。但是由于结核感染导致的机体炎症状态会引起转铁蛋白浓度降低,过早的补铁会导致血清游离铁增多而得不到有效的利用。而且,炎症也会导致铁调节蛋白增多,其能够导致肠上皮细胞和巨噬细胞铁的流失[9],因此铁调节蛋白是被用来预测口服铁剂治疗无效的指标[10]。因此,只有当炎症控制良好的条件下,才能考虑补充铁剂,研究提示,在抗结核治疗2个月后,铁调节蛋白明显降低,应选择此时补充铁剂,以改善IDA和IDA+AI引起的贫血[8]。本研究中糖尿病的患病率与相关文献[11]相比较高。可能原因有两点,一是本研究病例组人群年龄普遍偏高,二是病例组大多为复治肺结核患者。肺结核患者的症状和治疗效果与患糖尿病和血糖控制情况关系密切。Chiang等[12]研究表明,患糖尿病的肺结核患者与非糖尿病肺结核患者相比,会有更多不适症状(咳嗽、咯血、乏力和体质量减轻)和更高的涂片阳性级别。血糖控制不好和患糖尿病会降低抗结核治疗的效果,更易导致结核复发[13-14]。尽管糖尿病对肺结核的临床表现和病程的影响并没有完全阐述清楚,有研究提示糖尿病患者对结核杆菌的内在适应性免疫反应失调与高血糖有关[15-16]。有研究报道,糖尿病患者结核杆菌感染以Th1和Th17细胞的激活频率增高为特点,这导致了糖尿病患者结核杆菌感染的免疫异常[17]。因此,糖尿病早期诊断和对血糖的良好控制对肺结核治疗的预后具有重要作用。抗结核治疗药物要经过肝肾代谢,因此共患肝肾疾病的情况也需要予以重视。肺结核患者的治疗当中,应当充分考虑肝肾功能的情况和结核的严重性,适当调整肝毒性抗结核药(异烟肼、利福平和吡嗪酰胺等)和肾毒性药物(吡嗪酰胺、乙胺丁醇、左氧氟沙星、环丝氨酸和氨基糖苷类抗生素等)的应用[18]。
肺结核患者血红蛋白、清蛋白和尿酸水平明显低于对照组,这些反映了患者机体营养不良的状态。营养不良会降低机体的免疫力,有利于结核的感染、发病,感染结核杆菌后机体代谢处于消耗状态,再加上其所引起的食欲不振、恶心和腹痛等症状,进一步加剧了营养不良的状态,两者互为因果。因此在肺结核患者抗结核治疗过程中,还要保持营养充足的饮食,以改善患者机体的健康状态。WHO对于5~19岁学龄期儿童、青少年、成年人(包括孕妇和哺乳期妇女)中严重营养不良的肺结核患者强烈推荐进行营养状态的评估、咨询及加强营养的补充,而对于轻中度营养不良则需视情况而定[19]。研究表明[20],饮食中对于蛋白质、碳水化合物和脂肪等大量营养素的补充,肺结核患者的体质量较对照组会增加,但是对于肺结核的治疗结果较对照组没有明显变化。肺结核患者大量营养素的补充与常人无异,因此对其营养补充仍然推荐15%~30%蛋白质,25%~35%脂肪和45%~65%碳水化合物[21]。研究表明,在抗结核治疗初始阶段,结核患者维生素A、D、E和微量矿物质铁、锌和硒的血浆浓度要低于常人,在经过2个月的抗结核治疗后,以上浓度便恢复正常[22-24]。但是对于其低浓度是否和饮食摄入有关,尚无相关报道。微量元素在机体代谢途径,细胞功能和免疫功能方面具有重要作用。因此保持充足的微量元素供给,可能会增强机体抗结核杆菌的免疫力[25]。
肺结核患者共患躯体疾病多、营养状况差,各种因素相互影响、相互促进,引起机体复杂的病理生理变化,临床医生在抗结核治疗方案制定过程中应充分考虑其共患病和营养状况,结合抗结核治疗药物作用特点,精细调整抗结核治疗方案,同时辅以恰当的综合治疗,使患者最大获益。
作者贡献:刘美鹏、王昱、林小田进行试验设计与实施、资料收集整理、撰写论文、成文并对文章负责;蔡立莉、梁伟朕、余柳婷进行试验实施、评估、资料收集;贾方、王春丽进行质量控制及审校。
本文无利益冲突。
参考文献
[1]Technical Guidance Group of the Fifth National TB Epidemiological Survey,the Office of the Fifth National TB Epidemiological Survey.The fifth national tuberculosis epidemiological surcey in 2010[J].Chinese Journal of Antituberculosis,2012,34(8):485-508.(in Chinese)
全国第五次结核病流行病学抽样调查技术指导组,全国第五次结核病流行病学抽样调查办公室.2010年全国第五次结核病流行病学抽样调查报告[J].中国防痨杂志,2012,34(8):485-508.
[2]WHO.Global tuberculosis report 2014[R].WHO,2014.
[3]Zhang JH,Li XS,Ye YL.Meta-analysis of risk factors on pulmonary tuberculosis in China[J].Modern Preventive Medicine,2010,37(2):207-209.(in Chinese)
张俊辉,李晓松,叶运莉.我国肺结核病危险因素的Meta分析[J].现代预防医学,2010,37(2):207-209.
[4]卫生部.肺结核诊断标准(WS288-2008)[S].北京:人民卫生出版社,2008.
[5]贝政平,蔡映云.内科疾病诊断标准[M].2版.北京:科学出版社,2007:49-219.
[6]陈灏珠.实用内科学[M].12版.北京:人民卫生出版社,2005:291-2743.
[7]Xie YQ,Li LZ,Bao WL,et al.Investigation of 100 cases of hospitalized tuberculosis patients suffering from other physical illness[J].Modern Hospital,2011,11(1):21-23.(in Chinese)
谢月俏,李丽祝,包婉玲,等.100例住院肺结核病人共患其他躯体疾病的调查分析[J].现代医院,2011,11(1): 21-23.
[8]Minchella PA,Donkor S,Owolabi O,et al.Complex anemia in tuberculosis:the need to consider causes and timing when designing interventions[J].Clin Infect Dis,2015,60(5):764-772.
[9]Steinbicker AU,Muckenthaler MU.Out of balance-systemic iron homeostasis in iron-related disorders[J].Nutrients,2013,5(8):3034-3061.
[10]Bregman DB,Morris D,Koch TA,et al.Hepcidin levels predict nonresponsiveness to oral iron therapy in patients with iron deficiency anemia[J].Am J Hematol,2013,88(2):97-101.
[11]Chen HG,Liu M,Gu FH.Meta-analysis on the co-morbidity rate between tuberculosis and diabetes mellitus in China[J].Chinese Journal of Epidemiology,2013,34(11):1128-1133.(in Chinese)
陈红光,刘民,顾芳慧.中国大陆地区肺结核合并糖尿病患病率的Meta分析[J].中华流行病学杂志,2013,34(11): 1128-1133.
[12]Chiang CY,Bai KJ,Lin HH,et al.The influence of diabetes,glycemic control,and diabetes-related comorbidities on pulmonary tuberculosis[J].PLoS One,2015,10(3):e0121698.
[13]Park SW,Shin JW,Kim JY,et al.The effect of diabetic control status on the clinical features of pulmonary tuberculosis[J].Eur J Clin Microbiol Infect Dis,2012,31(7):1305-1310.
[14]Jiménez-Corona ME,Cruz-Hervert LP,García-García L,et al.Association of diabetes and tuberculosis: impact on treatment and post-treatment outcomes[J].Thorax,2013,68(3):214-220.
[15]Restrepo BI,Schlesinger LS.Impact of diabetes on the natural history of tuberculosis[J].Diabetes Res Clin Pract,2014,106(2):191-199.
[16]Martinez N,Kornfeld H.Diabetes and immunity to tuberculosis[J].Eur J Immunol,2014,44(3):617-626.
[17]Kumar NP,Sridhar R,Banurekha VV,et al.Expansion of pathogen-specific T-helper 1 and T-helper 17 cells in pulmonary tuberculosis with coincident type 2 diabetes mellitus[J].J Infect Dis,2013,208(5):739-748.
[18]Kang YA.Tuberculosis treatment in patients with comorbidities[J].Tuberc Respir Dis,2014,76(6):257-260.
[19]WHO.Guideline:Nutritional care and support for patients with tuberculosis[R].Geneva:WHO,2013.
[20]Sinclair D,Abba K,Grobler L,et al.Nutritional supplements for people being treated for active tuberculosis[J].Cochrane Database Syst Rev,2011,11:CD006086.
[21]Institute of Medicine.Dietary reference intakes for energy,carbohydrate,fiber,fat,fatty acids,cholesterol,protein,and amino acids[M].Washington,DC:National Academies Press,2005.
[22]Ramakrishnan K,Shenbagarathai R,Kavitha K,et al.Serum zinc and albumin levels in pulmonary tuberculosis patients with and without HIV[J].Jpn J Infect Dis,2008,61(3):202-204.
[23]Seyedrezazadeh E,Ostadrahimi A,Mahboob S,et al.Effect of vitamin E and selenium supplementation on oxidative stress status in pulmonary tuberculosis patients[J].Respirology,2008,13(2):294-298.
[24]Pakasi TA,Karyadi E,Wibowo Y,et al.Vitamin A deficiency and other factors associated with severe tuberculosis in Timor and Rote Islands,East Nusa Tenggara Province,Indonesia[J].Eur J Clin Nutr,2009, 63(9):1130-1135.
[25]Papathakis P,Piwoz E.Nutrition and tuberculosis:a review of the literature and considerations for TB control programs[M].Washington,DC:USAID,2008.
(本文编辑:贾萌萌)
Survey of the Systemic Health Status of Patients With Pulmonary Tuberculosis
LIUMei-peng,WANGYu,CAILi-li,etal.
DepartmentofInfectiousDiseases,theNO. 422HospitalofPLA,Zhanjiang524005,China
【Abstract】ObjectiveTo explore the comorbid somatic diseases and nutritional status of hospitalized patients with pulmonary tuberculosis,and to provide references and evidences for the formulation of relevant treatment regimens.MethodsA total of 201 patients with pulmonary tuberculosis who were hospitalized in the NO.422 Hospital of PLA from January 2014 to January 2015,and 201 people who had matched age,medical insurance type and age (±5) and received physical examination in the same hospital and in the same period were also enrolled.Medical workers who had received uniform training collected data of the subjects including the history of disease of each system and biochemical indexes(blood glucose,uric acid,albumin and hemoglobin,etc).Diagnosis of comorbid somatic diseases of the subjects were conducted according to the Diagnostic Criteria for Internal Diseases.ResultsThe prevalence of comorbid somatic disease was 78.1%(157/201) in case group,which was significantly higher than 24.4%(49/201) in control group(χ2=116.132,P<0.05).Three systems with the highest prevalence rates of comorbid somatic diseases in case group were respiratory system,hematologic system,metabolism and nutrition and circulatory system;the three diseases ranking the first three were anemia,diabetes and chronic bronchitis.Case group was higher than control group in the prevalence rates of diseases of respiratory system,hematological system,metabolism and nutrition,circulatory system and digestive system(P<0.05);the two groups were not significantly different in the prevalence rates of diseases of urinary system,nervous system and motor system(P>0.05).Case group was lower in the levels of albumin,uric acid and hemoglobin and was higher in blood glucose than control group(P<0.05).Case group was higher in the prevalence rates of anemia,abnormality rate of blood glucose and prevalence of hypoproteinemia,and was lower in the abnormality rate of uric acid level than control group(P<0.05).ConclusionPatients with pulmonary tuberculosis are associated with high prevalence of comorbid somatic disease and poor health status,which should be taken into full consideration in the formulation of treatment regimens in order to achieve better outcome.
【Key words】Tuberculosis,pulmonary;Comorbid somatic disease;Nutrirional status;Antituberculosis treatment
(收稿日期:2015-08-05;修回日期:2016-01-05)
【中图分类号】R 521
【文献标识码】A
doi:10.3969/j.issn.1007-9572.2016.11.022
通信作者:林小田,524005广东省湛江市,中国人民解放军第四二二医院感染内科;E-mail:13360103146@163.com
基金项目:湛江市科技攻关项目(2014B01190)

