食管癌患者术后呼吸衰竭的危险因素
吴敏杰,汪文杰,赵学科,张唐娟,姬玲粉,吕双,王立东
(1新乡医学院基础医学院,河南新乡453003;2郑州大学第一附属医院河南省食管癌重点开放实验室;3郑州大学第二附属医院)
食管癌患者术后呼吸衰竭的危险因素
吴敏杰1,2,汪文杰3,赵学科2,张唐娟2,姬玲粉2,吕双1,2,王立东1,2
(1新乡医学院基础医学院,河南新乡453003;2郑州大学第一附属医院河南省食管癌重点开放实验室;3郑州大学第二附属医院)
摘要:目的系统分析食管癌术后呼吸衰竭的危险因素。方法 在Cochrane Library、PubMed、EMBASE、CBM、中国知网、万方、维普等数据库检索食管癌术后呼吸衰竭相关随机对照研究。按纳入与排除标准独立筛选文献、提取资料并进行评价质量后,用RevMan5.3软件进行Meta分析。结果共纳入9篇文献,呼吸衰竭组456例、对照组1 308例,纳入文献质量评价较好,无明显发表偏倚。Meta分析结果显示,呼吸衰竭组与对照组男性比例(OR=1.42,P=0.01)、年龄≥60岁者比例(OR=9.81,P<0.01)、吸烟指数≥400者比例(OR=3.67,P<0.01)、术前肺功能中重度损害者比例(OR=11.32,P<0.01)、手术时间≥3 h者比例(OR=3.03,P<0.01)、术前合并心血管疾病者所占比例(OR=1.99,P<0.01)、术前合并呼吸系统疾病者所占比例(OR=3.93,P<0.01)及术后合并其他并发症者所占比例(OR=4.74,P<0.01)差异均有统计学意义。结论 男性、年龄≥60岁、吸烟指数≥400、术前肺功能中重度损害、手术时间≥3 h、术前合并心血管疾病、术前合并呼吸系统疾病及术后合并其他并发症均为食管癌患者术后呼吸衰竭的危险因素。
关键词:食管癌;呼吸衰竭;手术并发症;Meta分析
食管癌手术创伤大,术后易发生呼吸衰竭等并发症,这也是导致患者术后死亡的主要原因之一[1]。国外学者[2,3]报道食管癌术后呼吸衰竭发生率为33%~38%,国内报道为14.6%~30.8%[4,5]。近年来多项研究对食管癌术后呼吸衰竭的危险因素进行分析,结果主要包括患者年龄、BMI、吸烟指数、手术时间、术后并发症等[6,7],但学术界对部分结论仍存有争议。为此,我们进行了以下系统分析。
1资料与方法
1.1文献检索方法检索Cochrane Library、PubMed、EMBASE、中国生物医学文献数据库(CBM)、中国知网、万方、维普等数据库,检索时间均为从建库至2015年4月。中文检索关键词包括“食管癌”或“食道癌”、“呼吸衰竭”或“RF”、“术后”或“手术”,英文检索关键词包括“esophageal cancer”或“carcinoma of esophagus”或“esophageal carcinoma”或“esophagus cancer”、“respiratory failure”或“respiratory insufficiency”、“operation”或“surgery”。同时追溯纳入文献的参考文献,查阅本领域会议纪录、研究生论文等。
1.2文献纳入与排除标准纳入标准:①公开发表的食管癌术后并发症病因的相关性研究;②属于随机对照试验或回顾性病例对照研究;③患者年龄≥18岁;④纳入的患者病理诊断均为食管癌,均接受手术治疗;⑤两组间基线均衡性好,可比性好;⑥呼吸衰竭组患者符合呼吸衰竭诊断标准,即在海平面大气压、静息条件下呼吸室内空气,呼吸频率>25次/min,PaO2<60 mmHg和(或)PaCO2>50 mmHg;⑦纳入患者种族、来源地域不限。排除标准:①重复发表的文献;②纳入未成年患者;③患者术前接受过放、化疗;④未提供有效数据的研究;⑤组间基线均衡性差,无可比性;⑥不符合呼吸衰竭诊断标准。
1.3资料提取由2位研究者分别独立筛选文献,交叉核对纳入研究的结果。如遇分歧则通过讨论或请第3位研究者决定。提取信息主要包括:①基线资料:文献题目、作者姓名、发表日期和文献来源等;②研究特征:各组患者一般情况,基线可比性;③观察指标:年龄、性别、吸烟指数、术前合并其他疾病、手术持续时间、吻合口部位等。
1.4文献质量评价采用Newcastle-Ottawa Scale量表[8]对纳入文献从对象选择性、可比性、暴露因素3个项目进行质量评价,符合条件的条目以“*”表示,每个“*”代表1分,达到5分以上为质量合格。
1.5统计学方法采用Cochrane协作网提供的RevMan5.3软件进行Meta分析,二分类资料用比值比(OR)或相对危险度(RR)作为统计量,连续性资料则用均数差(MD)或标准差(SMD)作为统计量,取95%可信区间(CI),P<0.05为差异有统计学意义。采用I2进行异质性检验:若P<0.1、I2>50%则认为存在较大统计学异质性,采用随机效应模型;若P>0.1、I2<50%则认为异质性较小,采用固定效应模型。绘制漏斗图,分析文献发表偏倚情况。
2结果
2.1纳入文献基本特征及质量评价结果纳入符合标准的文献共9篇[9~17],均为国内文献,均为回顾性对照研究,其中呼吸衰竭组456例、对照组1 308例。纳入文献基本情况见表1。9篇文献质量评分均高于7分,其中7分2篇,8分2篇,其余均为9分。根据各组数据漏斗图基本对称,文献无明显发表偏倚。
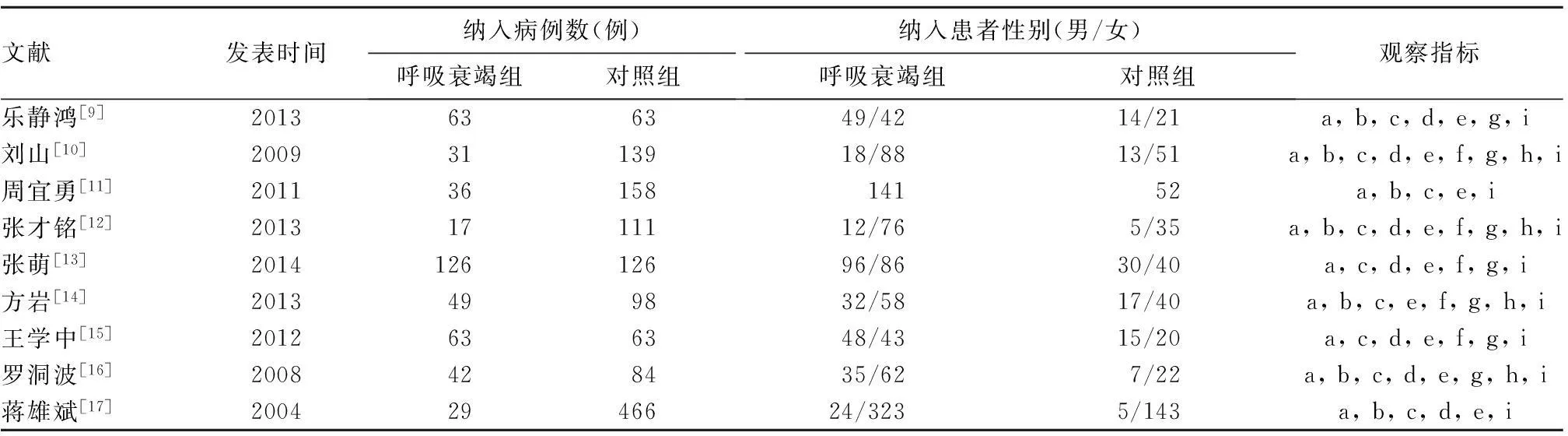
表1 纳入文献基本特征
注:a为性别;b为年龄;c为吸烟指数;d为术前肺功能;e为手术时间;f为术前合并心血管疾病;g为术前合并呼吸系统疾病;h为吻合口部位;i为术后其他相关并发症。2.2食管癌术后呼吸衰竭危险因素分析结果有8篇研究[9,10,12~17]报道了两组性别分布情况,呼吸衰竭组与对照组男性比例差异有统计学意义(OR=1.42、其95%CI:1.08~1.88,P=0.01)。6篇研究[9~11,14,16,17]报道了年龄分布情况,两组年龄≥60岁者所占比例差异有统计学意义(OR=9.81、其95%CI:4.60~15.02,P<0.01)。6篇研究[10,12,14~17]报道了吸烟情况,两组吸烟指数≥400者所占比例差异有统计学意义(OR=3.67、其95%CI:2.56~5.26,P<0.01)。6篇研究[9,12,13,15~17]报道了患者术前肺功能情况,呼吸衰竭组与对照组术前肺功能中重度损害者所占比例差异有统计学意义(OR=11.32、其95%CI:8.14~15.75,P<0.01)。7篇研究[9,10,12~16]报道了患者术前合并呼吸系统疾病情况,两组差异有统计学意义(OR=3.93、其95%CI:2.94~5.26,P<0.01)。6篇研究[10,12~16]报道了患者术前合并心血管疾病情况,两组差异有统计学意义(OR=1.99、其95%CI:1.44~2.74,P<0.01)。6篇研究[9,12~16]报道了手术时间,两组手术时间≥3 h者所占比例差异有统计学意义(OR=3.03、其95%CI:2.25~4.05,P<0.01)。5篇研究[10,12,14~16]报道了手术吻合口部位,两组差异无统计学意义(OR=0.98、其95%CI:0.52~1.83,P=0.94)。9篇研究[9~17]报道了术后其他并发症情况,两组差异有统计学意义(OR=4.74、其95%CI:2.49~9.01,P<0.01)。
3讨论
食管癌手术相对复杂、手术时间长、创伤大,术后并发症较多且程度严重。呼吸衰竭是食管癌术后最常见的并发症,也是最主要的致死原因之一[18]。引起食管癌术后呼吸衰竭的原因很多,但结论并不一致。本Meta分析共纳入9篇随机对照研究,分析结果显示男性、年龄≥60岁、吸烟指数≥400、术前肺功能中重度损害、手术时间≥3 h、术前合并心血管疾病、术前合并呼吸系统疾病及术后合并其他并发症是食管癌术后呼吸衰竭的危险因素。剔除任意一篇文献后,Meta分析结果未发生明显变化,结论性质与之前一致,说明本研究结果稳定可信。
部分疾病有特定的性别分布特点。本Meta分析结果显示,男性患者较女性患者术后更易发生呼吸衰竭,这可能与男性是吸烟人群主体有关。同时,呼吸衰竭组吸烟指数≥400者所占比例高于对照组,说明吸烟对肺功能的危害也不容忽视。年龄≥60岁者术后发生呼吸衰竭的风险是年龄<60岁患者的9.81倍,提示对于高龄患者,食管癌术后应特别注意防护。
肺功能是临床评价手术患者耐受力的常用指标。Yoshida等[19]认为合并慢性阻塞性肺疾病(COPD)或糖尿病并非引起术后呼吸衰竭的主要因素。有学者[20]则指出食管癌患者术前合并肺炎、肺结核、急性呼吸窘迫综合征(ARDS)等疾病会增加术后呼吸衰竭的发生率。本Meta分析结果显示,术前肺功能中重度损害的患者术后更易发生呼吸衰竭,术前合并心血管疾病或合并呼吸系统疾病也是呼吸衰竭发生的危险因素。
手术时间可用来反映手术复杂程度。食管癌开胸手术时间长,术中易挤压肺组织造成肺水肿,术前肺功能差的患者极易发生呼吸衰竭[21]。以往相关研究对于手术时间的划分没有统一标准,本研究对纳入文献进行整合分析,以3 h为界进行分析比较,结果显示手术时间≥3 h会增加术后并发呼吸衰竭的风险,还可能导致胸腔出血、吻合口瘘等并发症,与王学中等[15]的结论一致。我们发现,食管癌患者术后合并其他并发症也是术后呼吸衰竭的危险因素。食管癌手术操作复杂,术后易出现胸腔出血、吻合口瘘等并发症。吻合口瘘易引发脓胸、乳糜胸等压迫肺组织,影响肺复张,造成限制性通气障碍,进而发生呼吸衰竭。
我们建议,对于术前合并呼吸系统疾病的食管癌患者,应对症治疗以改善肺功能,充分做好术前准备;术中应减少对脏器的牵拉刺激,合理应用手术器械,缩短手术时间;术后需密切观察病情,及时对症处理,减少各种并发症的发生。然而由于纳入文献限制,我们此次未对其他因素如环境污染、免疫性疾病、饮食因素、BMI等进行分析,下一步将对以上未涉及因素进行研究。
参考文献:
[1] Booka E, Takeuchi H, Nishi T, et al. The impact of postoperative complication on survivals after esophagectomy for esophageal cancer[J]. Medicine, 2015,94(33):e1369.
[2] Paik SY, Lee HS, Jang HJ, et al. Efficacy of intraoperative, single-bolus corticosteroid administration to prevent postoperative acuterespiratory failure after oesophageal cancer surgery[J]. Interact Cardiovasc Thorac Surg, 2012,15(4):639-643.
[3] Ferguson MK, Celauro AD, Prachand V. Prediction of major pulmonary complications after esophagectomy[J]. Ann Thorac Surg, 2011, 91(5):1494-1501.
[4]马良赟,廖泽飞,王耿杰.食管癌术后肺部并发症危险因素的多因素Logistic回归分析[J].中国危重病急救医学,2011,23(10):625-628.
[5] Wang XX, Liu TL, Wang P, et al. Is surgical treatment of cancer of the gastric cardia or esophagus associated with a concurrent major pulmonary operation feasible? One center′s experience[J]. Chin Med J (Engl), 2012,125(2):193-196.
[6] Akutsu Y, Matsubara H. Perioperative management for the prevention of postoperative pneumonia with esophageal surgery[J]. Ann Thorac Cardiovasc Surg, 2009,15(5):280-285.
[7] 黄晓波,李春玲.食管癌术后肺部并发症的危险因素分析[J].华西医学,2012,27(9):1338-1341.
[8] Stang A. Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analyses[J]. Eur J Epidemiol, 2010,25(9):603-605.
[9] 乐静鸿.食管癌术后呼吸衰竭高危因素分析及对策[J].现代中西医结合杂志,2013,22(30):3366-3368.
[10] 刘山.食管癌术后呼吸衰竭的多因素分析[D].昆明医学院,2009.
[11] 周宜勇,张绍明,段德溥,等.食管癌术后呼吸衰竭的临床诊治分析[J].现代生物医学进展,2011,11(21):4120-4122.
[12] 张才铭,袁义,聂广杰,等.128例食道癌术后急性呼吸衰竭的危险因素分析[J].中华全科医学, 2013,11(8):1202-1203.
[13] 张萌.食管癌术后呼吸衰竭的相关危险因素分析及预防措施[J].中国科技博览,2014,7(3):280-280.
[14] 方岩,张铸,张昌明,等.食管癌术后发生呼吸衰竭的危险因素[J].新乡医学院学报,2013,30(6):466-469.
[15] 王学中,韩江红,刘志广.食管癌术后呼吸衰竭的相关危险因素分析及预防措施[J].中国肿瘤临床,2012,39(8):458-460,464.
[16] 罗洞波,斯坎达尔·阿布利孜,伊力亚尔·夏合丁,等.食管癌、贲门癌术后急性呼吸衰竭的危险因素分析[J] .新疆医科大学学报,2008,31(8):1072-1074.
[17] 蒋雄斌,张烨青,施圣兵.食管癌术后急性呼吸衰竭的临床特点及危险因素[J].心肺血管病杂志,2004,23(4):225-226.
[18] Fedeli U, Schievano E, Lisiero M. Mortality after esophageal and gastric cancer resection [J]. World J Surg, 2012,36(11):2630-2636.
[19] Yoshida N, Watanabe M, Baba Y, et al. Risk factors for pulmonary complications after esophagectomy for esophageal cancer[J]. Surg Today, 2014,44(3):526-532.
[20] Zingg U, Smithers BM, Gotley DC, et al. Factors associated with postoperative pulmonary morbidity after esophagectomy for cancer[J]. Ann Surg Oncol, 2011,18(5):1460-1468.
[21] Gupta H, Gupta PK, Fang X, et al. Development and validation of a risk calculator predicting postoperative respiratory failure[J]. Chest, 2011,140(5):1207-1215.
·综述·
(收稿日期:2015-10-11)
中图分类号:R735.1
文献标志码:B
文章编号:1002-266X(2016)07-0087-03
doi:10.3969/j.issn.1002-266X.2016.07.034
通信作者:王立东(E-mail: ldwang2007@126.com)
基金项目:国家自然科学基金-广东联合基金(U1301227);新乡医学院研究生科研创新支持计划资助项目(YJSCX20409Z)

