有创机械通气治疗中间断大潮气量与呼气相胸廓按压技术的应用
王伯丽,苏海波,张鲁涛,祁霞,叶丽云,阎锡新(河北医科大学第二医院,石家庄 050000)
有创机械通气治疗中间断大潮气量与呼气相胸廓按压技术的应用
王伯丽,苏海波,张鲁涛,祁霞,叶丽云,阎锡新(河北医科大学第二医院,石家庄 050000)
摘要:目的观察有创机械通气治疗中间断大潮气量与呼气相胸廓按压技术的应用效果。方法 将60例需行有创机械通气的患者随机分为观察组和对照组各30例,观察组采用间断大潮气量治疗联合呼气相胸廓按压,对照组采用振动排痰联合气道吸引。观察两组第1~5 d排痰量及排痰前后心率、呼吸、收缩压、血氧饱和度,记录两组撤机时间、ICU住院时间及呼吸机相关性肺炎(VAP)发生率。结果观察组第1~5 d排痰量分别为(16.2±3.5)、(21.4±2.5)、(17.9±2.1)、(16.8±2.0)、(14.3±1.5)mL,对照组分别为(8.6±2.1)、(9.8±1.6)、(12.8±2.7)、(12.6±1.9)、(9.8±1.4)mL,两组比较,P均<0.05;观察组排痰前后血氧饱和度分别为92.3%±0.9%、97.6%±0.8%,对照组分别为92.2%±1.0%、95.1%±1.0%,两组排痰后比较,P均<0.05;观察组撤机时间(6.4±2.0)d、ICU住院时间(10.8±2.7)d、VAP发生率23.3%(7/30),对照组分别为(9.7±1.9)d、(16.5±3.0)d、50.0%(15/30),两组比较,P均<0.05。结论 有创机械通气治疗中间断大潮气量与呼气相胸廓按压技术的应用效果较好,且较为安全。
关键词:间断大潮气量;呼气相胸廓按压;有创机械通气
有创机械通气是ICU重症患者抢救的重要手段[1],但其可使下呼吸道直接与外界相通,破坏上呼吸道的正常生理功能。机械通气患者肺部分泌物的形成与滞留是导致呼吸机相关性肺炎(VAP)及脱机困难的重要原因之一[2~4]。以往研究报道,体位引流、手动肺强化充盈、胸部叩击及震荡等技术的单一或联合应用,可清除气道分泌物,改善肺的顺应性,减少肺部感染和肺不张发生,但手动肺强化充盈治疗对有创机械通气患者是否安全尚存分歧。本研究观察了有创机械通气治疗中间断大潮气量与呼气相胸廓按压技术的应用效果,现将结果报告如下。
1资料与方法
1.1临床资料选取2014年2~8月河北医科大学第二医院收治的需行有创机械通气的患者60例。纳入标准:①生命体征平稳者;②入住ICU时间<24 h;③年龄>18岁。排除标准:①存在血流动力学不稳定的活动性出血者;②合并重症哮喘、气胸、颅内高压、胸部损伤、过度肥胖及脊柱损伤者。所有患者随机分为两组,观察组30例,男17例,女13例;年龄19~77(48.0±10.1)岁;原发病:肺部感染11例,急性重症胰腺炎9例,外伤6例,心肺复苏后4例。对照组30例,男16例,女14例;年龄20~75(48.5±9.6)岁;原发病:肺部感染9例,急性重症胰腺炎8例,外伤7例,心肺复苏后6例。
1.2间断大潮气量与呼气相胸廓按压技术的应用对照组:采用振动排痰联合气道内吸引。患者取水平侧卧位,前胸或后背盖上治疗巾,设定振动频率为10 Hz,时间10~15 min,叩击头由下而上、由外向内振动胸壁,之后常规进行气道内吸引,2~6次/d。观察组:采用间断大潮气量治疗联合呼气相胸廓按压,2次/d,直至脱机。具体操作:①常规气道内吸引;②患者取水平侧卧,采用美国G5P排痰机进行胸部震荡5 min,气道内吸引;③调整呼吸机参数,设置通气模式为容量A/C,潮气量增加到原基础设置值的150%,呼吸频率降至10次/min,吸气停顿时间3 s,峰流速40 L/min,FiO2设置为100%,整个肺充盈过程压力上限设置为40 mmHg;④在上述通气参数下观察压力容量曲线,经过3个呼吸周期并在最后一呼吸周期呼气初给予渐进式胸廓按压3次,按压部位在腋前线、腋后线及肋弓缘范围内,上述过程重复3次;⑤患者取半卧位,床头抬高30°~45°,气道内吸引。
1.3观察方法①排痰量:排痰第1~5 d的排痰量;②生命体征:采用生命体征监护仪监测患者排痰前后生命体征(心率、呼吸、收缩压及血氧饱和度)变化;③撤机时间:实施机械通气至撤出机械通气的时间;④ICU住院时间:在ICU治疗的时间;⑤VAP发生率:ICU住院期间VAP发生率。
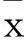
2结果
2.1两组第1~5 d排痰量比较结果见表1。
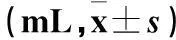
表1 两组第1~5 d排痰量比较
注:与对照组比较,*P<0.05。
2.2两组排痰前后心率、呼吸、收缩压、血氧饱和度比较结果见表2。
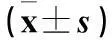
表2 两组排痰前后心率、呼吸、收缩压、血氧饱和度比较
注:与对照组比较,*P<0.05。
2.3两组撤机时间、ICU住院时间及VAP发生率比较观察组撤机时间(6.4±2.0)d、ICU住院时间(10.8±2.7)d、VAP发生率23.3%(7/30),对照组分别为(9.7±1.9)d、(16.5±3.0)d、50.0%(15/30),两组比较,P均<0.05。
3讨论
正常生理条件下,黏液纤毛系统可将小气道的分泌物移送到支气管或气管。但是,危重患者尤其是机械通气患者,常被镇静和置于仰卧位,大大降低了黏液纤毛系统移送气道分泌物功能,增加气道分泌物滞留风险[5,6]。此外,在镇静状态下患者咳嗽反射减弱,甚至消失,从而加重气道分泌物排出障碍[7,8]。常规吸痰管只能吸引气管及人工气道内的分泌物,而手动肺强化充盈治疗技术可促进气道内分泌物的清除,其包括通过人工呼吸器低吸气流速提供一个150%的通常潮气量,然后给予一个吸气停顿,随后是一个高呼气流速。因此,手动肺强化充盈治疗技术相当于一次强有力的咳嗽。但手动肺强化充盈治疗亦存在一定局限性。首先,手动肺强化充盈治疗时断开呼吸机,此对于危重患者而言十分危险;其次,因为气道压在手动肺强化充盈治疗的末期比机械通气给予的呼气末正压通气低,与此同时又给予气道内吸引,这样可能促进肺不张的发生;此外,手动强化充盈过程中的大潮气量通气受操作者经验影响,其效果与风险值得思考。
本研究显示,观察组第1~5 d排痰量多于对照组,提示采用间断大潮气量治疗联合呼气相胸廓按压在促进排痰方面效果优于机械振动排痰联合气道吸引。机械通气患者痰液不易咳出,呼气相胸廓按压旨在模仿咳嗽时的生理活动,增加胸腔压力,从而促进气道分泌物的排出。本研究还显示,观察组排痰后血氧饱和度高于对照组,但两组心率、呼吸、收缩压比较无差异,提示与机械振荡排痰联合气道吸引相比,间断大潮气量治疗联合呼气相胸廓按压可更有效地改善患者通气功能,增加肺泡供氧,预防肺泡萎缩和塌陷,从而达到预防肺不张的作用[9]。但间断大潮气量治疗联合呼气相胸廓按压并不会引起生命指征波动[10]。VAP是ICU最常见的医院获得性感染(HAP),约占HAP的80%[11]。有创机械通气患者由于上呼吸道生理性加温、湿化、咳嗽功能消失,痰液排除困难,易造成支气管阻塞,有效通气量减少,部分肺泡萎陷、肺不张,并最终诱发继发性感染和VAP[12]。国内一项Meta分析显示,促进患者排痰是减轻肺部感染和VAP发生的关键措施[13]。间断大潮气量治疗联合呼气相胸廓按压可通过促进每日排痰,增加机体氧交换能力,维持肺组织功能,从而有效预防VAP的发生[14]。本文结果显示,观察组撤机时间短于对照。肺部功能是影响撤机时间和撤机成败的重要因素,随着机械通气时间的延长,呼吸机结构损伤、肌纤维重塑,尤其是VAP的发生,大大降低成功撤机可能性。间断大潮气量治疗联合呼气相胸廓按压可通过预防肺泡萎陷,改善肺部功能和预防VAP发生,达到缩短撤机时间的目的[15]。
总之,采用间断大潮气量治疗联合呼气相胸廓按压应用于有创机械通气患者中效果较好,其可显著促进排痰,提高血氧饱和度,缩短撤机时间和ICU住院时间,并预防VAP发生。
参考文献:
[1] Cilloniz C, Ferrer M, Polverino E, et al. Invasive mechanical ventilation in community acquired pneumonia[J]. Eur Res J, 2014, 44(58):4932-4933.
[2] Melsen WG, Rovers MM, Groenwold RH, et al. Attributable mortality of ventilator-associated pneumonia: a meta-analysis of individual patient data from randomised prevention studies[J]. Lancet Infect Dis, 2013,13(8):665-671.
[3] Jeon K. Ventilator-associated pneumonia[J]. Tuberc Respir Dis, 2011,70(3):191-198.
[4] Bouadma L, Wolff M, Lucet JC. Ventilator-associated pneumonia and its prevention[J]. Curr Opin Infect Dis, 2012,25(4):395-404.
[5] Duggan M, Kavanagh BP. Pulmonary atelectasis: a pathogenic perioperative entity[J]. Anesthesiology, 2005,102(4):838-854.
[6] Dolovich M, Rushbrook J, Churchill E, et al. Effect of continuous lateral rotational therapy on lung mucus transport in mechanically ventilated patients[J]. J Crit Care, 1998,13(3):119-125.
[7] Marik PE, Fink MP. One good turn deserves another[J]. Crit Care Med, 2002,30(9):2146-2148.
[8] Paulus F, Binnekade JM, Vroom MB, et al. Benefits and risks of manual hyperinflation in intubated and mechanically ventilated intensive care unit patients: a systematic review[J]. Crit Care, 2012,16(4):145-146.
[9] Lu Q, Capderou A, Cluzel P, et al. A computed tomographic scan assessment of endotracheal suctioning-induced bronchoconstriction in ventilated sheep[J]. Am J Respir Crit Care Med, 2000,162(5):1898-1904.
[10] Paratz J, Lipman J. Manual hyperinflation causes norepinephrine release[J]. J Acute Crit Care, 2006,35(4):262-268.
[11] Singer M, Vermaat J, Hall G, et al. Hemodynamic effects of manual hyperinflation in critically ill mechanically ventilated patients[J]. Chest, 1994,106(4):1182-1187.
[12] Dennis D, Jacob W, Budgeon C. Ventilator versus manual hyperinflation in clearing sputum in ventilated intensive care unit patients[J]. Anaesth Intensive Care, 2012,40(1):142-149.
[13] 张永春,江智霞,罗礼容,等.振动排痰仪与传统叩背排痰比较研究的Meta分析[J].中国实用护理杂志,2011,27(8):64-66.
[14] Fainardi V, Longo F, Faverzani S, et al. Short-term effects of high-Frequency chest compression and positive expiratory pressure in patients with cystic fibrosis[J]. J Clin Med Res, 2011,3(6):279-280.
[15] 杨柳娟,蒋晓莲,何义芬.高频胸壁振荡排痰仪在危重症患者排痰护理中的应用[J].齐鲁护理杂志,2012,18(30):65-67.
(收稿日期:2015-04-16)
中图分类号:R563
文献标志码:B
文章编号:1002-266X(2016)03-0090-03
doi:10.3969/j.issn.1002-266X.2016.03.038
通信作者:阎锡新(E-mail: xi_xin_yan@163.com)

