妊娠期高血压疾病与围生儿生长发育关系的研究
李珍
妊娠期高血压疾病与围生儿生长发育关系的研究
李珍
目的探讨妊娠期高血压疾病与围生儿生长发育的关系。方法对56例妊娠期高血压产妇的临床资料进行回顾性分析,按照妊娠期高血压病情分为妊娠期高血压组(21例)、轻度子痫组(20例)和重度子痫组(15例),同期正常分娩的产妇56例设为对照组,观察比较各组围生儿生长发育情况的差异。结果妊娠期高血压产妇新生儿体长、头围、体质量指数(BMI)及出生质量与对照组比较均明显下降(P<0.05或P<0.01)。且随产妇病情加重,上述指标呈下降趋势。结论妊娠期高血压直接影响胎儿内分泌代谢调节,并随着高血压病情加重而加重,临床应引起足够重视。
妊娠期高血压;围生儿;生长发育
妊娠期高血压为临床常见疾病,是由于全身性血管痉挛引发血液减少,患者常伴有产科出血、感染等疾病,妊娠期高血压直接影响胎儿生长发育,也是引发围生儿死亡的重要原因[1]。采取有效措施降低妊娠期高血压疾病发生率,可保证产妇健康,同时提高围生儿生存率。本文通过对本院收治的妊娠期高血压产妇和正常产妇进行对照,讨论妊娠期高血压疾病与围生儿生长发育的关系,现报告如下。
1 资料与方法
1.1一般资料 选取2012年5月~2015年5月在本院分娩的56例妊娠期高血压产妇,根据病情严重程度分为妊娠期高血压组(21例)、轻度子痫组(20例)和重度子痫组(15例),同期正常分娩的产妇56例设为对照组,妊娠期高血压组年龄23~36岁,平均年龄(26.76±3.63)岁,孕周35~40周,平均孕周(37.62±3.46)周;轻度子痫组年龄22~37岁,平均年龄(27.82±3.43)岁,孕周34~41周,平均孕周(37.89±3.23)周;重度子痫组年龄24~38岁,平均年龄(28.32±3.34)岁,孕周35~42周,平均孕周(38.82±3.41)周;对照组年龄23~37岁,平均年龄(27.42±3.25)岁,孕周35~42周,平均孕周(38.13±3.42)周。排除标准: ①原发性高血压;②慢性肾炎;③糖尿病;④严重内科疾病。产妇均自愿参与,并签署知情同意书。各组产妇一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2诊断标准 妊娠期高血压: 妊娠期首次出现血压(blood pressure,BP)≥ 140/90 mm Hg(1 mm Hg=0.133 kPa),尿蛋白(-),高血压在产后12周恢复正常,部分孕产妇伴有血小板减少或上腹部不适;轻度子痫前期: 妊娠20周后出现BP≥140/90 mm Hg,可伴有头痛、上腹不适等症状,尿蛋白随机抽查超过(+)或尿蛋白≥0.3 g/24 h;重度子痫前期:BP≥160/110 mm Hg,血清肌酐>106 μmol/L,血小板低于100×109/L,尿蛋白随机抽查超过(++)或尿蛋白≥2.0 g/24 h,天门冬氨酸氨基转移酶或血清谷丙转氨酶升高,血乳酸脱氢酸升高,头痛或视觉障碍、上腹持续性不适、同时伴有其他脑神经障碍。
1.3方法 记录新生儿性别、出生净体重、卧位体长及头围,计算BMI值,BMI=体质量/体长2。
1.4统计学方法 应用SPSS15.0统计学软件对研究数据进行统计分析。计量资料以均数±标准差(±s)表示,采用t检验。P<0.05表示差异具有统计学意义。
2 结果
妊娠期高血压产妇新生儿体长、头围、BMI及出生质量较对照组均明显下降,差异均具有统计学意义(P<0.05或P<0.01)。且随产妇病情加重,上述指标呈下降趋势。见表1。
表1 各组新生儿生长发育指标差异(±s)
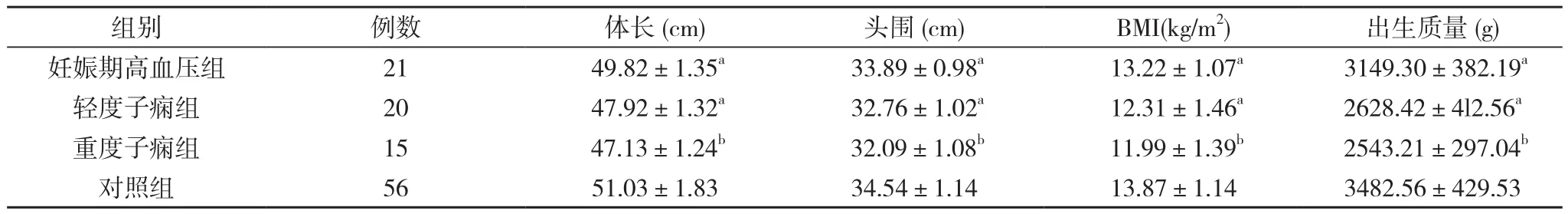
表1 各组新生儿生长发育指标差异(±s)
注:与对照组比较,aP<0.05,bP<0.01
组别 例数 体长(cm) 头围(cm) BMI(kg/m2) 出生质量(g)妊娠期高血压组 21 49.82±1.35a33.89±0.98a13.22±1.07a3149.30±382.19a轻度子痫组 20 47.92±1.32a32.76±1.02a12.31±1.46a2628.42±4l2.56a重度子痫组 15 47.13±1.24b32.09±1.08b11.99±1.39b2543.21±297.04b对照组 56 51.03±1.83 34.54±1.14 13.87±1.14 3482.56±429.53
3 讨论
妊娠期高血压为妊娠期特有疾病,具有较高发病率,在我国占9.4%~10.4%[2],临床表现为血压升高、心力衰竭、昏迷等,严重威胁胎儿和产妇安全,妊娠期高血压为导致孕妇和围生儿死亡的重要因素。目前关于妊娠期高血压的发病机制尚不清楚,因此缺乏有效的干预措施。有文献报道[3,4]高龄、精神紧张、肥胖、营养不良等是本病常见的高危因素。通过加强胎儿及胎盘功能监测可正确评价胎儿在宫内情况,选择适当时机终止妊娠,并采取正确的分娩方式是关键[5]。病情危重患者在评价新生儿情况后可选择剖宫产,保证胎儿脱离不良内环境,同时可除去发病因素,促进产妇康复[6]。
妊娠期高血压引发胎儿体重下降的因素包括[7]: 妊娠期高血压患者因血容量下降、小动脉痉挛引发脏器供血不足,胎盘血流量明显降低,其中重度子痫患者胎盘可能出现粥样硬化,导致新生儿出生时体重下降,若胎盘功能下降明显可能导致胎死宫内。胎儿长时间处于营养不良、低氧状态下,导致缺氧耐受性下降,宫缩引发胎盘血流中断,导致缺氧情况加重,增加窒息和病死率。因此,加强产前检查,养成良好的生活习惯,积极预防妊娠期高血压发生,降低围生儿发育不良率,同时加强产程监护,正确处理产程,胎儿若出现窘迫应及时结束分娩,降低胎儿窒息发生率。本研究显示,妊娠期高血压疾病产妇新生儿体长、头围、BMI及出生质量与对照组比较均明显下降(P<0.05),本研究结果同文献报道基本一致[8,9]。
综上所述,妊娠期高血压的发病机制尚未完全明确,通过加强孕期保健,在产前检查过程中早发现、早治疗,降低重度子痫发生率,对提高新生儿和产妇生活质量具有重要意义。
[1]李霁竹,唐文燕,曾辉明.重度子痫前期产妇脐血脂联素与新生儿结局的相关性研究.江西医药,2015,50(1):19-22.
[2]褚志凤,刘金霞.妊娠期糖尿病合并高血压疾病孕妇孕中期血清尿素氮、肌酐和尿酸水平的变化研究.现代中西医结合杂志,2014,23(11):1214-1215.
[3]邱爽,张会英.同型半胱氨酸、超敏C反应蛋白及脂代谢与妊娠高血压疾病的相关性研究.中国实验诊断学,2015,19(4): 596-599.
[4]佟文秀,马冬,张艳梅,等.不同孕期孕妇血清激素水平与妊娠结局的相关性分析.中国妇幼保健,2015,30(7):997-1001.
[5]连李斌,袁宁霞.MMP-2及TIMP-2在正常足月妊娠与妊娠期高血压疾病胎盘组织中的表达.中国计划生育和妇产科,2015,7(3):17-19.
[6]沈舒,王选华.60例妊娠期高血压疾病及其并发症妊娠结局分析.中国优生与遗传杂志,2010,18(12):75-76.
[7]张超,曾浩霞,王山米,等.早发型重度子痫前期期待治疗妊娠结局的多因素分析.中国妇产科临床杂志,2008,9(6):415-419.
[8]孙狮,刘淑霞.妊娠期糖尿病患者血糖控制效果对母婴结局影响的观察.中国糖尿病杂志,2014,22(5):401-403.
[9]李美江,李妹燕.妊娠期高血压疾病及并发症与母婴结局的关系.中国妇幼健康研究,2013,24(3):345-346,377.
Research of relationship between gestational hypertension and perinatal infant growth
LI Zhen.Department of Obstetrics and Gynecology,Henan Shangqiu City Maternal and Child Health Care Hospital,Shangqiu 476000,China
ObjectiveTo investigate relationship between gestational hypertension and perinatal infant growth.MethodsA retrospective analysis was made on clinical data of 56 puerpera with gestational hypertension.They were divided by gestational hypertension status into gestational hypertension group (21 cases),mild eclampsia group (20 cases)and severe eclampsia group (15 cases).There were 56 normal puerpera as control group at the same period.Comparison was made on differences of perinatal infant growth.ResultsPuerpera with gestational hypertension had all lower newborn body length,head circumference,body mass index (BMI) and birth quality than the control group (P<0.05 or P<0.01).These indexes reduced along with worsened disease.ConclusionGestational hypertension shows direct influence on fetal endocrinology and metqabolism regulation,along with severity of hypertension.It requires high clinical attention.
Gestational hypertension;Perinatal infant;Growth
10.14164/j.cnki.cn11-5581/r.2016.08.008
2016-01-20]
476000 河南省商丘市妇幼保健院妇产科

