关于推进基层公立医院分级诊疗体系的调查与思考
——以湖南省湘潭市为例
陆 灿,周梦芬,丁婷婷,肖湘雄
(湘潭大学公共管理学院,湖南 湘潭 411105)
关于推进基层公立医院分级诊疗体系的调查与思考
——以湖南省湘潭市为例
陆 灿,周梦芬,丁婷婷,肖湘雄
(湘潭大学公共管理学院,湖南 湘潭 411105)
介绍了湘潭市全面启动县级公立医院综合改革、创建湘潭市医疗联合体、开展分级医疗试点、推进二、三级医院对县级医院对口支援、加大基层公立医院分级诊疗体系的宣传力度、加强医疗卫生监督队伍与监督信息化建设等一系列措施。通过基层首诊、双向转诊、急慢分治、上下联动的分级诊疗模式的建立,在由单向就诊变双向转诊、建立医疗信息化、培养全科医生、破除以药补医传统、推进区域医疗资源共享、健全现代医院管理制度等方面取得了显著成效。同时对推进基层公立医院分级诊疗体系中存在的如医疗卫生资源分配不均、医院功能及定位不明确,双向转诊制度难以落实等问题提出了具体对策。
基层公立医院;公立医院改革;分级诊疗体系
2015年9月,国务院办公厅颁布《关于推进分级诊疗制度建设的指导意见》,提出要建设基层首诊、双向转诊、急慢分治、上下联动的分级诊疗模式。为了深入贯彻落实国务院决策部署,各地都在扎实有序的推进分级诊疗制度建设,公立医院的管理水平与服务质量得到明显提升,缓解群众“看病难、看病贵”的效果逐步显现。本文旨在通过对湘潭市推进基层公立医院分级诊疗制度建设的实地调研,探讨针对基层公立医院推进分级诊疗体系存在的突出问题及其应对措施。
1 湘潭市推进基层公立医院分级诊疗体系的主要措施
1.1 启动县级公立医院综合改革
湘潭市于2015年4月1日全面启动县级公立医院综合改革工作。2013年,湘潭市所辖湘潭县、湘乡市、韶山市三县(市)共计8所县级公立医院,启动药品零差率销售,其中湘乡市也被列为国家第一批改革试点县(市)。在落实国务院《关于推进分级诊疗制度建设的意见》中,该市从政府补助和服务收费两个渠道对公立医院进行补偿,取消了此前的药品加成收入补助,预计到2017年将全市公立医院药占比(除中药饮品外)降至30%左右,将百元医疗收入(除药品收入外)中的卫生材料消耗降低至20元以下。此后,湘潭县、韶山市对试点地区医疗改革的成功经验进行分析和借鉴,结合当地实际,颁布了《县级公立医院综合改革方案》。此项改革破除了“以药补医”机制,取消药品加成收入补助,转而增加政府补助和服务收费,打破了长久以来医院与药品生产商之间形成的利益链,纠正了公立医院逐利的错误倾向,强化了公立医院的公益性特征,有效地破除了“以药补医”体制带来的弊端,也大大降低了群众的医疗费用,缓解了群众“看病贵”的问题。
1.2 建立医疗联合体
一是建立医疗联合体分工协作、基层医院首诊工作机制,医疗联合体内有效转诊工作机制及分级医疗、急慢分治工作机制。在全市组建市中心医院医联体、市一医院医联体、市中医医院医联体、市妇幼保健院医联体、湘潭县人民医院医联体和湘乡市人民医院医联体等6个医联体,推进医疗资源纵向整合,构建科学合理医疗服务体系。目前市中心医院医联体、市妇幼保健院医联体已制定了实施细则,组建了医联体理事会,取得明显成效,其他医联体的组建工作也在有序开展。二是提升基层医疗服务能力。重点推进乡镇卫生院和村卫生室建设、社区卫生服务机构网络建设、基层卫生人才队伍建设以及城乡对口支援等五项工作。在推进二级以上医院和基层医院对口支援的过程中,整合了大医院的医疗资源并向基层医疗卫生机构开放,实现了全市范围内医疗资源的共享。三是全面启动全科医生制度,建立居民与家庭医生签约首诊、有序转诊机制、社区首诊和延续性医疗服务体系,推进基层医院对群众进行首诊,合理有效分流病患,使得医疗资源得到合理有效地分配。
1.3 推广分级医疗试点
一是发挥医保杠杆作用。全市认真贯彻湖南省卫生计生委的“大病保险”政策,于2016年9月底前,实现城乡居民全市全覆盖。二是实行价格差异引导就医。在完善补偿机制的基础上,对医疗服务价格进行结构性调整,探索建立差别化价格政策,进一步拉开不同等级机构间的价格梯度,引导患者合理、就近就医。三是强化行政手段推进。贯彻实施《湖南省医师多点执业实施办法》,推进基层首诊负责制和复合型付费方式,放宽多点执业职称限制,制定疾病就诊分类指南,制定双向转诊标准及流程。四是简化程序和转诊手续。取消定点医疗机构负责人签字审批程序和医保管理部门审批程序,逐步实行网上预约转诊。
1.4 宣传分级诊疗体系
提高各级卫生行政主管部门及医疗机构的思想认识,坚定推进分级诊疗的决心。各级卫生行政主管部门及时通过各级各类媒体发布分级诊疗政策信息,各级医疗卫生机构积极创办分级诊疗制度改革工作专题培训班,组织医务人员认真学习分级诊疗政策。乡镇(社区)卫生院(站)组织召开好社区院户会、村民小组会,面对面地向群众尤其是就诊的病人宣传分级诊疗政策,努力做到家喻户晓,人人皆知。各基层医疗机构结合实际,采取多种形式向社会广泛宣传本单位诊疗范围和诊疗能力。通过宣传,促进群众自主转变就医习惯,鼓励患者签订基层首诊的承诺书,让群众在基层医疗机构放心就诊。
1.5 建立区域性医疗信息化平台
从医疗服务的规范化管理看,诊疗规程以及围绕诊疗规程设计的管理制度是基层首诊、分级医疗和双向转诊体系的保障[1]。湘潭市制定具体措施,健全了现代医疗管理制度。一是加快推进医疗卫生信息化建设,建立区域性医疗卫生信息平台,实现信息共享,确保转诊信息畅通。鼓励二、三级医院向基层医疗卫生机构提供远程服务,鼓励有条件的地方探索“基层检查、上级诊断”的有效模式,利用信息化手段促进医疗资源纵向流动,提高优质医疗资源可及性和医疗服务整体效率。湘潭市中心医院等多家医院都已经实现了网上预约挂号、支付宝付款等措施,其他医院也在积极搭建“区域卫生信息化平台”。二是加强公共医疗监督工作。全面落实卫生监督紧缺人才以及复合型人才等培养工作,建立、健全卫生行政执法责任制和责任追究制,积极发挥绩效考核的激励和导向作用,加强卫生监督信息化建设,严肃严厉打击超范围开展诊疗服务、使用非卫技人员从事诊疗活动。三是科学规划公立医院发展。合理下放管理权限,在鼓励公立医院加强内部管理的同时,完善外部约束机制,充分调动医务人员的积极性。湘潭市逐步学习逐渐淡化二级以上公立医院院长行政级别,实行医院院长聘任制,医院中层干部则交由院长聘任;弱化二级以上公立医院编制管理,由医院自主考录聘用人员;严格控制医生、护理和行政后勤管理团队的分配分别占50%、40%、10%,激发了基层一线医疗人员的积极性。
2 湘潭市推进基层公立医院分级诊疗体系存在的突出问题
2.1 公众就医观念尚未全面扭转
湘潭市推进基层公立医院分级诊疗制度建设仍处于起步阶段,一方面由于2000年的卫生改革推出了“点名医疗”,即患者选择医院、患者选择医生的就医模式,再加上城乡之间医疗资源分布悬殊、基层医院医生的医疗技术水平相对落后以及患者趋高就医心理因素的存在,从而导致患者养成无序就医习惯、传统就医模式根深蒂固。
调查显示,平时看病41.7%的受访者会选择去大城市三甲大医院,19.5%的受访者会选择去县市区级医院,27.6%的受访者会选择去社区、乡镇等基层医院。其中68.3%的受访者表示不信任身边基层医院的水平,62.9%的受访者表示在目前的分级诊疗体系下不会选择基层医院。进一步调查公众不信任身边基层医院的原因,结果显示:65.5%的受访者归咎于医生水平不高,28.2%认为是因为医疗资源少,21.5%是因为医药费贵,15.6%是因为不能纳入医保,11.9%是因为全科医生数量太少,6.2%是担心转诊麻烦等。
另一方面,由于长期以来财政补偿机制的不够完善,医院被推向市场,为了追求更大经济效益,一些省市大医院办院的指导思想发生偏离,凭借自身资源优势,盲目“做大做强”,“越位医疗”,致使优质医疗资源利用不充分,本该属于基层医疗机构做的事被大医院“揽括、代劳”,如普遍开设“体检中心”、住有10%左右的康复患者等,从而造成很多常见病患者就医时愿意选择二、三级医院,而非基层的社区医院。此类现象的存在,已经成为湘潭市推进基层公立医院分级诊疗体系建设的首要障碍。
2.2 医疗卫生资源分配不均衡,首诊制度尚未落实
截止2014年12月31日,湘潭市共有医疗卫生机构2508个。其中,医院55个(综合医院39个、中医医院5个、中西医结合医院1个、专科医院10个,其中三级医院4个,二级医院22个)、乡镇卫生院55个,社区卫生服务中心(站)30个,诊所(卫生所、医务室)836个,诊所、卫生所、医务室836个,门诊部1个,采供血机构1个,村卫生室1457个,疾病预防控制中心6个,卫生监督所6个。全市卫生机构实有床位数158,27张,其中55个医院共计12,449张,55个卫生院共计2182张,县级及以上医院床位数占全市医院总床位数的78.66%,将近80%的医疗服务资源集中在二、三级医院,这反映出湘潭市医疗资源分配不均的现状。湘潭市常住人口近275万,全市医疗卫生机构总诊疗人次992.38万,人均为3次,而全市卫生机构实有床位15,827张,每万人医院床位数仅57张,与发达国家每万人医院床位数300-600张相比存在较大差距,这反映出医疗供给与日益增长的需求之间的矛盾。一边是城市大医院人满为患,另一边却是乡镇卫生院门可罗雀,基础条件差,人才、患者流失严重。
据市卫生局统计,全市医疗卫生机构总诊疗人次与去年比较减少3.92%,55个医院总诊疗、门诊人次分别比去年增加21.47万、11.99万,急诊人次比去年增加0.89万,见表1。
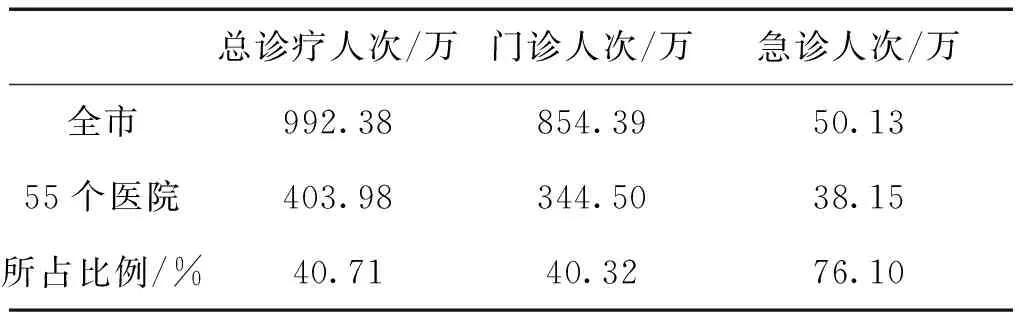
表1 湘潭市医疗卫生机构诊疗情况表
数据来源:根据湘潭市卫生局统计数据绘制
以上数据显示,全市一、二、三级医院接诊病人占全市医疗卫生机构的40%以上,门诊人次占总诊疗人次的85%以上,这也反映出湘潭市基层医疗卫生机构接诊病人较少,各级医院自我定位尚不明确,基层首诊制度尚未落实。
2.3 相关医保制度尚需完善
一是国家卫计委提出推进分级诊疗工作,却并未在配套的医保政策方面相应做出改善以推进分级诊疗工作的开展;二是国务院明确提出要在2015年所有公立医院改革试点城市和综合医改试点省份开展分级诊疗试点,而湘潭市并不属于该试点范围;三是湘潭市卫生局提出的“不从基层走,就不得报销”的规定导致了公民参保意愿低下,亦不符合居民自愿就医的原则,不能保障公民的最大利益,也无法有效解决实行分级诊疗初期大医院人满为患、基层医院门可罗雀这一现象。医保的限制在影响了上级医院下转患者的积极性同时,也影响了下级医院接受患者的积极性[2]。此外,医保、新农合的报销机制还没有从政策层面引导分级诊疗。目前,享有医保、新农合的患者在各级医院报销比例虽然有一定差距,但档次还拉得不够大。医保在大医院与基层医院的住院服务报销差额只有6%,部分地区甚至更低,三级医院门诊服务与基层社区也仅差10%。这种差额不足以在医保政策上引导患者首诊在基层。
2.4 基层医疗机构服务能力和水平偏低
截止2014年12月31日,湘潭市共有医疗卫生机构2508个。卫生技术人员16,203人,比上年增长3.2%。其中,执业医师和执业助理医师6664人,增长2.4%;注册护士6588人,增长5.4%。医疗卫生机构床位15827张,增长15.2%。其中医院12449张,增长15.8%;乡镇卫生院2484张,增长13.8%[3]。据湘潭市卫生资源现状看来,过去几年,国家高度重视县级公立医院综合改革,中央与地区对基层医院投入了大量的资金,并在基础设施建设方面取得了显著地成效,但全市群众“看病难、看病贵”的问题依然没有得到有效地缓解,大医院人满为患,基层医院无人问津的现象仍然存在。究其原因,一是基层医疗人才匮乏,其医疗服务能力、水平较低,不能满足基层人民群众的就医需求;二是基层医院医生的福利待遇较差,难以留住人才;三是基层医院监管缺位,部分医生的医风医德较差。整体医疗服务质量存在良莠不齐的现象,现有基层医疗服务的诊疗水平、医疗配备与居民就医需求仍存在差距[4]。
2.5 双向转诊制度难以落实
双向转诊是根据病情与人群健康需要而进行的上下级医疗机构间、专科医院间或综合医院间的转院诊治过程,包括纵向转诊和横向转诊两种形式[5]。各级医疗机构之间医疗信息的不能共享阻碍了分级诊疗的进程[6]。湘潭市“双向转诊”在实践中还存在不少障碍。一是大医院与基层公立医院争利,大医院“越位医疗”现象常见。当前大医院和基层公立医院医院无法正常互相协作、各司其职,在双向转诊的过程中,基层公立医院向大医院转送患者会影响其本身的收益,而大医院也对应向基层公立医院转送的患者不放手,与基层医院争利;二是双向转诊手续复杂,操作困难,调研发现不少患者并不清楚双向转诊渠道。因此,双向转诊的顺利实现还需进一步探索和推进。
3 推进基层公立医院分级诊疗体系的对策
3.1 提高对公立医院分级诊疗的认识
一是向群众广泛宣传各级医院的功能定位、服务内容、服务项目、诊疗病种、专科开展情况、医改政策、双向转诊制度、报销制度等相关知识,转变居民就医观念,合理引导民众分级诊疗。二是要在制度层面引导群众分级就医,每个患者就诊必须先由社区卫生服务中心或基层卫生院开始,逐级转诊分流(急诊除外)。三是端正医院管理者对分级诊疗的认识。大医院应办成疑难、危重病的诊疗中心和教学、培训、科研基地,指导基层医疗工作,把体检、康复医疗工作还给基层医院来完成,不做“眉毛胡子一把抓”的事。
3.2 着力提升基层医疗服务能力和水平
一是加大财政投入,强化基层公立医院的标准化建设工作。通过制定统一的建设标准,明确基层医疗机构建筑面积数、诊疗设施配备要求等,确保基层医疗机构的就诊环境、诊疗仪器配备等各方面水平与群众基本医疗和公共卫生服务的需求相匹配。二是完善全科医生队伍建设。加强基层全科医生培养力度,定期送至大医院进修、培训,进行短期强化,建立健全全科医生考核系统。三是持续提高基层医生的待遇水平,要吸引大医院中的医生愿意扎根基层。四是加强基层卫生人才医德医风教育,树立全心全意为社区居民服务的宗旨意识,树立忠于职守、爱岗敬业、乐于奉献、文明行医的卫生行业新风尚。五是加强训练基层医患沟通技巧,把医疗、预防、保障、康复等措施落实到社区、家庭和个人,为城乡居民提供及时、便捷、人性化的医疗卫生服务。
3.3 优化基层医疗资源配置
医疗资源合理配置的关键是满足辖区居民在基本医疗服务和基本公共卫生服务的实际需要[7]。一是按各级医院的需求配置医疗资源。基层医院承担初诊、康复等医疗任务,做好分级诊疗的“守门人”。基层医院的医疗资源配置应侧重于常见病、多发病等难度较小病症以及康复诊疗和体检的需求。二是增加基层公立医院的补助比重,保障其预防、接诊、体检与康复治疗等的需要。三是强化基层公立医院的公益性特征,保证群众得到的医疗资源是公平与可及的。四是打通各级医院的医疗资源交流渠道,互通有无,避免重复建设和过度投资;推进医疗资源信息与服务的共建、共知与共享,使医疗资源配置更加科学、合理。四是二级医院要做好转诊工作,与一级、三级医院形成良性互动,既要接受三级医院向下转诊的急重症恢复期患者、术后恢复期患者等,又要接受基层医院向上转诊的患者,为转诊患者提供优先接诊、优先检查、优先诊疗等便利。
3.4 完善配套医保政策,发挥医保杠杆作用
研究表明,新农合政策能够降低县级以上医院的就医比例,同时提高了乡镇及县级医院的就医比例,新农合能够基本达到分级诊疗的目的[8]。因此要推进分级诊疗,必须要完善配套的医保政策。一是扩大不同级别医疗机构的报销比例。在一、二、三级医院分别实施不同的医疗报销比例,扩大基层的报销比率,对患者合理选择就医形成有效的引导。二是大医院就诊患者应实行按病状分级报销制度。大医院对慢性病、急诊等进行分级报销,实行总额预付,按病种付费,从而发挥医保对群众就医行为的引导作用。在实行按病状分级报销的过程中,大医院可以适当的对不同病状的患者收取不同的挂号费用,以拉大一、二、三级医院的收取费用,从而刺激群众到基层医院就医。对于通过从基层医院转院上来的病患,应按照急诊病人的报销比例进行医疗报销,以此来激励群众按分级诊疗制度有序就医。三是完善配套医保方面的法律法规。通过保障参保人员就医选择权,促进医疗市场的竞争,从而改善就医服务环境、提高医疗服务质量。国家相关机构应稳步提高基本医疗保障补助水平、筹资水平,以提高医疗保险的报销额度;地方政府应协助制定差别化的医保报销政策,加大医保政策向基层医疗机构倾斜力度。针对公立医院改革医保补偿政策的调整,实施差别化付费,推动分级诊疗,进行支付方式改革,加强精细化管理,建立奖惩并重的约束机制,完善大病保险补偿机制,保障广大老百姓的基本利益[9]。
3.5 建设医疗联合体,推动医院间互相协作
一是建立真正意义上的医疗联合体。医疗联合体为解决“看病难”问题提供了新思路,其目的是促使优质医疗资源通过医疗联合体纵向下沉,从而达到医疗资源最大化利用和居民就诊的合理分流[10]。通过建立医疗联合体,托管和直管等形式把大医院的优良医疗资源向社区辐射,让老百姓不出社区就能享受三级医院专有的服务,逐步提高公众对基层医院的信任度。湘潭市要加强六大医疗联合体之间的合作与交流,彻底改变目前只有基层医院向大医院转诊的单向上转现状,推动大医院把确诊后的慢性病治疗和手术后的康复患者积极下转至基层医院,促进医疗资源的有效合理运用。二是加大医疗联合体之间各种形式的合作交流。通过不同形式的合作交流,构建长期合作关系,畅通双线转诊的渠道,满足群众不同层次的医疗需求。专家由只在大医院任职变成优质医疗资源下沉,多点执业流动诊治。实行三级医院主任担任基层医院的“责任主任”,或兼职专家实行“双薪制”,有效促进医疗联合体由松散型向紧密型,从纯业务指导向业务加行政管理迈进。三是构建医疗联合体信息一体化平台,增强信息共享实效。通过构建信息共享的一体化平台,明确各级医院的诊疗任务,使各级医疗卫生机构能够分工协作、各司其职,完善大医院与基层医院之间的对口支援制度,及时了解基层医院的需求,有的放矢地为其提供支援。四是加快建设居民健康状况档案,通过医院之间的信息共享为双向转诊提供便利,便于转诊后医院对患者情况的把握,避免患者在转诊后进行重复检查。
[1] 赵 云.我国分级医疗体系建构路径比较[J].中国卫生事业管理,2013,(4):244-246,250.
[2] 曾耀莹.京医疗联盟重构诊疗秩序[J].中国医院院长,2013,(1):52-53.
[3] 湘潭市统计局.2014年湘潭市服务业发展报告[R].2014,2015-06-30.
[4] 方鹏骞,邹晓旭,孙 宇,等.我国分级医疗服务体系建设的关键问题[J].中国医院管理,2014,(9):1-3.
[5] 杨敬宇,杨永宏.双向转诊是构建农村分级诊疗体系的基础[J].中国医疗保险,2014,(12):18-20.
[6] 何思长,赵大仁,张瑞华,等.我国分级诊疗的实施现状与思考[J].现代医院管理,2015,(2):20-22.
[7] 王 明,杨 铨,谢馨莹,等.禄丰县医改的现状及存在问题[J].卫生软科学,2015,(11):677-681.
[8] 任向英,王永茂.城镇化进程中新农合政策对农民就医行为的影响分析[J].财经科学,2015,(3):121-130.
[9] 袁洪斌,邱鹏芳,陈静平.医保应对公立医院改革调整补偿机制的思考[J].卫生软科学,2015,(12):777-779,782.
[10] 王 琼,孙 雪,黄 宵.公立医院“医疗联合体”改革探析[J].医学与哲学(A),2014,(8):57-60.
(本文编辑:邹 钰)
Investigation and reflection on advancing hierarchical diagnosis treatment system in grass-roots public hospitals——Taking Xiangtan city of Hunan province as an example
LU Can,ZHOU Meng-fen,DING Ting-ting,XIAO Xiang-xiong
(PublicManagementSchoolofXiangtanUniversity,XiangtanHunan411105,China)
It introduces a series of measures in Xiangtan city such as that start comprehensive reform of county public hospitals,create Xiangtan medical NACF,carry out the pilot of hierarchical diagnosis treatment,promote partner assistance between the secondary or the tertiary hospitals and county hospitals,increase propaganda dynamics of hierarchical diagnosis treatment system in grass-roots public hospitals,strengthen the construction of medical and health supervision team and supervision information. Xiangtan city also had set up the hierarchical diagnosis and treatment mode,which means grass-roots first diagnosis,two-way referral system,separate treatment for acute and chronic diseases and linked mode. Xiangtan’s health care system reform has achieved huge success especially in the following areas:diagnosis and treatment transform from one-way to two-way,medical system information system’s construction,train general practitioner,break the current policy of using drug income to mend medicine loss,share regional medical resources,refine the modern hospital management and so on. At the same time,the study found that there are also some prominent problems,and the study puts forward countermeasures to solve these problems.
grass-roots public hospitals,public hospital reform,hierarchical diagnosis treatment system
2016-00-00
10.3969/j.issn.1003-2800.2016.07.002
2015年湘潭市社会发展课题“湘潭市推进基层公立医院分级诊疗体系的对策建议”的研究成果
陆 灿(1987-),男,湖南临湘人,在读硕士研究生,主要从事公共卫生治理方面的研究。
肖湘雄(1973-),男,湖南邵阳人,教授,博士,硕士生导师,主要从事公共卫生治理方面的研究。
R197.1
A
1003-2800(2016)07-0007-05
——浅谈写生的意义

