经PICC输注肠外营养所致堵管的集束干预策略
胡昱红 马翠红 任琳琳 李静
经PICC输注肠外营养所致堵管的集束干预策略
胡昱红马翠红任琳琳李静
【摘要】目的探讨经经外周置入中心静脉导管(PICC)输注肠外营养防止堵管的最佳干预策略。方法选择2010年6月至2012年6月经PICC输注肠外营养液,采用一般冲封管方法,未给予集束干预策略的40例患者作为对照组;2012年8月至2014年3月经PICC输注肠外营养液,开展集束干预策略的40例患者作为观察组,比较集束干预前后PICC堵管发生率。结果对照组出现12例患者堵管,堵管率30.0%,观察组仅1例患者出现堵管,堵管率2.5%,2组堵管率比较差异有统计学意义(P<0.05)。结论通过实施集束干预策略可有效降低PICC输注肠外营养液所致堵管的发生。
【关键词】经外周置入中心静脉导管;肠外营养液;集束干预策略;脉冲式冲管;预冲装置
【中图分类号】R 473.6
【文献标识码】A
【文章编号】1002-7386(2015)17-2699-04
doi:10.3969/j.issn.1002-7386.2015.17.050
作者单位: 050011河北省石家庄市第一医院神经外一科(胡昱红、任琳琳、李静),内分泌二科(马翠红)
肠外营养是指在患者无法正常进食的情况下,经过静脉途径,将患者所需要的营养要素,即热量(碳水化合物、脂肪乳剂)、必需和非必需氨基酸、微量元素、电解质、维生素等输注体内,保证其营养供应的一种方式。鉴于肠外营养液的渗透压较高(700~1 400 mosm/L),为高渗溶液,外周输注途径如经静脉留置针或头皮针输液易造成药物外渗、静脉炎发生[1]。经外周置入中心静脉导管(peripherally inserted central catheter,PICC)因其尖端在上腔静脉处,具有安全可靠、耐高渗、保留时间长等优点[2],可作为长时间输注肠外营养液的首选方式,但由于肠外营养液的药液成分比较特殊、输注速度缓慢、输注时间较长及PICC管道细长,所以易发生导管堵塞现象,造成输注不畅或失败,从而影响治疗的顺利进行。我们希望通过对输注方法、速度、管路维护方法的分析研究,制订出针对性的集束干预策略,报告如下。
1 资料与方法
1.1一般资料选择2010年6月至2012年6月于我院住院治疗,且经PICC输注肠外营养液患者40例为对照组,其中男22例,女18例;年龄21~82岁,平均年龄(51.50±6.99)岁;选择2012年8月至2014年3月经PICC输注肠外营养液,开展集束干预策略的40例患者为观察组,其中男25例,女15例;年龄18~76岁,平均年龄(47.00±7.84)岁。2组患者在PICC置管深度、年龄、性别比、凝血功能、置管时间、肠外营养液渗透压和浓度及输注速度方面比较,差异均无统计学意义(P>0.05)。见表1。
表1 2组患者一般情况比较 n =40,±s

表1 2组患者一般情况比较 n =40,±s
注: PT:凝血酶原时间; APTT:凝血活酶时间; TT:凝血酶时间; INR:国际标准化比值; Fib:纤维蛋白原
指标 对照组 观察组年龄(岁)51.5±6.99 47.00±7.84性别(例,男/女) 22/18 25/15置管时间(d) 16.14±1.64 15.78±1.52置管深度(cm) 45.76±4.79 46.79±2.94渗透压(mm Hg) 105.70±15.04 105.37±16.45输注速度(gtt/min) 66.50±2.91 69.96±3.62浓度(mmol/L) 475.19±23.89 439.06±42.22渗透压(mosm/L H2O) 6.51±6.56 20.12±11.91凝血功能PT(s) 12.36±2.56 13.51±1.51 APTT(s) 26.85±5.34 28.12±6.42 TT(s) 14.51±6.33 16.51±6.06 INR 1.11±0.26 1.22±0.16 Fib(g/L)3.57±1.03 3.69±0.96
1.2纳入与排除标准
1.2.1纳入标准:①因为病情需要留置PICC,且给予
肠外营养液输注。②肠外营养液连续输注时间≥3 d,每天输注时间不小于12 h。③凝血功能均正常。
1.2.2排除标准:①具有血液系统疾病患者。②因PICC导管扭曲造成堵管患者。③使用抗凝药物或活血化瘀药物治疗患者。
1.3材料(1)导管材料: Medcomp末端开口PICC导管,全长60 cm;规格: 4Fr。(2)分隔膜接头:(BDQSyte)美国BD公司生产。(3)预充装置:预充式导管冲洗器(Posiflush)美国BD公司生产,规格10 ml,是具有独立包装的一次性无针化空针套装密闭式0.9%氯化钠溶液冲管液。(4)肠外营养液成分:中/长链脂肪乳,复方氨基酸(20AA),10%氯化钠,10%葡萄糖,50%葡萄糖,门冬氨酸钾或10%氯化钾,脂溶性维生素Ⅱ,多种微量元素注射液Ⅱ,胰岛素等;配制过程严格无菌操作,配制完成立即使用,避免室温长时间放置。
1.4导管堵塞评价方法连接输液器前抽回血,用预冲装置(10 ml)脉冲式冲管后连接输液器并开至最大流速。通畅:抽取有回血,输液重力滴速≥60 gtt/min;部分堵塞:抽取有回血,输液重力滴速20~59 gtt/min;完全堵塞:抽取无回血和(或)输液重力滴速≤19 gtt/min。
1.5制定并实施集束干预策略集束干预策略是指集合一系列有循证基础的治疗及护理措施,用来处理某种难治的临床疾患[3]。经过对导管堵塞原因的分析,充分查阅资料、寻找对策并临床实践后我们制定出经PICC输注肠外营养所致堵管的集束干预策略,在临床工作中予以实行后取得了明显的成效。
1.5.1常见堵管原因分析:①肠外营养液输注时间应大于12 h并使用1.2 μm的精密过滤输液器,输注速度缓慢,如未定时脉冲式冲管则易造成堵管;②夜间巡视不及时,由于输液管路打折、液体输入停止时间过长等原因造成导管堵塞;③护理人员培训欠缺,临床PICC维护时对部分堵管的认识不充分,未给予及时溶栓通管;④未有进行肠外营养液配制护士的资质认证,未按照肠外营养液配制操作标准进行配制。肠外营养液的pH值为8,当其低于5可使脂肪乳的稳定性受到影响,高于6.6则易产生大量磷酸钙沉淀,引起管腔狭窄、堵塞,脂肪乳与肝素接触也易发生沉淀[4]。配制时不可将葡萄糖与脂肪乳直接混合,因为葡萄糖为酸性溶液,与脂肪乳混合会破坏脂肪乳的稳定性,造成细小沉淀物的形成。
1.5.2规范肠外营养液的配制:所有科室肠外营养液均交由我院经认证的普外科肠外营养液配制护士在超净台下配制,药剂师对药液配方进行审核,对配置过程各药液的加入顺序、方法进行指导和参与,配置过程中避免脂肪乳与电解质直接接触,避免钙与磷直接接触,脂肪乳剂最后缓慢加入;含脂肪乳的肠外营养液使用1.2 μm的过滤器过滤。
1.5.3输注前:抽回血对导管通畅性进行评估,如有堵塞应第一时间进行溶栓通管,导管部分堵塞或完全堵塞均可以70%乙醇1 ml灌注管腔,保留1 h后抽出导管中的药液,回抽出5 ml血液弃去后再以预冲装置脉冲式冲洗导管。如果70%乙醇疏通无效,怀疑血栓堵塞,可用5 000 U/ml尿激酶溶液灌注管腔,负压溶栓,15~30 min后抽出并回抽5 ml血液后以预冲装置脉冲式冲洗导管。如连续输注高营养液超过2周,每周使用0.1 mmol/L的碳酸氢钠2 ml冲洗管腔1次,以分解磷酸盐沉淀,减少导管堵塞机会[5]。对于出血倾向患者谨慎应用尿激酶,溶栓过程中不可强行向管腔内强行推注,避免将栓塞物及溶栓药物注入体内或造成导管破裂。如一次操作不能成功溶栓,必要时重复以上溶栓步骤,或延长药物在导管内停留时间,如栓塞物集中在导管外露段,可采用末端剪管法,需要注意的是如果剪管10 cm以上仍无法再通,需评估导管在体内位置,可通过行胸部X线检查确定导管位置,以决定继续剪管或直接拔除,拔出前行上肢彩超检查,确认导管外、血管内无附壁血栓方可拔除,如有血栓形成,则需根据医嘱给予低分子肝素皮下注射,并等待血栓机化后方可拔除。护士应当向患者做好解释及安慰工作,缓解其紧张焦虑心情,并做好拔管的心理准备。
1.5.4输注时:肠外营养液应现配现用,并在24 h内输完,输注中随时评估管路通畅性,为了适应人体代谢能力和使所输入的营养物质被充分利用,刚开始输入2 h速度为30 ml/h,如无不良反应,输入速度可调至40~60滴/min,输注结束前2 h,输入速度还应减慢[6],输入速度≤50 ml/h时使用输液泵控制滴速,如因条件限制不能配备输液泵,则需要加强巡视和宣教,确保输入顺利但速度不宜过快,避免管路打折或剧烈活动等原因导致血液返流甚至形成血栓导致堵管。另外输液环境温度应该控制在25℃以内,以避免脂肪乳破坏,引起液体变质。
1.5.5正确实施冲封管:有研究表明导管堵塞与导管留置时间无相关性,与输入液体成分是否大分子物质,封管间隔时间具有相关性[7]。罗洪等[8]研究指出,导管堵塞现象由蛋白质凝絮所致,加大0.9%氯化钠溶液冲管的用量和控制pH值可能预防或减少导管堵塞。因此我们要求肠外营养液输注过程中每4小时以
10 ml不含防腐剂的0.9%氯化钠溶液采用S-A-S~SH的方法进行脉冲式冲管[9],通过增加冲管次数达到更好的冲洗管腔内药液,降低附壁药物积聚的目的;另外需要暂时停止输入、更换其他液体前也必须更换输液器并进行导管的充分冲洗;本研究中采用10 ml规格预充装置进行脉冲式冲管,具体操作方法:用大鱼际肌推动针栓,推、停交替用力,使推出的水柱在导管内产生多方位的水流方向从而形成有效涡流(图1),以利于冲去导管壁的粘附药物。操作要点是推、停动作交替,以每推注1 ml停留1 s的速度为宜,并且保持持续推进,即使“停”时也应用大鱼际肌顶住针栓以促使管腔内正压的维持,并且避免“停”的时间过长造成已脱落的大分子颗粒回流,此法较传统匀速冲管方法更易冲净管腔内残留药液[10]。液体输注完毕先用预充装置脉冲式冲管,再以10 U/ml的肝素封管液正压封管。PICC导管如果是有针接头(肝素帽):在封管时,只将针尖斜面留在肝素帽内,边推液边拔针头,推液速度大于拔针速度。封管后先将小夹子尽量靠近穿刺点夹毕,再拔除注射器;若是无针接头:如使用正压接头,则先拔除注射器,再夹闭小夹子,封管后小夹子尽量靠近穿刺点夹闭。

图1 涡流
1.5.6避免频繁抽回血,需要抽回血时需适度冲洗。脏器功能衰竭需要严格限制入量的患者应适量冲洗,2011版输液治疗护理实践标准中提到:用于冲洗导管的不含防腐剂的0.9%氯化钠溶液的最小量取决于导管的类型和大小、患者的年龄、输液治疗的类型,建议最小量为导管内部容积的2倍。医护人员应该合理安排液体输入及静脉注射药物顺序,计算患者24 h出入量时充分考虑冲洗导管所用液量,适量缩减总液量以免加重机体负担。
1.5.7在输注的肠外营养液中不应添加任何药物[11],加入的电解质等会破坏脂肪乳滴表面的负电荷保护层,影响脂肪颗粒的稳定性,导致颗粒融合,粒径增加(正常脂肪乳剂颗粒直径0.01~1 μm,破乳后粒径会>5 μm)造成堵管。
1.5.8配制好的肠外营养液应放在4℃冰箱内,应复温后再输注[11]。肠外营养液pH值7~8,可减少水解的影响。因为当室温32℃储藏48 h肠外营养液后pH值有变化。12 h肠外营养液有颗粒崩解。4℃储藏48 h后pH值无变化。
1.6统计学分析应用SPSS 17.0统计软件,计量资料以±s表示,组间比较采用单因素方差分析,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
对照组中,12例患者出现堵管现象,占30.0%。观察组仅1例患者出现堵管现象,占2.5%。观察组的堵管率明显低于对照组(P<0.05)。见表1。
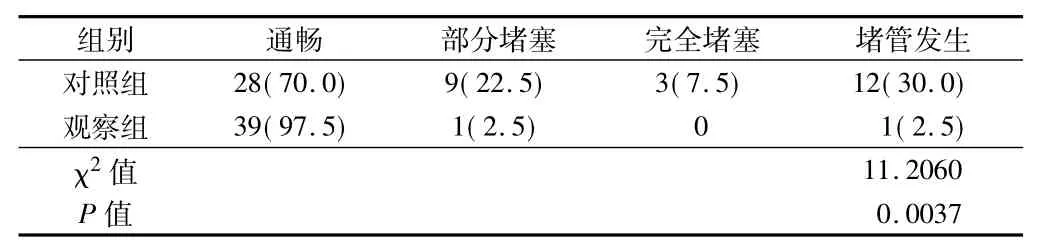
表1 2组导管堵塞情况比较 n =40,例(%)
3 讨论
为了保证患者在无法正常进食的状况下仍可以维持良好营养状况,保证机体能量供应和促进创伤愈合,肠外营养支持格外重要,鉴于外周血管静脉输注肠外营养液极其容易发生静脉炎而受到限制,同时由于经锁骨下静脉置管容易并发气胸,形成导管相关性血流感染几率高于PICC导管,颈内静脉置管在一定程度上限制患者颈部活动、敷料容易松动及在置管过程中容易损伤动脉,股动脉置管感染几率高等弊端存在,PICC则显得更具优势,但堵管并发症成为了制约经PICC长期输注肠外营养液的主要原因。多项研究分别针对PICC堵管性质、原因以及解决方法进行了分析和研究,甚至细化至规范冲封管的手法、力度、肠外营养液的配制温度等等;但欠缺的是各项研究各自为政,缺乏系统性,堵管的发生与多项因素均密切相关,任何一个环节的欠缺疏漏或不规范均可直接或间接导致管路堵塞的发生; PICC导管在临床应用过程中对于护理人员的培训也缺乏系统性和针对性,如经PICC输注血制品的导管维护、肿瘤患者化疗药物输注的导管维护等均缺乏大数据、多方面、考虑多种变量影响的研究。本研究针对肠外营养输注致堵管的发生,集合PICC管路维护相关的各项研究成果,制定出一系列有循证基础的护理措施作为经PICC输注肠外营养致堵管的集束干预策略,规范肠外营养液的配置、保存、输注,药剂师介入配方审核,由经培训的医护人员在层流室或超净台内进行配制。配好的肠外营养液标签上应注明科室、病案号、床号、姓名、药物的名称、剂量、配制日期和时间,现用现配,应在24 h内输注完毕。如需

