广泛浸润弥漫性大B细胞淋巴瘤临床诊治分析
·临床诊疗提示·
广泛浸润弥漫性大B细胞淋巴瘤临床诊治分析
黄晨,张会超,武莉丽,刘月平,刘丽宏
作者单位:050011河北省石家庄市,河北医科大学第四医院暨河北省肿瘤医院血液内科(黄晨,武莉丽,刘丽宏),检验科(张会超),病理科(刘月平)
通信作者:刘丽宏,050011河北省石家庄市,河北医科大学第四医院暨河北省肿瘤医院血液内科;E-mail:13831177920@163.com
【摘要】弥漫性大B细胞淋巴瘤(DLBCL)是一种常见的非霍奇金淋巴瘤(NHL),利妥昔单抗的出现明显改善了DLBCL患者的预后。对于DLBCL预后的评估,目前临床上普遍应用的是国际预后指数(IPI),但IPI仅结合了部分临床指标,单纯依靠IPI评估预后已经不能满足临床需要。本文总结了4例经河北省肿瘤医院诊治的广泛浸润DLBCL患者,IPI评分为中高危或高危,同时还具有累及范围广、血清蛋白明显减低、Ki-67较高、多为非生发中心来源等特点,提示预后不佳;经RCHOP方案(利妥昔单抗+环磷酰胺+多柔比星+长春新碱+泼尼松)治疗后均获得了良好疗效。为此,联合血液科、病理科、检验科对本组患者诊治与预后进行多学科协作讨论,进一步探讨DLBCL的治疗措施和预后评价指标,推动多学科间的合作。
【关键词】淋巴瘤,B细胞;淋巴瘤,非霍奇金;预后;利妥昔单抗;抗肿瘤联合化疗方案
【中图分类号】R 733.4
收稿日期:(2015-06-20;修回日期:2015-10-20)
黄晨,张会超,武莉丽,等.广泛浸润弥漫性大B细胞淋巴瘤临床诊治分析[J].中国全科医学,2015,18(35):4369-4373.[www.chinagp.net]
Huang C,Zhang HC,Wu LL,et al.Diagnosis and treatment of extensively infiltrated diffuse large B cell lymphoma[J].Chinese General Practice,2015,18(35):4369-4373.
Diagnosis and Treatment of Extensively Infiltrated Diffuse Large B Cell LymphomaHUANGChen,ZHANGHui-chao,WULi-li,etal.DepartmentofHematology,theFourthHospitalofHebeiMedicalUniversity,Shijiazhuang050011,China
Abstract【】Diffuse large B cell lymphoma(DLBCL) is a common non Hodgkin′s lymphoma(NHL).Rituximab has greatly improved the prognosis of patients with DLBCL.At present,international prognostic index(IPI) has been widely applied in prognosis prediction of DLBCL,while it only combines a portion of clinical indicators,thus the sole use of IPI in the prognosis prediction of DLBCL has been unable to satisfy current clinical demands.The paper summarized the clinical data of 4 patients with widely infiltrated diffuse large B cell lymphoma who received treatment in the Fourth Hospital of Hebei Medical University.The 4 patients had moderately high risk or high risk shown by IPI score,and their features were wide range,obvious decrease of albumin,higher Ki-67 and mostly nongerminal center-derived.Their suggested prognosis was not favorable.After the treatment with rituximab combining CHOP therapy(cyclophosphamide+doxorubicin+vincristine+metacortandracin),favorable efficacy was achieved in all the 4 patients.With the multi-disciplinary coordination among Department of Hematology,Pathology and Laboratory on the treatment and diagnosis of the 4 patients,the indicators for the treatment means and prognosis prediction of DLBCL were further explored,with a view to promote inter-disciplinary cooperation.
【Key words】Lymphoma,B-cell;Lymphoma,non-hodgkin;Prognosis;Rituximab;Antineoplastic combined chemotherapy protocols
弥漫性大B细胞淋巴瘤(DLBCL)是一种临床上常见的非霍奇金淋巴瘤(NHL),患者在临床预后上存在很大差异。目前对此种类型淋巴瘤的预后评价方法较多,其中应用最广泛的是国际预后指数(IPI)。但IPI仅结合了部分临床指标,单纯依靠IPI评估DLBCL患者的预后已经不能满足临床需要。本研究联合多学科对DLBCL患者的预后评价指标和治疗措施进行讨论,推动多学科间的合作。本文总结了4例经河北省肿瘤医院诊治的广泛浸润DLBCL患者,患者IPI评分均为中高危或高危,同时还具有已知的多个预后不良因素,这些患者经过利妥昔单抗(R)联合CHOP方案(C=环磷酰胺,H=多柔比星,O=长春新碱,P=泼尼松)治疗后均获得了良好疗效,联合多学科对DLBCL患者的临床及实验室指标进行讨论,发现了更多提示预后的实验室检查指标,并结合文献探讨新的治疗措施。
1病例简介
患者1,男,71岁,已婚。2011年1月初出现上腹胀满,进食后加重,后症状逐渐加重,于2011-02-06入院。患者2个月内体质量下降明显,无发热、盗汗。查体:巩膜及皮肤黄染,腹膨隆,脐周压痛。入院后骨髓活检未提示淋巴瘤细胞浸润骨髓。血清蛋白26.1 g/L,乳酸脱氢酶(LDH)646 U/L,β2微球蛋白(β2-MG)4.93 mg/L,C反应蛋白(CRP)45.0 mg/L,淋巴细胞计数0.73×109/L。腹腔淋巴结CT引导下穿刺活检病理:DLBCL,非生发中心来源,免疫组化:CD3ε(-)、CD20(+)、Ki-67 60%、Bcl-2(+)、MUM1(-)、Bcl-6(-)、CD10(-)、CD5(-)、Pax5(+)。正电子发射计算机断层显像(PET)示:右侧锁骨区、纵隔内、右内乳区、心缘旁、膈上、腹腔内、腹膜后及盆腔右髂血管旁多发淋巴结伴异常高代谢;右下腹肠道部位见团块状异常高代谢,相应肠壁增厚;双侧胸腔积液;盆腔积液(见图1)。诊断为:NHL(弥漫性大B细胞型,非生发中心来源)ⅣB,Ann Arbor分期Ⅳ期,淋巴瘤IPI评分4分,高危。行RCHOP方案(利妥昔单抗375 mg/m2d1,环磷酰胺750 mg/m2d2,多柔比星50 mg/m2d2,长春新碱4 mg d2,泼尼松100 mg d2~6)化疗6个疗程,过程顺利,疗程结束复查PET/CT病情达完全缓解(CR),予利妥昔单抗单药1次,后病情持续CR(见图1)。于2011年7月终止化疗,每3个月随访1次,随访39个月,病情持续缓解。
患者2~4临床资料见表1。
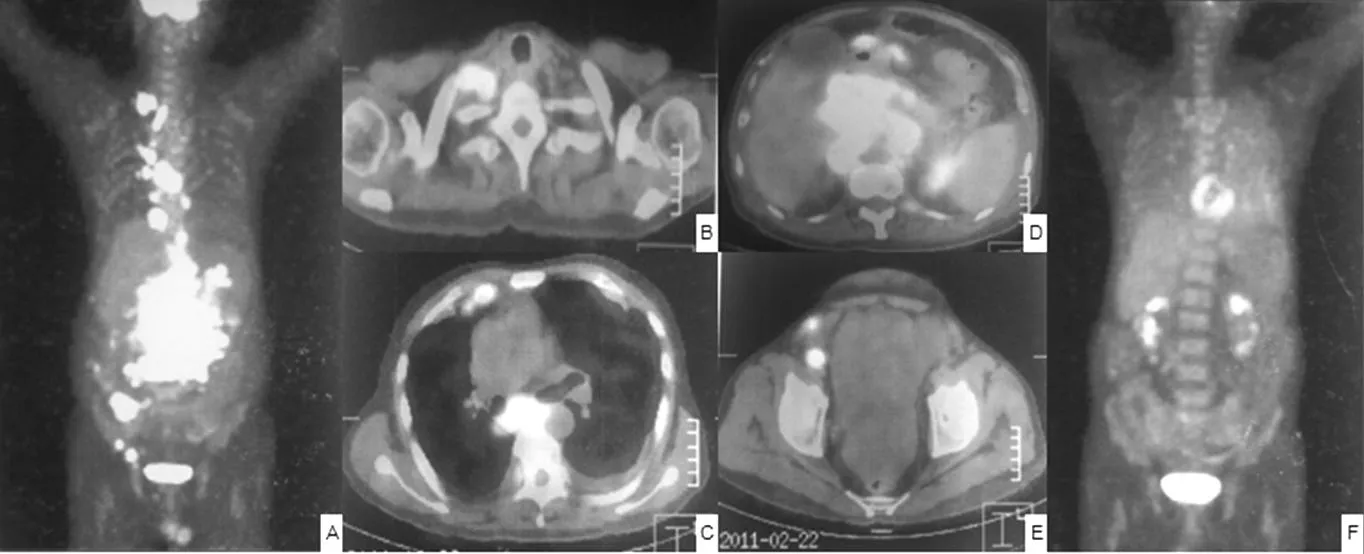
注:全身PET可见多部位异常高代谢,A显示全身多发异常高代谢灶,B、C、D和E分别显示颈胸腹部异常高代谢灶,F显示治疗后全身异常高代谢灶消失

图1 全身PET显像
注:B症状包括有不明原因的发热,体温>38 ℃,连续3 d以上;夜间盗汗(需要更换被褥的大汗);不明原因的体质量下降,在诊断前6个月内体质量减轻超过平时体质量的10%以上。β2-MG=β2微球蛋白,LDH=乳酸脱氢酶,CRP=C反应蛋白,IPI评分=国际预后指数评分,RCHOP=利妥昔单抗+环磷酰胺+多柔比星+长春新碱+泼尼松
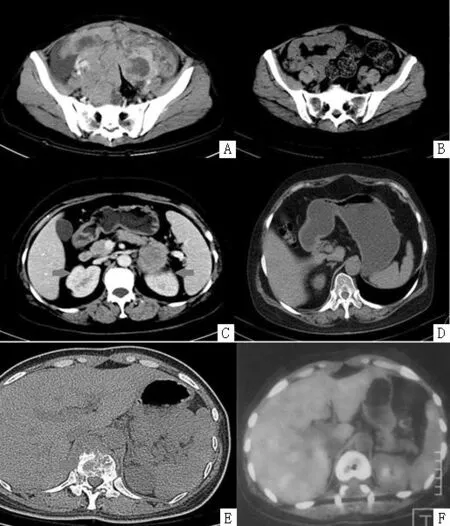
注:A和B分别为患者2治疗前后盆腔肿物CT影像,C和D分别为患者3治疗前后腹部肿物CT影像,E和F分别为患者4治疗前腹部CT及治疗后腹部PET/CT影像
图2患者治疗前后CT对比
Figure 2Comparison of CT before and after treatment
2讨论要点
4例患者IPI评分均较高,累及范围广,清蛋白水平明显降低,Ki-67水平较高,多为非生发中心来源,未进行干细胞移植,提示预后不佳,但4例患者均能很快达到缓解(见图2),随访病情持续缓解。因此联合血液科、病理科、检验科讨论:(1)DLBCL的预后评价指标;(2)DLBCL的治疗措施。
3临床讨论
刘丽宏主任(血液内科):DLBCL占所有淋巴组织恶性肿瘤的30%~40%[1]。其具有侵袭性强、生长迅速、异质性强的特点,在临床表现、形态学及免疫表型等方面均表现出明显差异。既往多以蒽环类药物为主进行多药联合化疗,部分患者需要联合放疗或干细胞移植,利妥昔单抗的出现明显改善了DLBCL患者的预后。利妥昔单抗已经在DLBCL治疗中显示出了明显优势,在美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)指南中RCHOP方案多年来一直为一线治疗方案,但本组患者就诊时一般状态较差,针对此类高危、身体状态差的患者该如何调整化疗方案呢?2013年Blood杂志发表了一项来自印度的单中心回顾性分析结果[2],该研究入组了74例危险度较高、身体状态差、肿瘤负荷大的DLBCL患者,对比了RCHOP和REPOCH方案(E=依托泊苷)的治疗效果,结果显示REPOCH方案的药物毒性要高于RCHOP方案。近期美国的癌症与白血病研究小组进行了一项多中心剂量调整的EPOCH(DA-EPOCH)联合利妥昔单抗方案的研究结果显示,患者5年疾病进展率及5年总生存率分别为81%和88%[3]。美国国家癌症研究所应用硼替佐米联合DA-EPOCH治疗复发性难治性DLBCL的研究显示,活化B细胞(ABC)型患者与生发中心B细胞(GCB)型患者相比有较高的反应率及较长的中位生存期[4],这个结果提供了DLBCL分子生物学的治疗方法。除此之外还有雷那度胺、ibrutinib等药物的开发应用,随着更多肿瘤机制的阐明,药物的作用靶点将越来越多,在治疗方案的选择上也会有更强的针对性,甚至已经出现了多种靶向药物联合方案。
刘月平主任(病理科):对于DLBCL预后的评估,目前临床上应用的IPI仅结合了部分临床指标,不能反映患者临床整体情况,特别是没有包括肿瘤分子生物学指标,不能反映淋巴瘤分子水平上的差异[5]。因此在DLBCL的治疗中需要寻找特异性的分子生物学指标来判断其预后。
本组4例患者中3例Bcl-2阳性。多数学者认为Bcl-2阳性提示不良预后。Wilson等[6]研究结果提示Bcl-2阳性患者5年无进展生存率明显低于阴性患者。同样Jovanovic等[7]研究显示Bcl-2(50%肿瘤细胞阳性为分界)强阳性患者较弱阳性患者CR率及5年总生存率均明显降低。但也有研究者得出不一致的结果,认为Bcl-2是否阳性与患者预后无明显相关性[1]。来自德国的研究共入组292例DLBCL患者,CHOP组中Bcl-2阴性患者2年总生存率明显高于阳性患者,而RCHOP组间无明显差异[8],提示联合利妥昔单抗化疗可以克服DLBCL患者Bcl-2阳性所造成的不良预后。
CD5也是判断预后的重要分子学标志物,2002年日本的一项多中心研究显示,与CD5阴性DLBCL患者相比,CD5阳性患者在总生存率方面显示出了明显的劣势,进一步研究显示CD5阳性的DLBCL在前期显示出很强的侵袭性,而生存期超过5年后生存曲线稍有好转[9]。同时CD5阳性的DLBCL患者中枢神经系统复发率有明显升高趋势,且影响其预后[10]。本组4例患者CD5均阴性,是其预后良好指标之一。
Ki-67是判断肿瘤侵袭性的重要指标,与患者预后密切相关,部分学者认为Ki-67>60%的患者较≤60%的患者5年总生存率明显减低[7]。也有学者认为Ki-67>70%的患者与≤70%的患者预后存在明显差异[11]。这两项研究均提示高Ki-67表达预后不佳,但表达高低的界限并不确定。有学者认为高Ki-67表达的非生发中心来源的DLBCL患者联合利妥昔单抗治疗受益可能会减低[12]。同时也有相反的研究结果,认为低Ki-67是不良预后的指标[13],可能与其低增殖造成化疗不敏感有关,究竟DLBCL与Ki-67的关系如何尚需要更大样本量的试验来证实。
大部分研究结果提示Bcl-6是一个有利的预后因素[14-15],Winter等[16]研究显示联合利妥昔单抗治疗可能仅适用于Bcl-6阴性患者。但也有研究认为Bcl-6与DLBCL患者预后呈负相关或不相关,考虑到Bcl-6是DLBCL所有免疫标志物中阳性判别可重复性和染色稳定性最差者之一,这种不同结果的出现可能与Bcl-6阳性判断标准不同有关。
无论是生发中心来源或非生发中心来源的DLBCL患者,联合利妥昔单抗治疗后预后均有所改善,但生发中心来源患者预后明显好于非生发中心来源患者[1,17-18]。本组4例患者中3例来源于非生发中心,提示预后不佳。
综合以上,联合分子生物学指标对患者预后的预测更具有指导意义,随着DLBCL分子生物学的研究进展,更多预后的相关指标将会被发现,对患者的预后判定将会越来越精确,也会改变目前治疗上以RCHOP为主流的治疗模式。
张会超主管技师(检验科):低清蛋白血症是肿瘤的常见并发症,在淋巴瘤患者中也经常发生,是影响肿瘤患者预后的重要指标之一。Ngo等[19]研究分析了279例DLBCL患者的预后,结果显示低清蛋白水平是CHOP方案治疗组患者的独立预后不良影响因素之一,而对联合利妥昔单抗治疗组预后却无影响。本组4例患者均出现低清蛋白血症,但联合利妥昔单抗治疗可能克服了其不良预后。
LDH和CRP也是淋巴瘤患者两项重要的血清指标。Shipp等[20]认为LDH对长期生存的预测价值较Ann Arbor分期更精确,LDH水平增高提示恶性淋巴瘤患者负荷增大,淋巴结外转移倾向大,恶性程度高。CRP是侵袭性NHL预后指标之一,Herishanu等[21]研究显示在侵袭性NHL早期治疗中血清CRP水平不能尽快降至5 mg/L以下的患者,将会有更差的疾病进展率、早期复发率及总生存率。同样,Khalifa等[22]研究认为Ⅳ期NHL患者较Ⅰ、Ⅱ和Ⅲ期患者的CRP和LDH明显升高,同时有更低的清蛋白水平,进一步研究显示肿瘤坏死因子α(TNF-α)和白介素2(IL-2)、CRP、LDH存在明显正相关,与清蛋白水平呈负相关。然而高TNF-α和IL-2水平提示更高的肿瘤负荷及更差的预后。
本组有3例患者淋巴细胞计数明显减低,淋巴细胞计数较低的DLBCL患者也具有更差的预后,Oki等[23]分析了221例DLBCL患者,初诊时淋巴细胞计数<1.0×109/ L组表现为分期晚、体力状态(ECOG)评分大于2分、LDH水平较高、淋巴结外累及大于2、β2-MG水平升高、IPI评分高,且患者CR率、生存率相对低,无进展生存时间更短;进一步行亚组分析发现使用利妥昔单抗后可改善淋巴细胞计数,减少亚组总生存率,高淋巴细胞计数亚组不能从中获益,且在IPI评分较高亚组尤为明显。而Gergely等[24]研究显示初诊时淋巴细胞计数<0.9×109/L组预后相对较差,进一步分析淋巴细胞亚群发现T淋巴细胞计数下降是不良预后因素。
本组4例患者虽然均为Ann Arbor分期Ⅳ期患者,但其均未出现骨髓浸润,那么骨髓浸润作为淋巴结外累及的特殊情况会对患者预后产生何种影响呢?Campbell等[25]研究的DLBCL患者中,随着骨髓浸润程度的增加,无进展生存期和总生存期明显缩短。在利妥昔单抗治疗时骨髓浸润是否继续影响预后呢?Kang等[26]研究共入组567例初治DLBCL患者,骨髓浸润发生率为8.5%,中位随访时间为33.2个月,无骨髓浸润组无病生存率及总生存率分别为67.5%、76.3%,明显高于有骨髓浸润组的40.1%、44.3%;而且还观察到在Ⅳ期患者中骨髓浸润患者较无骨髓浸润者无事件生存率更低。由此说明4例患者骨髓未累及可能在改善预后中发挥一定优势,但骨髓浸润的淋巴瘤类型及浸润程度与预后关系还期待更大样本量的临床研究。
小结:DLBCL是一种常见的NHL,其侵袭性强,临床表现多样,国内外对其治疗方案的研究较多,针对年轻中高危(经年龄校正的IPI评分≥2 分)患者,目前尚无标准方案,推荐在RCHOP的基础上增加药物或给药密度以提高疗效。对于经治后达到CR的高危患者,也推荐进行自体造血干细胞移植作为巩固治疗。由于NCCN指南中没有按上述标准进行明确的分层治疗,造成很多中国医生认为RCHOP是所有DLBCL患者的标准治疗方案;同时,也有临床研究数据认为强化治疗的近期疗效(CR率)并不优于RCHOP。也有更多的研究证明对于年轻中高危患者RCHOP的远期疗效不如强化疗联合干细胞移植,强化疗中何种方案最好目前尚无定论。虽然DA-EPOCH-R、联合硼替佐米治疗等新的治疗方案显示出了明显优势,但仍需大样本病例研究及长期随访观察。
对于DLBCL患者预后的评估也存在很多争议,随着实验室检测指标的细化以及病理分子生物检测手段的改进,特别是长期随访的大样本病例研究结果不断报道,传统的单纯依靠IPI作为预后评价的标准受到了极大的挑战,对DLBCL患者的预后评价进入了多元化时代,如Bcl-2、CD5、淋巴细胞计数、CRP等均与DLBCL患者预后存在明显相关,但确切临床意义仍有待于更多的前瞻性临床试验予以证实。本组4例患者CD5阴性、无骨髓浸润是其预后的优势;而高IPI、低清蛋白血症、低淋巴细胞计数、Bcl-2阳性、来源于非生发中心、高LDH、高CRP、高Ki-67多被认为是预后不良因素,其中Ki-67、Bcl-2及Bcl-6对预后的影响仍存在争议,虽然通过联合利妥昔单抗治疗能够克服部分不良预后,但还需要更多病例以及长时间随访进一步明确DLBCL患者的预后及相关影响因素。
参考文献
[1]Hans CP,Weisenburger DD,Greiner TC,et al.Confirmation of the molecular classification of diffuse large B-cell lymphoma by immunohistochemistry using a tissue microarray[J].Blood,2004,103(1):275-282.
[2]Sengar M,Menon H,Dangi H,et al.Comparison of treatment outcomes with EPOCH-Rituximab Versus CHOP-Rituximab in patients with de-novo intermediate and high risk International Prognostic Index(IPI) diffuse large B-cell lymphoma(DLBCL):a single center retrospective analysis[J].Blood,2013,122(1):e5115.
[3]Wilson WH,Jung SH,Porcu P,et al.A Cancer and Leukemia Group B multi-center study of DA-EPOCH-rituximab in untreated diffuse large B-cell lymphoma with analysis of outcome by molecular subtype[J].Haematologica,2012,97(5):758-765.
[4]Dunleavy K,Pittaluga S,Czuczman MS,et al.Differential efficacy of bortezomib plus chemotherapy within molecular subtypes of diffuse large B-cell lymphoma[J].Blood,2009,113(24):6069-6076.
[5]Du ZG,Bao Y,Tang F.Immunohistochemical profiles and their prognositic role in diffuse large B-cell lymphoma[J].Fudan University Journal of Medical Sciences,2009,36(3):281-287.(in Chinese)
杜尊国,包芸,唐峰.弥漫性大B细胞淋巴瘤的免疫学亚型与预后的关系[J].复旦学报:医学版,2009,36(3):281-287.
[6]Wilson WH,Dunleavy K.Phase Ⅱ study of dose-adjusted EPOCH and rituximab in untreated diffuse large B-cell lymphoma with analysis of germinal center and post-germinal center biomarkers[J].J Clin Oncol,2008,26(16):2717-2724.
[7]Jovanovic MP,Jakovic L,Bogdanovic A,et al.Poor outcome in patients with diffuse large B-cell lymphoma is associated with high percentage of Bcl-2 and Ki 67-positive tumor cells[J].Vojnosanit Pregl,2009,66(9):738-743.
[8]Mounier N,Briere J,Gisselbrecht C,et al.Rituximab plus CHOP (R-CHOP) overcomes Bcl-2-associated resistance to chemotherapy in elderly patients with diffuse large B-cell lymphoma (DLBCL) [J].Blood,2003,101(11):4279-4284.
[10]Miyazaki K,Yamaguchi M,Suzuki R,et al.CD5-positive diffuse large B-cell lymphoma:a retrospective study in 337 patients treated by chemotherapy with or without rituximab[J].Ann Oncol,2011,22(7):1601-1607.
[11]Broyde A,Boycov O,Strenov Y,et al.Role and prognostic significance of the Ki-67 index in non-Hodgkin′s lymphoma[J].Am J Hematol,2009,84(6):338-343.
[12]Li ZM,Huang JJ,Xia Y,et al.High Ki-67 expression in diffuse large B-cell lymphoma patients with non-germinal center subtype indicates limited survival benefit from R-CHOP therapy[J].Eur J Haematol,2012,88(6):510-517.
[13]Hasselblom S,Ridell B,Sigurdardottir M,et al.Low rather than high Ki-67 protein expression is an adverse prognostic factor in diffuse large B-cell lymphoma[J].Leuk Lymphoma,2008,49(8):1501-1509.
[14]Uccella S,Placidi C,Marchet S,et al.Bcl-6 protein expression,and not the germinal centre immunophenotype,predicts favourable prognosis in a series of primary nodal diffuse large B-cell lymphomas:a single centre experience[J].Leuk Lymphoma,2008,49(7):1321-1328.
[15]Maeshima AM,Taniguchi H,Fukuhara S,et al.Bcl-2,Bcl-6 and the International Prognostic Index are prognostic indicators in patients with diffuse large B-cell lymphoma treated with rituximabcontaining chemotherapy[J].Cancer Sci,2012,103(10):1898-1904.
[16]Winter JN,Weller EA,Horning SJ,et al.Prognostic significance of Bcl-6 protein expression in DLBCL treated with CHOP or R-CHOP:a prospective correlative study[J].Blood,2006,107(11):4207-4213.
[17]Fu K,Weisenburger DD,Choi WW,et al.Addition of rituximab to standard chemotherapy improves the survival of both the germinal center B-cell-like and non-germinal center B-cell-like subtypes of diffuse large B-cell lymphoma[J].J Clin Oncol,2008,26(28):4587-4594.
[18]Lenz G,Wright G,Dave SS,et al.Stromal gene signatures in large-B-cell lymphomas[J].N Engl J Med,2008,359(22):2313-2323.
[19]Ngo L,Hee SW,Lim LC,et al.Prognostic factors in patients with diffuse large B cell lymphoma:before and after the introduction of rituximab[J].Leuk Lymphoma,2008,49(3):462-469.
[20]Shipp M,Harringti D,Anderson J,et al.A predictive model for aggressive non-Hodgkin′s lymphoma.The International Non-Hodgkin′s Lymphoma Prognostic Factors Project[J].N Engl J Med,1993,329(14):987-994.
[21]Herishanu Y,Perry C,Braunstein R,et al.Early-mid treatment C-reactive protein level is a prognostic factor in aggressive non-Hodgkin′s lymphoma[J].Eur J Haematol,2007,79(2):150-154.
[22]Khalifa KA,Alkilani AA,Ismail H,et al.Evaluation of some biochemical markers as prognostic factors in malignant lymphoma[J].J Egypt Natl Canc Inst,2008,20(1):47-54.
[23]Oki Y,Yamamoto K,Kato H,et al.Low absolute lymphocyte count is a poor prognostic marker in patients with diffuse large B-cell lymphoma and suggests patients′ survival benefit from rituximab[J].Eur J Haematol,2008,81(6):448-453.
[24]Gergely L,Váncsa A,Miltényi Z,et al.Pretreatment T lymphocyte numbers are contributing to the prognostic significance of absolute lymphocyte numbers in B-cell non-Hodgkins lymphomas[J].Pathol Oncol Res,2011,17(2):249-255.
[25]Campbell J,Seymour JF,Matthews J,et al.The prognostic impact of bone marrow involvement in patients with diffuse large cell lymphoma varies according to the degree of infiltration and presence of discordant marrow involvement[J].Eur J Haematol,2006,76(6):473-480.
[26]Kang BW,Moon JH,Chae YS.Clinical outcome of Rituximab-Based Therapy (RCHOP) in diffuse large B-cell lymphoma patients with bone marrow involvement[J].Cancer Res Treat,2013,45(2):112-117.
(本文编辑:赵跃翠)

