胃十二指肠穿孔腹腔镜与开腹手术治疗的对比
徐刚潮,向广阳,陈勇平
(惠东县人民医院普外科,广东 惠东 516300)
胃十二指肠穿孔腹腔镜与开腹手术治疗的对比
徐刚潮,向广阳,陈勇平
(惠东县人民医院普外科,广东 惠东 516300)
摘要:目的比较腹腔镜与开腹手术治疗胃十二指肠穿孔的临床疗效。方法将138例胃十二指肠穿孔患者按手术方式的不同分为2组,腹腔镜组(68例)行腹腔镜下胃十二指肠穿孔修补术;开腹组(70例)行开腹胃十二指肠穿孔修补术。对2组患者手术时间、术后镇痛剂使用率、胃肠功能恢复时间、住院时间、并发症发生率等进行比较。结果腹腔镜组术后胃肠功能恢复时间、住院时间均明显短于开腹组,术后镇痛剂使用率明显低于开腹组(均P<0.05);2组手术时间比较差异无统计学意义(P>0.05)。腹腔镜组术后并发症发生率为2.94%,开腹组术后并发症发生率为12.85%,2组比较差异有统计学意义(P<0.05)。结论腹腔镜下胃十二指肠穿孔修补术具有创伤小、恢复快、痛苦少、住院时间短及并发症少等优势,是治疗胃十二指肠穿孔的理想术式。
关键词:胃十二指肠穿孔; 腹腔镜; 开腹; 对比研究
近年来随着腹腔镜技术的日益成熟,腹腔镜下胃十二指肠溃疡穿孔修补术逐步在基层医院开展应用,有关腹腔镜下胃十二指肠穿孔修补术的研究报道日益增多[1-2]。2008年3月至2014年3月,惠东县人民医院普外科对收治的138例胃十二指肠穿孔患者分别采用腹腔镜及传统手术治疗,探讨2种手术方式的临床效果,为胃十二指肠穿孔的手术方式选择提供指导依据。
1对象与方法
1.1研究对象
选择本院收治的胃十二指肠穿孔患者138例,男77例,女61例,年龄18~85岁,平均(32±4.2)岁;发病时间2 h~3 d,平均(13.0±5.8)h。其中128例患者术前腹部立位X线片检查均见“膈下新月形游离气体影”,10例腹部立位X线片检查未见明显异常。125例患者术前腹部B超检查示腹腔内有不同程度的积液。均排除严重心、肺功能不全,肝、肾功能不全及凝血功能障碍的患者。
根据手术方式的不同将138例患者分为腹腔镜组(n=68)和开腹组(n=70)。2组患者性别、年龄、发病时间及影像学检查等方面比较差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法
所有患者入院后行常规术前检查及准备,入院后1~8 h急诊行手术治疗。腹腔镜组均采用气管插管、全身麻醉。在脐下缘作1 cm切口穿刺造二氧化碳气腹,腹内压为1.6~2.0 kPa,置戳卡及30°腹腔镜;再分别于左、右锁骨中线肋缘下2 cm处作0.5 cm切口,置戳卡及操作器械。直视下用吸引管清除腹腔积液,用0-3可吸收线于穿孔处行间断全层缝合修补破口2~3针,再将部分带蒂大网膜覆盖破口处,用原缝线结扎固定。温盐水冲洗膈下、结肠旁沟及盆腔,常规于温氏孔处留置多功能引流管引流,自右上腹肋缘下戳孔处引出。开腹组采用硬膜外麻醉或气管插管、全身麻醉。于上腹正中线作探查切口,切口长10~15 cm,行传统的胃十二指肠穿孔修补术,常规于温氏孔处留置多功能引流管引流。
2组中对超过40岁的胃穿孔患者或怀疑溃疡为恶性者,术中取溃疡组织送快速冰冻检查。术后给予胃肠减压、抑酸、抗生素抗感染、营养支持等处理。记录并观察2组患者手术时间、术后镇痛剂使用率、胃肠功能恢复时间、平均住院时间及并发症(戳孔处感染、切口感染或脂肪液化、腹腔残余脓肿、粘连性肠梗阻等)发生率等指标的变化。
1.3统计学方法
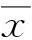
2结果
所有患者均治愈,术中证实胃溃疡穿孔35例,十二指肠溃疡穿孔100例,胃窦部癌性穿孔3例(腹腔镜组1例改中转开腹行胃癌根治术)。腹腔镜组术后胃肠功能恢复时间、住院时间均较开腹组明显缩短,术后镇痛剂使用率较开腹组明显降低(均P<0.05);2组手术时间比较差异无统计学意义(P>0.05)。腹腔镜组术后出现并发症2例(均为戳孔处感染),并发症发生率为2.94%;开腹组术后出现并发症9例(切口感染或脂肪液化5例,腹腔残余脓肿1例,粘连性肠梗阻3例),并发症发生率为12.85%,腹腔镜组并发症发生率明显低于开腹组(P<0.05)。见表1。

表1 2组患者临床资料的比较
3讨论
胃十二指肠溃疡急性穿孔是基层医院普外科的常见病及多发病,大多数需要急诊手术治疗。由于部分胃十二指肠溃疡穿孔的病例,其胸腹部X线片不一定表现出“膈下新月形游离气体影”,为临床诊断带来困难,导致传统开腹手术时机选择存在犹豫,可能会延误病情。早期腹腔镜探查有助于明确诊断,避免因局部继发改变而加大手术难度,同时可明显减少术后并发症的发生[3]。本研究中有10例患者术前腹部立位X线片检查未见明显异常,经腹腔镜探查证实为胃十二指肠溃疡穿孔,同时在腔镜下完成穿孔修补术,避免了病情的延误。
传统开腹手术创伤大、恢复慢,患者术后痛苦明显,常并发切口感染、腹腔残余脓肿、肠粘连等并发症。本研究结果显示:与开腹组相比,腹腔镜手术组术后胃肠功能恢复时间、住院时间明显缩短,术后镇痛剂使用率及并发症(腹腔残余脓肿、切口感染、粘连性肠梗阻等)发生率明显降低(均P<0.05),考虑与腹腔镜手术下列优势有关:1)腹腔镜手术创伤小、术后疼痛轻,基本不用止痛药物。2)手术切口小,术中切口保护好,基本无污染,大大避免了切口感染、切口裂开及切口疝等传统手术并发症的发生。3)术中操作轻柔,对胃肠道刺激及干扰小,可最大限度地避免腹腔粘连等并发症发生。4)术中能充分暴露,及时清除膈下、肠间隙、盆腔等积液,同时方便冲洗引流,降低术后腹腔残余脓肿等并发症的发生。5)腹腔镜手术应激反应的程度小于开腹手术,术后交感神经兴奋性和儿茶酚胺水平低于开腹胃穿孔修补术,而血清胃泌素水平在腹腔镜手术术后受到的抑制也弱于开腹手术,对胃肠功能紊乱的抑制作用较开腹手术减轻,从而术后胃肠功能恢复快[4-5]。6)胃肠功能恢复快、进食早,住院时间明显缩短。由于腹腔镜手术冲洗时间相对耗时较长,但减少了开、关腹所需的时间,因此腹腔镜组手术时间与开腹组比较差异无统计学意义(P>0.05)。
腹腔镜下胃十二指肠穿孔修补术的注意事项:1)注意全面探查,避免漏诊、误诊。穿孔灶多在脓苔明显附着处,有时寻找困难,注意隐匿性穿孔、胃后壁穿孔或肠穿孔的可能。2)缝合穿孔部位以可吸收线为宜,沿十二指肠纵轴缝合;如破口直径大,缝合后先不打结,填塞部分网膜后再打结,避免缝合口撕裂及术后瘘形成。3)年龄超过40岁胃穿孔患者,或高度怀疑溃疡为恶性时,建议行病灶活检。本研究中有3例患者(腹腔镜组1例)证实为癌性穿孔,由于本院为基层医院,受设备和技术所限,术中及时改为中转开腹手术治疗。4)术中冲洗至关重要。注意重点冲洗双侧膈下、结肠沟、髂窝及盆腔等部位,避免发生术后腹腔脓肿等并发症。可根据需要改变体位,按左膈下-左髂窝-盆腔-右髂窝-右肝下-右肝上的顺序进行冲洗至液体清亮[6]。5)腹腔镜下胃十二指肠穿孔修补术后腹腔置管引流应列为常规[7],有利于术后腹腔残余积液的引流、并发症的观察及处理。本研究中术后患者全部行温氏孔置管引流,有助于患者快速康复及减少并发症。
总之,腹腔镜下胃十二指肠穿孔修补术具有创伤小、恢复快、痛苦小、住院时间短及并发症少等优势,只要熟练掌握腔镜下缝合、暴露、冲洗等技巧,该术式安全可行,是治疗胃十二指肠穿孔的理想选择。
参考文献:
[1]卜震.腹腔镜与开腹胃十二指肠溃疡穿孔修补术的临床研究[J].中国普通外科杂志,2013,16(1):71-73.
[2]王同祥,高才兵.腹腔镜胃十二指肠溃疡穿孔修补术68例临床疗效分析[J].山西医药杂志,2014,43(7):803-804.
[3]王玉祥,李应红,刘住客.基层医院腹腔镜下急性胃十二指肠穿孔修补术38例报告[J].中国微创外科杂志,2010,10(8):755-756.
[4]Tsumura H,Ichikawa T,Hiyama E,et al.Laparoscopic and open approach in perforated peptic ulcer [J].Hepatogastroenterology,2004,51(59):1536-1539.
[5]任骏,吴彪,龚昭.胃穿孔腹腔镜修补术与开腹修补术术后胃肠动力恢复的对比研究[J].腹腔镜外科杂志,2009,14(1):38-40.
[6]罗红杰,张晓琼,李乐其,等.腹腔镜修补术治疗胃十二指肠溃疡穿孔35例报告[J].腹腔镜外科杂志,2010,15(5):347-348.
[7]李强,邹盛海,程全顺,等.腹腔镜缝合修补消化性溃疡穿孔29例报告[J].腹腔镜外科杂志,2009,14(4):285-286.
(责任编辑:周丽萍)
收稿日期:2014-08-25
作者简介:徐刚潮(1976—),男,硕士,副主任医师,主要从事普通外科及微创外科的临床研究。
中图分类号:R656.6
文献标志码:A
文章编号:1009-8194(2015)07-0040-03
DOI:10.13764/j.cnki.lcsy.2015.07.014
Comparison of Laparoscopic and Open Surgery
for Gastroduodenal Perforation
XU Gang-chao,XIANG Guang-yang,CHEN Yong-ping
(DepartmentofGerenalSurgery,HuidongPeople’sHospital,Huidong516300,China)
ABSTRACT:ObjectiveTo compare the clinical effects of laparoscopic and open surgery on gastroduodenal perforation.MethodsA total of 138 patients with gastroduodenal perforation were randomly assigned to receive either laparoscopic repair of perforated gastroduodenal ulcer(68 patients) or open repair of perforated gastroduodenal ulcer(70 patients).The operative time,postoperative analgesic usage,time to recovery of gastrointestinal function,hospital stay and incidence of complications were compared between the two groups.ResultsCompared with open group,the time to recovery of gastrointestinal function and length of hospital stay were shortened and the postoperative analgesic usage was reduced in laparoscopic group(P<0.05).Furthermore,the incidence of complications in laparoscopic group was lower than that in open group(2.94% vs 12.85%,P<0.05).There was no significant difference in the operative time between the two groups(P>0.05).ConclusionLaparoscopic repair is ideal for gastroduodenal perforation and offers the advantages of smaller trauma,quicker recovery,less pain,shorter hospital stay and fewer complications.
KEY WORDS:gastroduodenal perforation; laparoscopic surgery; open surgery; comparison

