延期手术对进展期直肠癌新辅助治疗后肿瘤降期及术后并发症的影响
张 斌 汪 昱
(上海交通大学医学院附属第六人民医院普外科 上海 200233)
根据本院实际情况,回顾分析自2007年-2012年期间行新辅助治疗后进行手术的进展期直肠癌患者,根据其新辅助治疗与手术间隔的长短分为延期手术组(10周以上)和对照组(6周以内),通过比较两组患者肿瘤降期及术后并发症,来初步评估延期手术对于接受新辅助治疗的直肠癌患者的影响。
1 材料与方法
1.1 研究对象:回顾分析2007年1月-2012年12月我科收治的,经体查、病理及影像学确诊的成人低位进展期结直肠癌患者。选择进展期低位直肠癌进行新辅助治疗后进行手术的患者,根据术前新辅助治疗与手术之间的时间间隔长短分为延期组和对照组,延期组间隔为10周以上,对照组为6周以内。
入选标准:进展期直肠癌患者,临床分期为T3-4N0及任何T,N1-2,距肛门12厘米以内的肿瘤,术前完成至少两个周期的标准新辅助治疗(包含放化疗)患者,根治手术方式遵循根治性切除的原则,至少达到R1切除,术后至少完成4个放化疗治疗周期,术后随访资料完整。
排除标准包括:新辅助治疗不规范,包括用药不规范及治疗周期不规范;根治手术未达到R0或R1切除标准;术前或者术中探查有转移者。
最终75例患者纳入分析,按照新辅助治疗结束至手术日期的时间间隔分为两组,大于10周(含10周)的为延期组,小于6周(含6周)的为对照组。延期组32例,对照组43例。其中延期组男性21例,女性11例,新辅助治疗结束与手术的时间间隔平均为11.85周,对照组男性30例,女性13例,时间间隔平均为5.37周。
1.2 治疗方法
1.2.1 新辅助治疗方案:根据记录的病例资料,放疗采用分割照射,每周照射5Gy,共5周,总剂量25Gy。化疗采用5-Fu单药,在第一及第五周放疗时,采用静脉5-Fu+LV滴注(5-FU:400mg/m2/day;Leucovorin:20mg/m2/day),连续5天。11例患者因全身情况等原因,采用单纯放疗。
1.2.2 手术方式:两组患者根据肿瘤距肛缘的位置选择手术方式,根治术式包括经腹会阴联合切除、经腹前切除以及Hartmann手术,不能根治切除直肠癌患者采用姑息切除+乙状结肠造瘘,不能切除直肠原发病灶患者采用单纯乙状结肠造瘘术。
1.2.3 术后病人给予常规的辅助化疗,其具体方案包含:标准的Folfox6或Folfox4方案,4-6个周期;单纯5-Fu为主的化疗方案:5-Fu为主的静脉辅助化疗方案,采用静脉5-Fu滴注(5-FU:400mg/m2/day;Leucovorin:20mg/m2/day),连续5天,28天重复为一周期,共4-6个周期。
1.3 记录资料及检测指标
1.3.1 新辅助治疗后肿瘤检测指标:查阅两组患者的新辅助治疗前后肛指检查、肠镜检查、影像学检查等资料,记录评估肿瘤大小、测量肿瘤最大直径、侵犯的层次、淋巴结转移情况以及有无远处转移,根据上述结果,采用RECIST标准进行评估(详见表1)。

表1 RECIST标准
1.3.2 手术治疗后观测指标:记录两组手术治疗后不良事件(adverse event,AE)的比较。评估不良事件的指标采用WHO分级方法(详见表2),包括术后骨髓抑制包括:白细胞降低、贫血、血小板降低、肝肾功能损害、感染相关并发症(包括腹腔感染,切口感染,肺部感染,尿路感染)。同时统计吻合口相关并发症。
1.3.3 记录手术后病理资料,通过调取患者术后病理的切片,请两名病理科医师同时评估,两者结果如有很大差异,再请第三位高年资医师评估,评估标准见图1。
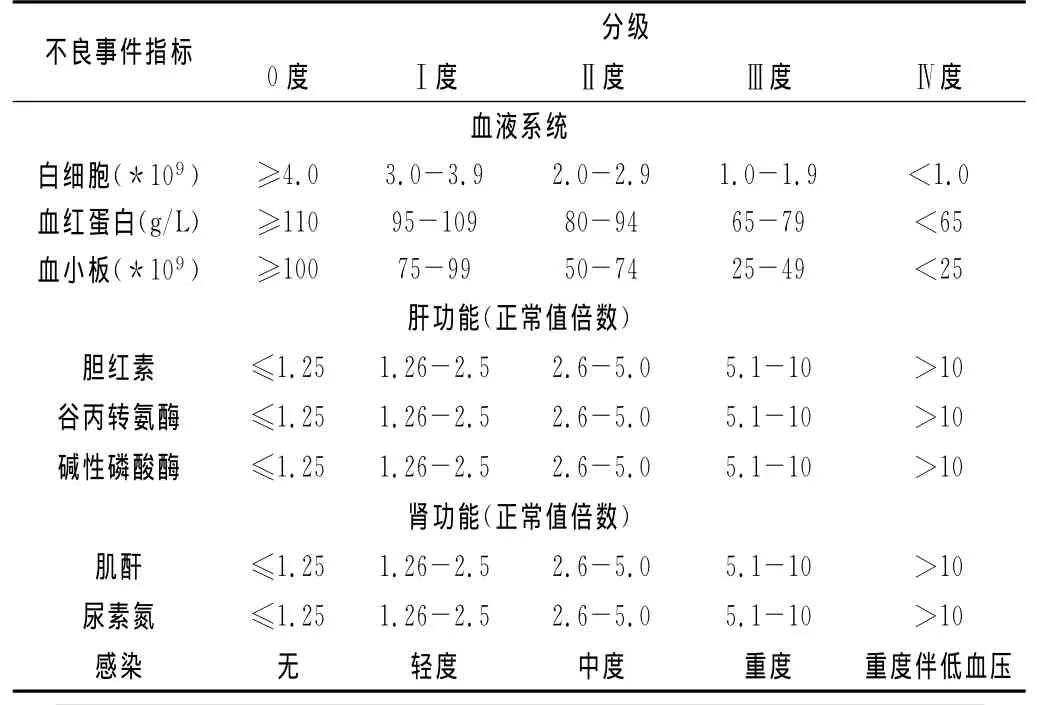
表2 WHO不良事件分级方法
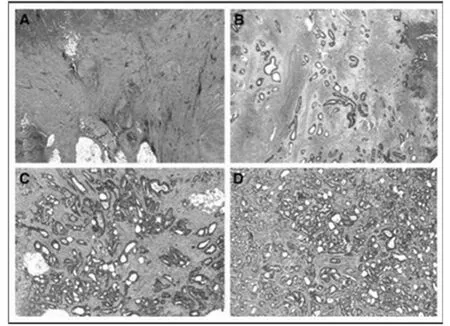
图1 新辅助治疗后病理学评估标准
A(完全反应)无活的癌细胞残留;B(中度反应)单个或小簇癌细胞残留;C(轻度反应)残留癌灶,间质纤维化;D(反应不良)仅少数或未见癌细胞消退。
1.4 统计学方法:采用SPSS18.0软件对所有数据进行统计分析和处理,计数资料采用卡方检验或Fisher精确概率法,等级资料采用秩和检验,计量资料采用t检验。当P<0.05时,具有统计学意义,表明两组存在差异。
1.5 病理评估标准:病理学评估通过调取患者术后病理的切片,请两名病理科医师同时评估,两者结果如有很大差异,再请第三位高年资医师评估。
2 结 果
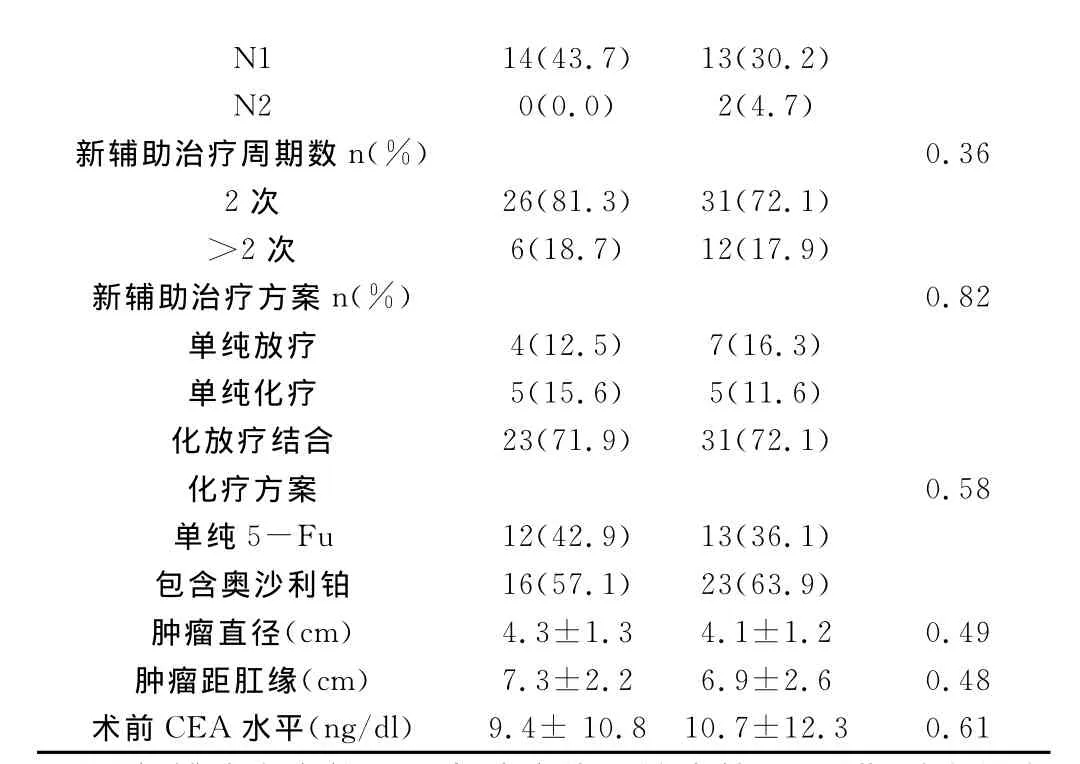
2.1 分析比较延期组和对照组的临床资料:其结果表明延期组和对照组患者在其性别,年龄,术前T分期和N分期分期等临床资料比较无统计学差异,详见表3。
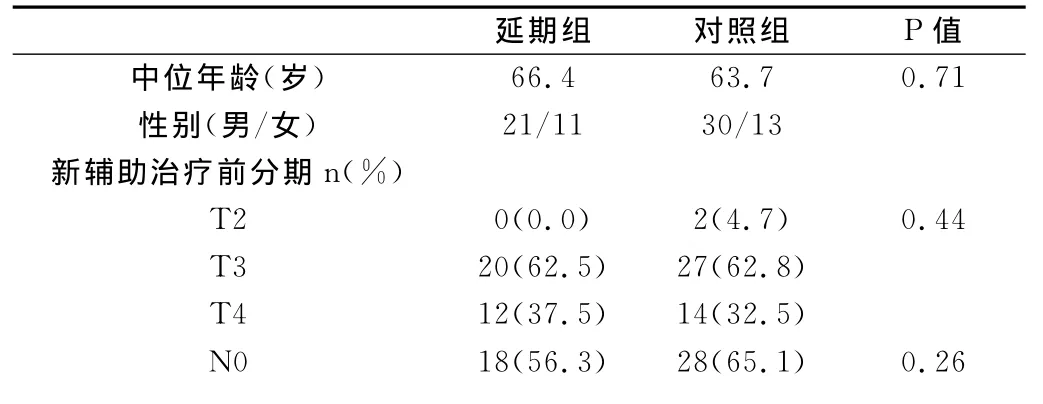
表3 两组患者术前一般临床资料对比
?
2.2 新辅助治疗前后两者肿瘤体积缩小情况:延期手术组和对照组在新辅助治疗后,通过CT或MRI测量肿瘤直径差值的变化。延期组手术前肿瘤平均缩小了2.5厘米,缩小58.1%,对照组手术前肿瘤评估,直径平均缩小了2.0厘米,缩小48.7%,两者具有统计学差异(P=0.02),详见表4。

表4 新辅助治疗后癌肿直径差值比较
2.3 两组肿瘤降期情况:根据RECIST标准的术前评估中,延期组术前无一例疾病进展(PD),临床完全缓解(CR)4例(12.5%),部分缓解(PR)21例(65.6%),疾病稳定(SD)7例(21.9%),相比之下对照组完全缓解及部分缓解比例均低于延期组,1例患者甚至出现疾病进展,但两组差异未达到统计学差异(P=0.27)详见表6。术后病理学评估则发现,延期组完全反应及中度反应患者超过70%,而对照组两者相加比例不超过40%,(P=0.03),详见表5。

表5 新辅助治疗前后两组肿瘤降期情况

表6 两组术后不良事件的比较

2.4 两组术后不良事件(AE)比较:从表6统计学数据表明,延期组与对照组在术后骨髓抑制、肝肾功能损害的不良反应上无统计学差异(P>0.05)。延期组无术后吻合口瘘,对照组2例吻合口瘘(P=0.22)。延期组15.5%的患者出现术后感染,且均为Ⅰ-Ⅱ度感染,无一例出现严重感染;而对照组Ⅰ-Ⅱ度感染患者比例高出延期组一倍有余,7%的患者甚至出现Ⅲ-Ⅳ度感染(P=0.04)。提示新辅助治疗后延期手术并不增加患者的近期手术并发症,在术后感染上甚至优于对照组。
3 讨 论
直肠癌是最常见的消化道肿瘤之一,其发病率呈逐年上升趋势,目前已成全世界第三位常见恶性肿瘤,全球每年新发病例近120万,死亡人数高达60万[1,2]。目前国内外学者认为对于进展期直肠癌患者,术前新辅助治疗可以使肿瘤明显降期,提高R0切除的概率,部分不可手术的病人获得再次手术的机会,并且能够杀灭微小转移灶,降低术后复发,并且对于低位直肠癌病人可以提高其保肛率,延长远期生存[3-5]。
对于新辅助治疗后的手术时机问题,有学者提出了延期手术的概念。延期手术概念的提出最早是基于某些非队列研究的结果,这些研究中的患者因为身体状况差,或是肿瘤已是局部晚期,无法耐受手术或行手术切除,只能行放疗或化疗[6],有研究者发现大部分患者出现肿瘤实体的缩小是在开始放疗后4个月(相当于10周时间间隔)达到最大缓解,而30-40%的患者甚至直到5-8个月才能达到最大缓解,进一步拉大手术与新辅助治疗之间的时间间隔,可以显著提高患者肿瘤缓解率。我们的研究发现,延期组肿瘤退缩程度明显优于对照组,其直接反应在肿瘤直径的缩小以及术后病理的评估上。因对于这些患者,延长新辅助治疗和手术之间的时间间隔,进行放化疗后不必急于手术,可以持续观察,待肿瘤充分降期,同时使患者全身状况的到更多改善,这样既能提高根治性切除的几率,也能增加手术安全性,降低并发症和死亡率。
相对于延长时间间隔后的手术难度来讲,术后并发症的影响也是一个至关重要的考量。延期手术等待太长时间可能会导致组织过度纤维化,增加手术切除的难度,从而会产生是否会增加术后并发症发生率的担忧。然而,在我们的研究中并没有发现这种情况,延期组与对照组在术后骨髓抑制、肝肾功能损害的不良反应上无统计学差异,提示新辅助治疗后延期手术并不会增加患者的近期手术并发症,术后感染的发生率甚至低于对照组。较长的时间间隔也可能使病人可以从新辅助治疗的毒性中恢复。基于现有的研究数据来说,延期手术是安全的。
尽管目前研究倾向于延长新辅助治疗与直肠癌手术之间的间隔,但仍有几个问题需要回答,首先延期多久才最恰当,大于12周或是16周?目前的间隔时间通常是依据研究者的选择,而且往往是回顾性研究为主,这也是我们研究存在的不足,尽管我们在入组患者的挑选上制定了多条准入和排除标准,但仍然不能忽视可能存在的偏倚,术前手术间隔不能完全统一,所以所谓的延期手术还很难明确一个时间点。其次什么样的术前治疗方案才能获得最佳的效果,随着奥沙利铂的引入,越来越多的研究者开始采用含有奥沙利铂的新辅助方案,增加有效率,但奥沙利铂引起的肝损同样不可忽视,因此如何选择合适的方案有待研究。因此,需要大样本的前瞻随机对照临床研究来进一步验证延期手术的价值。
[1] Jemal A,Bray F,Center MM,et al.Global cancer statistics.CA Cancer J Clin,2011,61:69-90.
[2] Siegel R,Ward E,Brawley O,et al.Cancer statistics,2011:the impact of eliminating socioeconomic and racial disparities on premature cancer deaths.CA Cancer J Clin,2011,61:212-236.
[3] 肖俊.新辅助化疗治疗结直肠癌疗效观察[J].医学理论与实践,2008,21(7):792.
[4] 陈锦湘,桂云昌,谢大志,付欲颖.大肠癌新辅助化疗138例临床观察,内蒙古中医药,2010,(10)2.
[5] 卢作鹏,朱雄兵等.新辅助放化疗治疗大肠癌41例疗效观察,咸宁学院学报(医学版),2012;26(4),331-333.
[6] Lim YK,Law WL,Liu R,Poon JT,Fan JF,Lo OS:Impact of neoadjuvant treatment on total mesorectal excision for ultra-low rectal cancers.World J Surg Oncol 2010;8:23.

