腰椎椎管狭窄症融合方式的选择
·临床研究·
腰椎椎管狭窄症融合方式的选择
王英杰,陈雄生,贾连顺,房雷
作者单位:200003上海, 第二军医大学附属长征医院脊柱外科(王英杰,陈雄生,贾连顺);曙光医院骨科(房雷)
通信作者:陈雄生chenxiongsheng@vip.sohu.com
【摘要】目的探讨不同融合方式治疗退行性腰椎椎管狭窄症(degenerative lumbar spinal stenosis, DLSS)的疗效差异。方法回顾分析38例DLSS患者资料,所有患者均行腰后路蝶形减压,椎弓根钉内固定。依据有无椎间融合分为A、B组。A组21例行椎间融合及后外侧融合;B组17例未行椎间融合仅行后外侧融合。术后平均随访2年,应用健康状况调查简表(MOS item short form health survey, SF-36),Oswestry功能障碍指数(Oswestry disability index, ODI),疼痛视觉模拟量表(visual analogue scale, VAS)量表评估2种不同融合方式的疗效差异。结果SF-36评分显示38例腰椎手术疗效显著(P<0.01),且2种融合方式疗效差异无统计学意义(P>0.05)。结论2种融合方式治疗腰椎椎管狭窄症疗效无明显差异。
【关键词】腰椎; 椎管狭窄; 减压术,外科; 脊柱融合术;
作者简介:王英杰(1988—), 硕士,医师
【中图分类号】R 681.533.2【文献标志码】 A
DOI【】
收稿日期:(2015-02-12)
Fusion mode selection of degenerative lumbar spinal stenosisWANGYing-jie*,CHENXiong-sheng,JIALian-shun,FANGLei.*DepartmentofSpinalSurgery,ChangzhengHospital,SecondaryMilitaryMedicalUniversity,Shanghai200003,China
Abstract【】ObjectiveTo compare the efficacy of different surgery fusion methods in patients with degenerative lumbar spinal stenosis (DLSS). MethodsThis retrospective study enrolled 38 patients with DLSS. All patients underwent decompression and posterior transpedicular screw fixation. According to the presence of interbody fusion, patients were divided into 2 groups. Group A (21 patients) received posterior lumbar interbody fusion and posterolateral fusion, while Group B (17 patients)received posterolateral fusion only. The average follow-up period was 2 years.Both medical efficacy trust short-form 36 (SF-36) questionnaire, Oswestry disability index(ODI) and visual analogue scale(VAS) were used to assess the clinical outcomes. ResultsSF-36 data revealed significant curative effect (P<0.01),and there were no significant difference between 2 groups(P>0.05). ConclusionThere were no significant difference between 2 fusion methods of treatment for lumbar spinal stenosis
【Key words】Lumbar vertebrae; Scoliosis; Decompression, surgical; Spinal fusion
J Spinal Surg, 2015,13(3):140-144
退行性腰椎椎管狭窄症(degenerative lumbar spinal stenosis ,DLSS)是临床常见疾病,是老年患者腰腿痛的主要原因。治疗DLSS可选择单纯椎板切除减压术[1-2],但因其破坏脊柱的后柱结构而可能诱发术后的腰椎不稳定[3]。椎弓根内固定可对有结构性和动力性腰椎滑脱的患者起到使滑脱椎体复位、相邻节段椎间隙稳定及椎间融合的作用,并可使椎间盘摘除后节段高度得到维持 ,减少残余或变形的椎间盘组织进一步向椎管内突出[4]。因此,本研究所有DLSS患者均行蝶形减压及椎弓根钉内固定,在此基础之上研究椎间融合的价值。
1资料与方法
1.1一般资料
回顾分析2010年6月~2013年6月本院收治的38例DLSS患者。其中,男12例,女26例,年龄48~76(59±13)岁。病程8个月~15年,平均4.2年。主要临床症状:腰痛31例(81.58%),下肢放射痛27例(71.05%), 下肢及臀部感觉障碍25例(65.79%),肠道膀胱障碍5例(13.16%), 间歇性跛行30例 (78.95%)。术前行腰椎正侧位、屈伸侧位X线片,腰椎CT扫描和MRI平扫。合并Ⅰ级腰椎滑脱3例,腰椎不稳8例,合并腰椎椎间盘突出10例。所有患者无严重的骨质疏松症,无传染性疾病及腰椎手术史,非手术治疗≥6个月无效。
所有患者均行腰后路减压,椎弓根螺钉固定及后外侧融合,术前、术后及随访资料完善。依据有无椎间融合分为A、B组,A组21例行椎间融合,B组17例仅行后外侧融合。
1.2手术方法
所有患者均经同一位资深外科医生手术。术前临床症状,体征及影像学检查明确椎管狭窄节段。术中暴露棘突,两侧椎板及关节囊。所有患者均接受后路椎弓根螺钉固定。行蝶形减压, 探查神经根管通畅,神经根无压迫。A组患者切除变性突出的椎间盘,行椎间、后外侧融合;B组患者摘除突出的椎间盘,行后外侧融合。术后均卧床2周,行腰背肌功能锻炼,戴腰围3个月。
1.3术后评估
从手术时间、出血量、临床效果和并发症对手术进行评估。患者术后3、6及12个月定期随访。术后行腰椎正侧位、动力位X线片,腰椎CT平扫,MRI平扫。应用健康状况调查简表(MOS item short form health survey, SF-36)[5],Oswestry功能障碍指数(Oswestry disability index, ODI)[6],疼痛视觉模拟量表(visual analogue scale, VAS)[7]评估手术疗效。融合标准:腰椎正侧位、动力位X线片提示融合节段椎体侧方连续骨桥连接,椎间连续骨小梁通过。未出现融合节段透亮影、植骨下沉、椎板和植骨界面间隙、内固定松动等假关节表现。
1.4统计学处理
2结果
所有患者顺利完成手术,手术时间为(152±32) min,A组患者手术时间为(157±24) min,B组患者手术时间(134±19) min,2组间差异有统计学意义(P<0.05)。术中出血量为(318±78)mL, A、B组分别为(342±57)mL、(273±51)mL。A组出血较多,差异有统计学意义(P<0.05)。
所有患者随访1~3年,平均1.8年,随访期间A组患者出现1例深部感染,2例脑脊液漏,感染患者接受了清创和有效的抗生素治疗3个月后恢复。脑脊液漏患者,经颈部压迫等非手术治疗后治愈;B组1例患者脑脊液漏,经非手术治疗后1周内愈合。
SF-36、ODI及VAS评分数据见表1。2组各指标术前与术后比较,差异有统计学意义(P<0.01),示手术效果明显。2组之间术前、术后各指标相比,差异无统计学意义(P>0.05),手术疗效相同。2组患者典型病例影像学资料见图1,2。
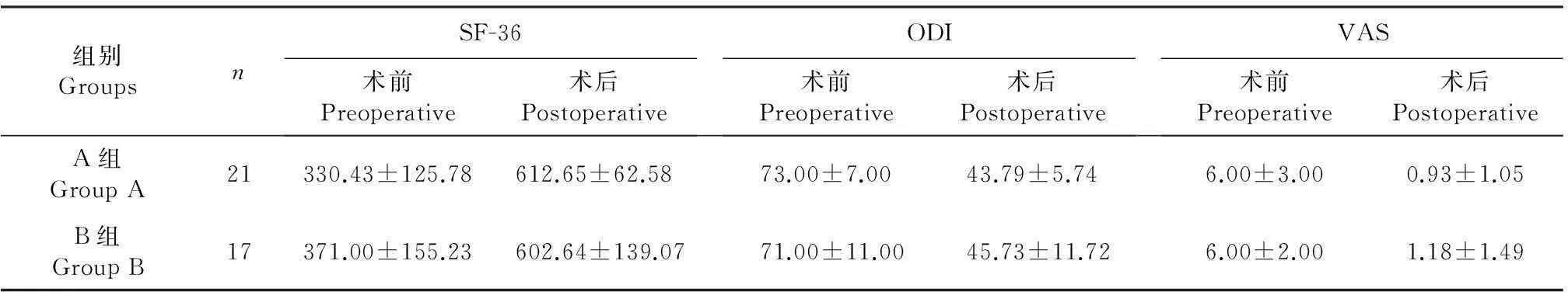
表1 统计分析结果
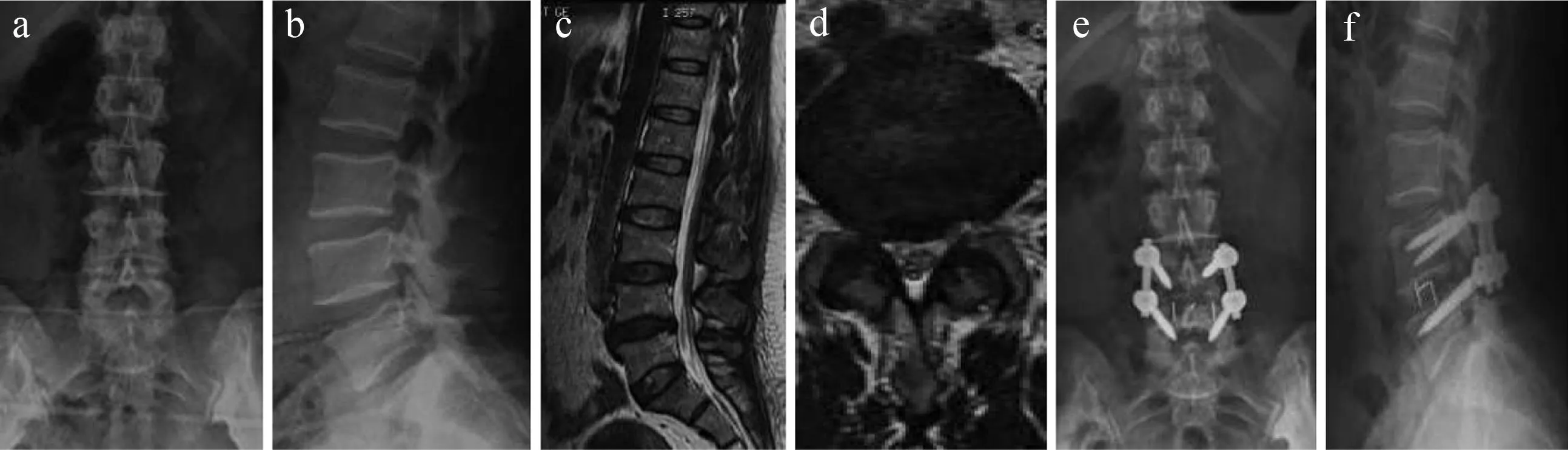
a,b:术前腰椎正侧位X线片示脊柱退行性改变c,d: 术前MRI显示由于骨质增生合并椎间盘突出导致的椎管狭窄e, f:术后18个月腰椎正侧位X线片
a,b:Preoperative anteroposterior and lateral roentgenographs show degenerative changes of lumbar spinec,d: Preoperative MRI show spinal stenosis caused mainly by hyperosteogeny and intervertebral disk herniae,f: Postoperative 18 months anteroposterior and lateral roentgenographs
图1A组典型病例影像学资料
Fig.1Radiologic data of typical patient in Group A
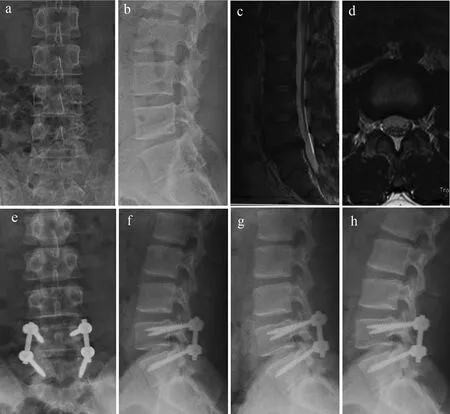
a,b:术前腰椎正侧位X线片示脊柱退行性改变c,d: 术前MRI显示由于骨质增生导致的椎管狭窄e, f:术后2年腰椎正侧位X线片g, h:术后2年腰椎过伸过屈位X线片
a,b: Preoperative anteroposterior and lateral roentgenographs show degenerative changes of lumbar spine.c,d: Preoperative MRI show spinal stenosis caused mainly by hyperosteogenye,f: Postoperative 2 years anteroposterior and lateral roentgenographsg,h: Postoperative 2 years hyperextension and flexion roentgenographs
图2B组典型病例影像学资料
Fig.2Radiologic data of typical patient in Group B
3讨论
DLSS患者经正规的非手术治疗无效,自觉症状明显并持续加重,影响正常生活和工作,有明显的神经根痛和明确的神经功能损害,尤其是严重的马尾神经损害并且进行性加重的滑脱、侧凸伴相应的临床症状和体征均需进一步手术治疗[8]。目前手术治疗已被广泛认可,且大部分报道显示出令人满意的术后疗效[9-11]。
目前,广泛椎板切除减压术,直视化神经根减压仍然是DLSS治疗的金标准。近年来,一些新的技术出现,包括选择性椎板切除和腰椎椎管扩大成形术等[12-13]。在狭窄节段可行全椎板、黄韧带切除,保留后关节突。对部分关节突关节显著肥大并向椎管中线内聚者,可将关节突关节的内侧部切除,以更好地扩大中央椎管,直至因减压而切除的组织缘与硬膜囊间关系正常、硬膜囊囊色及搏动好为止。由于全椎板切除后马尾神经完全失去骨性覆盖,可形成半环形瘢痕组织压迫神经[8],因此本研究采用蝶形减压,即手术时应保留棘突、棘上韧带,再适当切除构成椎板间隙的上下椎板,扩大显露椎板间黄韧带后用带一定弧度的薄型骨膜剥离器紧贴椎板下行潜行分离,可完整剥离并去除增生退变的黄韧带,再轻柔牵开硬膜囊探查并摘除突出(膨出)的椎间盘。此方法可有效扩大椎间层面非骨性椎管段的矢径,增加管腔内容量,达到对神经组织减压的目的。同时避免过多移除椎板和小关节,减少手术创伤和局部瘢痕,尽量降低术后医源性不稳定的可能性[14-16]。
椎间融合因其卓越的融合率及手术效果已被广泛接受[17-19],椎间融合的优点在于恢复椎间隙高度、椎间孔高度、生理曲度及稳定受影响的节段[20]。增加椎间孔高度能有效解压神经根[21]。生理曲度的恢复可使腰椎达到临床和生物力学稳定性[22-23]。本研究A组所有患者椎间融合器前放置自体骨及人工骨,此方法既有利于恢复腰椎生理曲度[24],同时又可以增加椎间融合效率。Hsieh等[20]认为椎间融合可降低术后发生腰椎滑脱的概率,降低断钉率并让患者早期下床行走,因此椎间融合术仍是临床治疗DLSS的主要方式。
椎间融合在被广泛接受的同时也存在争议。Lidar等[25]和Drain等[26]认为椎间隙高度增加与否并不影响融合的效果,一味追求间隙撑开反而易造成神经根牵拉损伤。Yan等[17]认为老年患者病程较长,椎体间骨桥形成,导致椎间隙撑开困难,难以恢复理想生理曲度。椎间融合手术时间较长、出血较多,可能对硬膜囊造成损伤,导致手术疗效降低[27]。因此治疗DLSS患者,椎间隙撑开前后均应行神经根探查,手术目的以解除狭窄为主,应避免因过度撑开导致医源性损伤。老年患者终板骨密度较低,可能会造成椎间融合器下沉,手术中应避免过度刮除终板,术后嘱患者行抗骨质疏松治疗,定期随访。椎间融合对邻近节段的损伤也不容忽视。Li等[28]研究发现后路椎间融合术后头侧邻近节段的刚度降低了12.4%,而尾侧相邻段并没有受到影响。Kong等[29]研究发现后路椎间融合术后相邻节段的刚度减少了11.1%,可能与关节囊的损伤有关。关节突关节在术后腰椎稳定中发挥着重要作用,手术过程中应尽可能保留手术上下两端关节囊,术后加强腰背肌功能锻炼,保护腰椎,减少邻椎病发生。
非椎间融合的优点包括手术时间较短,出血量小,腰椎保留了前中柱的原始结构,对硬膜囊及神经根牵拉损伤小[30]。有学者认为非椎间融合可能导致融合稳定性显著下降,椎弓根螺钉承受更高的重量易发生骨折[31]。本研究认为DLSS患者因其自身的特点(较运动量小,腰椎负荷小),并且行后外侧融合,重建了腰椎后柱结构,维持腰椎稳定,目前未发现断钉及椎体骨折,短期疗效满意,但远期疗效需进一步随访。但此融合方法不能矫正滑脱及恢复患者生理曲度,因此对于合并腰椎滑脱患者应慎用[32]。
本研究平均随访1.8年,2种融合方式疗效无明显差异。针对腰椎不稳、腰椎滑脱患者宜采用椎间融合;对于现有椎体骨桥形成并且无明显滑脱的患者,可以选用非椎间融合。应避免商业因素存在,过度应用椎间融合。
参 考 文 献
[1] 朱建平, 于晓华, 刘云鹏, 等. 退行性腰椎管狭窄症椎板减压术后远期随访分析[J]. 中国脊柱脊髓杂志, 2002, 12(1): 55-57.
[2] 傅一山, 曾炳芳, 徐建广, 等. 开窗减压手术治疗腰椎管狭窄症的临床研究[J]. 脊柱外科杂志, 2009, 7(6): 341-345.
[3] 陈其昕, 陈维善. 腰椎管狭窄症后路减压术后的腰椎不稳定及其对手术结果的影响[J]. 中华骨科杂志, 1997, 17(10): 603-606.
[4] 姜保国, 张殿英, 傅中国. 椎弓根内固定在腰椎管狭窄症减压手术中的应用[J]. 中国脊柱脊髓杂志, 2003,13(6): 344-346.
[5] Ware JE Jr, Sherbourne CD.The MOS 36-item short-form health survey (SF-36). I. Conceptual framework and item selection[J].Med Care, 1992, 30(6):473-483.
[6] Fairbank JC, Couper J, Davies JB, et al.The Oswestry low back pain disability questionnaire[J].Physiotherapy, 1980, 66(8):271-273.
[7] Huskisson EC.Measurement of pain[J].J Rheumatol, 1982, 9(5):768-769.
[8] 贾连顺, 杨立利. 退变性腰椎管狭窄症的现代外科学概念[J]. 中华骨科杂志, 2002, 22(8): 509-511.
[9] Javid MJ, Hadar EJ.Long-term follow-up review of patients who underwent laminectomy for lumbar stenosis: a prospective study[J].J Neurosurg, 1998, 89(1):1-7.
[10]Atlas SJ, Keller RB, Robson D, et al.Surgical and nonsurgical management of lumbar spinal stenosis: four-year outcomes from the maine lumbar spine study[J].Spine (Phila Pa 1976), 2000, 25(5):556-562.
[11]刘军, 吴敏.老年人退行性腰椎管狭窄症的手术治疗[J].脊柱外科杂志, 2009, 7(5):302-303.
[12]Javid MJ, Hadar EJ.Long-term follow-up review of patients who underwent laminectomy for lumbar stenosis: a prospective study[J].J Neurosurg, 1998, 89(1):1-7.
[14]O’Leary PF, McCance SE.Distraction laminoplasty for decompression of lumbar spinal stenosis[J].Clin Orthop Relat Res, 2001, 384:26-34.
[15]Yücesoy K, Ozer E.Inverse laminoplasty for the treatment of lumbar spinal stenosis[J].Spine (Phila Pa 1976), 2002, 27(13):E316-320.
[16]Fu YS, Zeng BF, Xu JG.Long-term outcomes of two different decompressive techniques for lumbar spinal stenosis[J].Spine (Phila Pa 1976), 2008, 33(5):514-518.
[17]Yan DL, Pei FX, Li J, et al.Comparative study of PILF and TLIF treatment in adult degenerative spondylolisthesis[J].Eur Spine J, 2008, 17(10):1311-1316.
[18]Kuslich SD, Danielson G, Dowdle JD, et al.Four-year follow-up results of lumbar spine arthrodesis using the Bagby and Kuslich lumbar fusion cage[J].Spine (Phila Pa 1976), 2000, 25(20):2656-2662.
[19]Hu MW, Liu ZL, Zhou Y, et al.Posterior lumbar interbody fusion using spinous process and laminae[J].J Bone Joint Surg Br, 2012, 94(3):373-377.
[20]Hsieh PC, Koski TR, O’Shaughnessy BA, et al.Anterior lumbar interbody fusion in comparison with transforaminal lumbar interbody fusion: implications for the restoration of foraminal height, local disc angle, lumbar lordosis, and sagittal balance[J].J Neurosurg Spine, 2007, 7(4):379-386.
[21]Osman SG, Nibu K, Panjabi MM, et al.Transforaminal and posterior decompressions of the lumbar spine. A comparative study of stability and intervertebral foramen area[J].Spine (Phila Pa 1976), 1997, 22(15):1690-1695.
[22]Klemme WR, Owens BD, Dhawan A, et al.Lumbar sagittal contour after posterior interbody fusion: threaded devices alone versus vertical cages plus posterior instrumentation[J].Spine (Phila Pa 1976), 2001, 26(5):534-537.
根据本文将分数距离度量应用到t-SNE算法的实验,分数距离度量对值的选择比较敏感,当数据集的分布和维度不同时,找到合适的值需要花费较大代价。同时,使用分数距离度量对降维效果的提升有限。分数距离度量以及现有的大部分降维算法都在高维空间中直接使用一阶邻近性来度量数据间的相似性。一阶邻近性的信息并不能全面的表达数据的全局和局部结构[16]。因此,本文提出使用二阶邻近距离来度量高维数据间的相似度。
[23]Hioki A, Miyamoto K, Kodama H, et al.Two-level posterior lumbar interbody fusion for degenerative disc disease: improved clinical outcome with restoration of lumbar lordosis[J].Spine J, 2005, 5(6):600-607.
[24]Kim SB, Jeon TS, Heo YM, et al.Radiographic results of single level transforaminal lumbar interbody fusion in degenerative lumbar spine disease: focusing on changes of segmental lordosis in fusion segment[J].Clin Orthop Surg, 2009, 1(4):207-213.
[25]Lidar Z, Beaumont A, Lifshutz J, et al.Clinical and radiological relationship between posterior lumbar interbody fusion and posterolateral lumbar fusion[J].Surg Neurol, 2005, 64(4):303-308.
[26]Drain O, Lenoir T, Dauzac C, et al.Influence of disc height on outcome of posterolateral fusion[J].Rev Chir Orthop Reparatrice Appar Mot, 2008, 94(5):472-480.
[27]Tomlinson T, Chen J, Upasani V, et al.Unilateral and bilateral sacropelvic fixation result in similar construct biomechanics[J].Spine (Phila Pa 1976), 2008, 33(20):2127-2133.
[28]Li CD, Sun HL, Lu HZ.Comparison of the effect of posterior lumbar interbody fusion with pedicle screw fixation and interspinous fixation on the stiffness of adjacent segments[J].Chin Med J (Engl), 2013, 126(9):1732-1737.
[29]Kong DS, Kim ES, Eoh W.One-year outcome evaluation after interspinous implantation for degenerative spinal stenosis with segmental instability[J].J Korean Med Sci, 2007, 22(2):330-335.
[30]Mehta VA, McGirt MJ, Garcés Ambrossi GL, et al.Trans-foraminal versus posterior lumbar interbody fusion: comparison of surgical morbidity[J].Neurol Res, 2011, 33(1):38-42.
[31]Madan SS, Harley JM, Boeree NR.Circumferential and posterolateral fusion for lumbar disc disease[J].Clin Orthop Relat Res, 2003, (409):114-123.
[32]La Rosa G, Conti A, Cacciola F, et al.Pedicle screw fixation for isthmic spondylolisthesis: does posterior lumbar interbody fusion improve outcome over posterolateral fusion?[J].J Neurosurg, 2003, 99(2 Suppl):143-150.
(本文编辑于倩)
·读者 作者 编者·
《脊柱外科杂志》网上投审稿系统全面启用
为方便作者投稿与跟踪稿件进度、缩短专家审稿周期、提高编辑部工作效率,《脊柱外科杂志》于2015年1月全面启用网上投审稿系统。该系统集投稿、查询、审稿、修改、定稿于一体,支持作者在线投稿、实时查询稿件审理进度、在线修改稿件,从而大大缩短稿件处理周期、增进编辑部与作者的联系、增强报道时效性。即日起在线投审稿系统为本刊唯一的收稿平台,将不再接收其他任何形式投稿,感谢您的配合!欢迎各位新老作者登录《脊柱外科杂志》网站(http:// www.spinejournal.net)进行投稿!
系统主要操作方法如下:
1作者投稿查稿通道
注册登陆《脊柱外科杂志》网站(http:// www.spinejournal.net),在首页左侧选择“作者登录”通道,点击“新用户注册”,按照系统提示填写相关注册信息,其中“注册邮箱”即为登陆的用户名。注册完毕后,投稿或查询稿件均使用该用户名与密码登陆。
投稿用您的用户名与密码登陆后,在左侧“稿件管理”模块中选择“投稿”,根据系统提示上传稿件全文,并填写稿件信息,确认无误后,点击“完成”,即可投稿成功。
查询稿件用您的用户名与密码登陆后,在左侧“稿件管理”模块中点击“稿件查询”,即可在右侧的界面中看到“稿件状态”,如“审理中”、“待修改”、“已发表”、“已退稿”等。
2专家编委审稿通道
注册本刊编辑部将为审稿专家进行注册,并将其登陆用的网址、用户名与初始密码发送至专家的电子邮箱内。敬请诸位专家及时登陆《脊柱外科杂志》网站(http:// www.spinejournal.net),在首页中选择“审稿登录”通道,按操作提示进一步完善个人信息资料,并登录审稿后台将初始密码更改为更易识记的密码。
审稿用您的用户名与密码登陆后,在左侧“待审稿件”中可查看需审阅稿件。
登录过程如遇问题请及时与本刊联系,E-mail:spinejournal@163.com;联系电话:021-81885651。《脊柱外科杂志》热忱欢迎广大脊柱外科工作者积极投稿;衷心感谢审稿专家、作者及读者对本刊的大力支持!