ABCD2评分联合头颅CT影像在TIA预后评估中的价值
朱仁洋 王黎萍 孙新芳 吴承龙 邵静松
ABCD2评分联合头颅CT影像在TIA预后评估中的价值
朱仁洋 王黎萍 孙新芳 吴承龙 邵静松
目的 探讨ABCD2评分联合头颅CT影像(ABCD2-I)在短暂性脑缺血发作(TIA)后早期卒中风险预测中的价值。方法 按照ABCD2和ABCD2-I评分对280例TIA患者进行分组、评分,观察各组第2、7天脑梗死发生率,采用ROC曲线评价两种评价方法的预测价值。同时根据两种评分危险分层,分低、中、高危三组,比较各组卒中发生率的差异。结果 TIA患者脑卒中率:2d及7d时分别为9.29%和15.00%。预测2d卒中风险,ABCD2及ABCD2-I评分的ROC曲线下面积分别为0.67和0.73;预测7d卒中风险,两种评分的ROC曲线下面积分别为0.63和0.70。对7d时发生脑梗死的危险因素进行多元logistic回归分析发现,CT影像学阳性结果是7d脑梗死的独立危险因素(P<0.01)。按ABCD2评分危险分层,低、中、高危各组的脑卒中率:2d时分别为1.22%,12.8%,16.98%;7d时为3.66%,18.40%,30.19%(P<0.01)。按ABCD2-I评分危险分层,低、中、高危各组的脑卒中率:2d时分别为1.56%,8.62%,23.80%;7d时为1.56%,13.79%,40.48%(P<0.01)。结论 ABCD2评分具有早期脑梗死预测价值,联合头颅CT影像评估可进一步提高预测价值。
短暂性脑缺血发作 脑梗死 ABCD2评分 CT 预测
短暂性脑缺血发作(TIA)是缺血性脑血管病的一个常见类型,部分患者在短期内可进展为脑梗死[1]。ABCD2评分法[2]是目前临床常用的TIA预后评估方法,对TIA患者具有较高的分层预测价值。最近,Calvet等[3]将ABCD2评分与弥散加权成像(DWI)相结合,表明与其他的评分相比能更好地识别高危TIA患者,但MRI在基层医院中应用受限,临床实际中选择CT作为影像评估工具具有更广泛的适用性。本资料以ABCD2评分为基础,结合头颅CT影像表现,探讨ABCD2评分联合头颅CT影像(ABCD2-I)在TIA后早期卒中风险预测中的价值。
1 临床资料
1.1 一般资料 选取2011年1月至2013年12月在本院神经内科住院治疗的TIA患者280例,其中男178例,女102例;平均年龄(71.15±8.23)岁。入选标准:(1)符合我国第四届脑血管病学术会议通过的TIA诊断标准[4]。(2)头颅CT或MRI检查无责任病灶。(3)发病24h内就诊,病例资料完善,能够正确进行评分。排除标准:住院时间<7d,以眩晕、意识障碍为唯一表现而无局灶定位体征的患者。
1.2 方法 对资料完整的患者分别进行ABCD2评分与ABCD2+影像(ABCD2-I)的评分。(1)ABCD2评分[1]:总分7分。年龄:≥60岁计1分;<60岁计0分。血压:收缩压≥140mmHg和(或)舒张压≥90mmHg计1分;收缩压<140 mmHg和舒张压<90mmHg计0分。临床表现:一侧肢体无力计2分;言语障碍不伴肢体无力计1分;其他计0分。症状持续时间:≥60min计2分;10~59min计1分;<10min计0分。糖尿病:有糖尿病计1分;无糖尿病计0分。(2)ABCD2-I评分:ABCD2评分结合头颅CT表现,总分8分。头颅CT发现脑白质病变≥3级和/或陈旧脑梗死计1分;正常计0分。(3)脑白质疏松CT分级。按Aharon-ptrelz标准[5],CT将脑白质疏松(LA)分为5级:LA-0:CT未见低密度区域。LA-1:侧脑室额角或枕角可见低密度区。LA-2:侧脑室额角和枕角均可见低密度区。LA-3:沿侧脑室周围可见连续低密度区。LA-4:侧脑室周围及放射冠可见低密度区。
1.3 脑梗死的评估 以病程第2天与第7天为终点事件观察时间点,脑梗死的诊断按照我国第四届脑血管病学术会议通过的诊断标准[4],患者的临床表现与CT/MRI相符,均为新发的梗死灶。
1.4 统计学方法 采用SPSS16.0统计软件。计量资料以(x±s)表示,组间比较采用t检验,计数资料采用χ2检验。ABCD2、ABCD2-I两种评分方法的预测脑梗死价值比较采用ROC曲线分析,单因素与多因素分析均采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 2d和7d脑梗死发生率及预测比较 见表1、2。
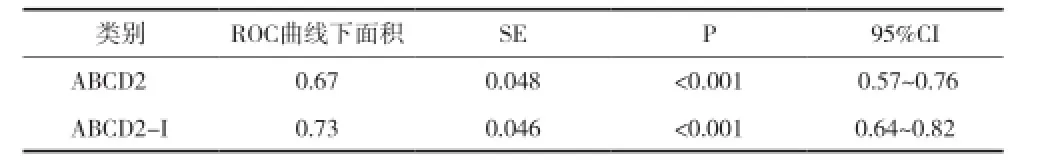
表1 预测2d脑梗死时2种评分方法ROC曲线下面积的比较
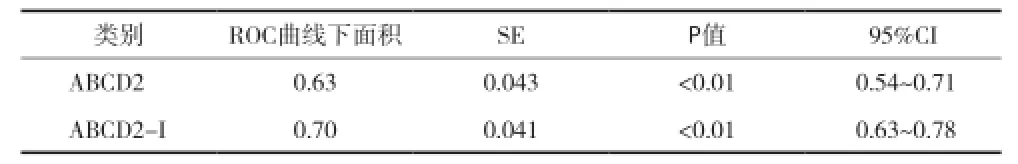
表2 预测7d脑梗死时2种评分方法ROC曲线下面积的比较
2.2 logistic回归分析 经过单因素logistic回归分析发现具有显著差异的8个因素:年龄、血压、临床表现评分、症状持续时间、头颅CT表现、房颤、低密度脂蛋白胆固醇(LDL)≥2.6mol/L和糖尿病(P均<0.01)。以其为自变量,以7d时发生脑梗死为因变量,进行多元logistic回归分析发现,影像学阳性结果是7d脑梗死的独立危险因素,其阳性发现增加近4倍的脑梗死发病率(OR=3.51,95%CI:1.18~2.62,P<0.01)。
2.3 危险分层 按照两种评分进行危险分层后,分别统计各组2d及7d的脑梗死发生率,χ2检验处理后发现,2种危险分层方法组间脑梗死发病率差异均有显著性(P均<0.01)。
3 讨论
TIA发作短期内存在较高的脑梗死风险,研究发现[6]>10 %的TIA 患者在 3 个月内要发生1次脑梗死 ,其中 50 %的脑梗死发生于首次TIA(48 h之内),因此对 TIA 短期预后的评估格外重视。ABCD2评分法是目前临床常用的TIA预后评估方法,对TIA患者具有较高的分层预测价值。在本资料中,ABCD2评分证实了其可靠性,对TIA患者早期脑梗死风险具有较高预测价值。但其5项评分内容并未将影像学表现纳入在内,而影像学显示的脑白质疏松(LA)与既往的脑梗死病灶提示患者存在脑动脉硬化和血栓性事件,有上述影像学表现的患者发生脑梗死的风险亦相应增大。
LA属于脑小血管病变的一个类型,是由多种不同原因引起的脑白质异常改变的一组临床综合征,在影像上表现为脑室周围/皮质下区(半卵圆中心)CT上的弥漫性低密度带或MRIT2加权像上的弥漫性高信号区。近几年国内外学者[7]对LA与脑梗死的关系进行了较多研究,认为二者关系密切,且LA严重影响TIA和脑梗死的预后。在本资料中另一个影像学评分标准为陈旧性脑梗死灶,脑梗死1年复发率为10%左右,5年则可达20%左右,对于影像学提示曾发生过脑梗的这一类人群,其再发脑梗的风险明显高于既往无卒中史的TIA患者。因此,无论头颅CT所显示的LA还是既往的脑梗死病灶,均是患者既往脑血管病变的确凿证据,是诸多危险因素在脑血管病变中的综合反映,据此对TIA患者的预后评估有一定的意义。而国外的一项多中心、前瞻性的队列研究亦显示,头颅CT扫描结果进一步增强了ABCD评分的预测价值[8]。
因此,作者在本资料中将ABCD2评分与头颅CT影像相结合,提出一个新的改良评分ABCD2-I,并通过与ABCD2评分比较后证实,ABCD2-I在预测2d和7d脑梗死风险时均较ABCD2有更佳的临床应用价值,尤其对高危TIA患者有更好的甄别作用。头颅CT是目前基层医院应用最为广泛的脑血管病影像检查手段,将此检查与ABCD2评分相结合,可增加ABCD2评分的预测价值,尤其是对高危的TIA患者,为临床决策提供依据,以便早期采取更积极有效的脑卒中预防措施,以降低TIA后脑梗死的危险性。
1 Johnston SC, Nguyen-Huynh MN, Schwarz ME, et al. National Stroke Association guidelines for the management of transient ischemic attacks.Ann Neurol, 2006,60(3):301~313.
2 Johnston SC, Rothwell PM, Nguyen-Huynh MN, et al. Validation and refinement of scores to predict very early stroke risk after transient ischaemic attack. Lancet, 2007,369(9558): 283~292.
3 Calvet D,Touze E,Oppenheim C,et al.DWI Iesions and TIA etiology improve the prediction of stroke after TIA .Stroke,2009,40(1);187~192.
4 中华医学会全国第4次脑血管病学术会议.各类脑血管病诊断要点.中华神经科杂志,1996,29(2):379~380.
5 Aharon-ptrelz J,Cummings JL,Hill MA.Vascular dementia and dementia of the Alzheimer type.Arch Neurol,1988,45(6):719~721.
6 Easton JD,Saver JL,Albers GW,et al.Definition and evaluation of transient isehemic attack: a scientific statement for healthcare professionals from the american heart association/american stroke association stroke council.Stroke,2009,40(6): 2276~2293.
7 Koton S,Schwammenthal Y,Merzeliak D,et al.Cerebral leukoaraiosis in patients with stroke or TIA:clinical correlates and 1-year outcome.Eur J Neurol,2009,16(2):215.
8 Rossella Sciolla, Fabio Melis, Sinpac Group.Rapid identification of high-risk transient ischemic attacks prospective validation of the ABCD Score. Stroke,2008,39(2),297~302.
312000浙江省绍兴市人民医院神经内科

