双源CT血管成像对缺血性脑卒中合并糖尿病患者颈动脉斑块的诊断价值
程留慧 CHENG Liuhui
王道清 WANG Daoqing
张保朋 ZHANG Baopeng
周 舟 ZHOU Zhou
温泽迎 WEN Zeying
双源CT血管成像对缺血性脑卒中合并糖尿病患者颈动脉斑块的诊断价值
程留慧 CHENG Liuhui
王道清 WANG Daoqing
张保朋 ZHANG Baopeng
周 舟 ZHOU Zhou
温泽迎 WEN Zeying
作者单位
河南中医学院第一附属医院放射科 河南郑州 450000
目的 评价双源CT血管成像(DSCTA)对颈动脉粥样硬化斑块的诊断价值,并探讨糖尿病对颈动脉斑块的影响。资料与方法 选取145例临床确诊为缺血性脑卒中的患者,分为糖尿病组80例和非糖尿病组65例,均行头颈部DSCTA检查,采用曲面重建(CPR)、最大密度投影(MIP)、多平面重组(MPR)和容积再现(VR)等方法综合分析颈动脉斑块部位及性质,比较两组患者一般资料、斑块性质及部位的差别。结果 糖尿病组体重指数及高血脂比例明显高于非糖尿病组(t=6.197,P<0.05;χ2=8.372,P<0.01);糖尿病组斑块及易损斑块的发生率均高于非糖尿病组(χ2=11.617、9.388,P<0.01),两组斑块在颈动脉各部位的发生率差异无统计学意义(χ2=0.160、0.509、0.419、0.016,P>0.05),以颈动脉分叉部及颈内动脉虹吸部多见。结论 DSCTA能更好地显示缺血性脑卒中患者的颈动脉斑块,能明确定位斑块及准确地分析斑块性质;糖尿病是颈动脉斑块形成的高危因素,更易促成易损斑块的形成。
脑缺血;卒中;糖尿病;体层摄影术,X线计算机;图像处理,计算机辅助;颈动脉;动脉硬化
缺血性脑卒中是一个高发致死率和致残率的世界性健康问题[1]。颈动脉斑块与缺血性脑血管病的发生密切相关,已经成为威胁人类生命健康的重要危险因素[2]。颈动脉斑块的形成是由各种因素共同作用损伤血管内膜导致的。糖尿病是引起动脉粥样硬化的一个重要因素。罗云等[3]通过超声对颈动脉斑块研究发现糖尿病可以影响颈动脉斑块的形成,导致脑梗死的发生。目前对缺血性脑卒中合并糖尿病患者颈动脉斑块的研究较少。本文通过对145例缺血性脑卒中患者的影像及临床资料进行回顾性分析,评价双源CT血管成像(DSCTA)对颈动脉斑块的诊断价值,并探讨糖尿病对斑块的影响,为临床预防脑卒中发生及选择合理的治疗方案提供依据。
1 资料与方法
1.1 研究对象 选取2011年6月—2013年12月河南中医学院第一附属医院145例临床确诊为急性缺血性脑卒中且均行双源CT头颈部CTA检查的患者,按有无糖尿病分为糖尿病组和非糖尿病组。糖尿病诊断参照《中国2型糖尿病防治指南》(2010年版)的诊断标准[4]。糖尿病组80例,男43例,女37例;年龄54~82岁,平均(63.17±15.58)岁。非糖尿病组65例,男38例,女27例;年龄51~76岁,平均(59.21±16.39)岁。记录两组患者的年龄、性别、体重指数、高血脂、家族史及吸烟史等情况。两组患者的年龄、性别、家族史及吸烟史差异无统计学意义(t=1.452、1.982,χ2=0.161、0.001,P>0.05);与非糖尿病组相比,糖尿病组患者体重指数及高血脂比例明显升高,差异有统计学意义(t=6.197,P<0.05;χ2=8.372,P<0.01),见表1。

表1 两组患者一般资料比较
1.2 仪器与方法 采用Siemens 双源CT(SOMATOM Definition)机,运用双能扫描模式,扫描范围自主动脉弓下缘至头顶,由足侧向头侧进行扫描。采用双筒高压注射器经肘静脉以4.5 ml/s单相团注碘海醇(350 mg/ml)50~70 ml,选取注射对比剂的另一侧颈总动脉主干远端作为检测血管,目测血管发亮手动触发扫描。扫描参数:①A球管:管电压140 kV,管电流80 mAs;②B球管:管电压80 kV,管电流340 mAs,层厚1.0 mm,准直器宽度:0.7 mm。
1.3 图像后处理 将图像传至工作站(MMWP9594)进行分析,在原始横断位图像的基础上,运用多种后处理软件进行图像重建,包括曲面重组(CPR)、最大密度投影(MIP)、多平面重组(MPR)和容积再现(VR)。观察颈总动脉、颈动脉分叉部、颈内动脉起始段及颈内动脉虹吸部的颈动脉斑块发生的部位,首先通过原始横断位图像找出斑块部位,再对病变部位进行多个(至少2个)角度重建,分析管腔内斑块的性质。所有图像由1名副主任医师及1名主任医师进行评估,评估结果不一致时协商后统一。
1.4 斑块的分类标准[5-6]稳定斑块:①钙化斑块(CT值≥120 HU);②表面光滑的纤维斑块(CT值51~119 HU);③表面光滑且以钙化为主的混合斑块。易损斑块:①软斑块(CT值≤50 HU);②表面粗糙不规则的纤维斑块:斑块表面不规则定义为斑块表面凹凸不平或突入管腔内不规则的充盈缺损;③溃疡型斑块:对比剂突入到斑块内,深度≥2 mm;④混合斑块。
1.5 统计学方法 采用SPSS 13.0软件,两组患者年龄、性别及体重指数比较采用t检验,高血脂、家族史、吸烟史构成比及两组患者斑块性质、部位比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者颈动脉斑块发生率及斑块性质比较 糖尿病组患者双侧颈动脉640个部位共发现斑块384个,斑块的发生率为60.0%(384/640)(图1);非糖尿病组患者520个部位共发现斑块260个,斑块发生率为50.0%(260/520)(图2);糖尿病组斑块发生率高于非糖尿病组,差异有统计学意义(χ2=11.617,P<0.01)。糖尿病组易损斑块的发生率(46.35%)明显高于非糖尿病组(34.23%),差异有统计学意义(χ2=9.388,P<0.01),见表2。
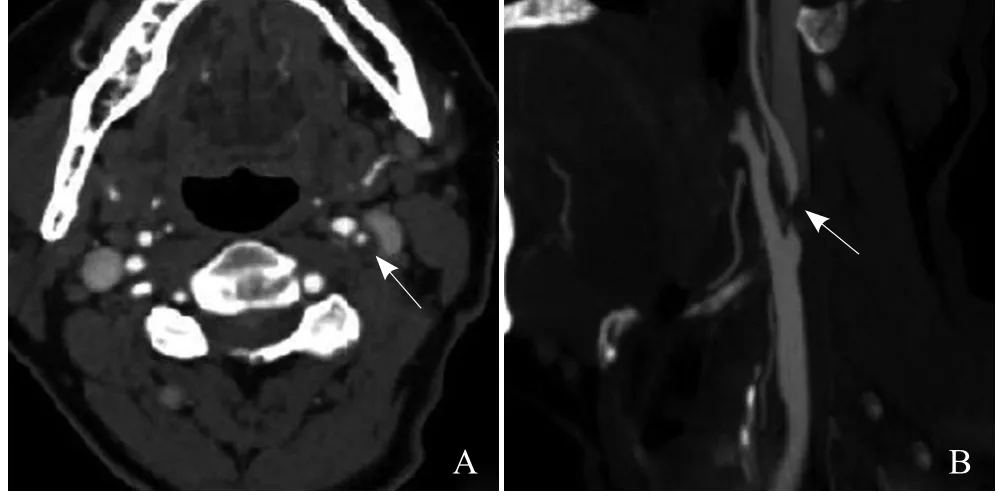
图1 男,62岁,缺血性脑卒中合并糖尿病。CT轴位图像(A)及MPR像(B)显示左侧颈内动脉起始段易损斑块(箭)形成,管腔重度狭窄


表2 两组患者颈动脉斑块性质比较 [个(%)]
2.2 两组患者颈动脉斑块发生部位比较 两组斑块在颈总动脉、颈动脉分叉部、颈内动脉起始段、颈内动脉虹吸部的发生率差异均无统计学意义(χ2=0.160、0.509、0.419、0.016,P>0.05),以颈动脉分叉部(糖尿病组36.98%,非糖尿病组34.23%)及颈内动脉虹吸部(糖尿病组29.69%,非糖尿病组29.23%)多见,见表3。

表3 两组患者颈动脉斑块在颈动脉各部位发生率比较 [个(%)]
3 讨论
目前我国现存脑血管病患者700余万人,其中约70%为缺血性脑卒中,以动脉粥样硬化为基础的缺血性脑血管病的发病率不断增长[7]。颈动脉粥样硬化是缺血性脑卒中的重要病理基础,尤其是颈动脉易损斑块对缺血性脑卒中事件的发生、发展起着重要作用[8]。颈动脉斑块特征与神经症状密切相关,尤其是具有破裂纤维帽斑块患者的缺血性脑血管病发生率明显提高[9]。
血糖调节受损及糖尿病是动脉粥样硬化性心、脑及周围血管病变的独立危险因素[10]。糖尿病患者颈动脉斑块的发生率明显高于血糖正常人群[11],长期的高血糖可引起血管内皮功能障碍,致内膜损伤从而启动血管动脉粥样硬化进程。与以往研究结果相似,本研究通过对缺血性脑卒中颈动脉斑块研究发现,糖尿病组斑块发生率(60.0%)高于非糖尿病组(50.0%),说明糖尿病作为颈动脉斑块形成的高危因素,即使在排除其他一般因素的影响下,仍有很强的致病作用。易损斑块的形成是糖尿病在引起动脉粥样硬化性病变的进展过程中的关键步骤,巨噬细胞凋亡与易损斑块的形成密切相关。胰岛素抵抗作为2型糖尿病的主要病理生理改变,通过多种信号途径诱导巨噬细胞凋亡,使巨噬细胞吞噬凋亡细胞能力受影响,造成凋亡细胞不能有效地被清除,引起继发性细胞坏死,从而加快易损斑块的形成,导致动脉粥样硬化性血管疾病加速发展[12-13]。洪柳等[14]和Sturt等[15]的研究发现,急性脑梗死患者颈动脉易损斑块发生率(52.6%)高于无症状颈动脉粥样硬化患者(28.3%),差异有统计学意义。Fisher等[16]报道,有症状缺血性脑卒中患者颈动脉易损斑块发生率(36%)高于无症状患者(14%)。本研究结果发现,糖尿病组颈动脉易损斑块的发生率(46.35%)明显高于非糖尿病组(34.23%),说明糖尿病作为独立危险因素能明显影响颈动脉易损斑块的发生。糖尿病组患者的体重指数及高血脂比率明显升高,说明及早控制糖尿病患者的各项指标变化至关重要。本研究结果表明,两组患者颈动脉斑块在颈动脉各部位的发生率差异无统计学意义,而颈动脉分叉部及颈内动脉虹吸部是斑块的好发部位,这可能是由于血管分叉局部血流动力学的变化引起血管壁剪切力的减低,造成内膜损害、斑块形成;颈内动脉虹吸部血管为S形弯曲,造成血流阻力增高,速度减慢,脂质逐渐沉积管壁。
双源64排螺旋CT的双能量扫描可以直接减影去骨,其图像接近数字减影血管造影成像,但是数字减影血管造影只能观察管腔狭窄程度而不能对斑块的性质进行分析,有一定的局限性。本研究首先从原始横断位图像发现斑块,然后通过CPR、MIP、MPR及VR等重建方法综合分析斑块的部位及性质。CPR可以把整条血管显示在同一平面,整体观察病变的分布,可以真实地反映实际组织的CT值及密度变化,可以清晰显示斑块,但是部分边缘性斑块可能不会出现在重建的平面上,容易导致遗漏。MPR重建图像可以通过多个角度对斑块性质、范围及管腔狭窄程度进行分析,能观察到斑块微小CT值的变化,但是MPR不能把整条血管显示在同一平面,不能显示其全貌。MIP可以较真实地反映组织密度差异,清晰显示血管整体形态、钙化斑块的部位及分布,并且可以区分钙化成分与管腔内的高密度对比剂,但难以区分周围骨质与血管的重叠。VR成像可以整体直观地显示两侧颈动脉的走行及形态、钙化斑块部位及管腔狭窄程度等,但受设定阈值的影响,管径会轻度扩大或缩小。因此,应结合各种后处理方法综合分析以准确判断颈动脉斑块情况。易损斑块质地软、容易出血及破碎脱落,是发生急性心肌梗死及缺血性脑梗死的重要危险因素之一[17-18],因此,对易损斑块的分析至关重要。本研究中,通过测量斑块的CT值分析斑块的边缘形态和评估易损斑块,发现糖尿病组有178个易损斑块,206个稳定斑块;非糖尿病组有89个易损斑块,171个稳定斑块。通过双源CT对颈动脉斑块性质的分析,为临床提供更多的信息,针对病因及时采取预防和治疗措施,能够减少缺血性脑卒中的发生。
总之,DSCTA对检测缺血性脑卒中患者的颈动脉斑块是一种较好的手段,能够早期准确地发现斑块,明确斑块部位及性质。糖尿病是颈动脉粥样硬化的独立高危因素,加强对糖尿病患者各项指标的控制及早期对颈动脉斑块的检测、预防、治疗,能有效地预防脑血管事件的发生。
[1] 卫生部新闻办公室. 第三次全国死因调查主要情况. 中国肿瘤, 2008, 17(5): 344-345.
[2] 袁勇, 王兰琴. 短暂性脑缺血发作患者颈动脉斑块稳定性及其相关因素研究. 实用心脑肺血管病杂志, 2012, 20(8): 1279-1280.
[3] 罗云, 李敬伟, 王翀, 等. 糖尿病影响脑梗死的形成与颈动脉斑块相关. 中华神经医学杂志, 2012, 11(1): 83-86.
[4] 中华医学会糖尿病学分会, 主编. 中国2型糖尿病防治指南(2010年版). 北京: 北京大学医学出版社, 2011: 5.
[5] Lee M, Saver JL, Alger JR, et al. Blood-brain barrier permeability derangements in posterior circulation ischemic stroke: frequency and relation to hemorrhagic transformation. J Neurol Sci, 2012, 313(1/2): 142-146.
[6] Searls DE, Pazdera L, Korbel E, et al. Symptoms and signs of posterior circulation ischemia in the New England medical center posterior circulation registry. Arch Neurol, 2012, 69(3): 346-351.
[7] 中华医学会神经病学分会脑血管病学组缺血性脑卒中二级预防指南撰写组. 中国缺血性脑卒中和短暂性脑缺血发作二级预防指南(2010). 中国临床医生, 2011, 43(11): 68-74.
[8] 刘宏斌. 缺血性脑血管病患者颈动脉粥样硬化斑块分布特点及预后. 中国老年学杂志, 2012, 32(14): 3089-3090.
[9] 王庆军. 高分辨颈动脉粥样硬化斑块磁共振成像. 中国医学影像学杂志, 2011, 19(3): 168-173.
[10] Bonora E, Kiechl S, Oberhollenzer F, et al. Impaired glucose tolerance. Type IIdiabetes mellitus and carotid atherosclerosis:prospective results from the Bruneck Study. Diabetologia, 2000, 43(2): 156-164.
[11] 曾桄伦, 章成国, 李国德, 等. 急性脑梗死患者糖耐量减低与颈动脉硬化的相关研究. 中华神经医学杂志, 2009, 8(9): 920-922.
[12] Gautier EL, Huby T, Witztum JL, et al. Macrophage apoptosis exerts divergent effects on atherogenesis as a function of lesion stage. Circulation, 2009, 119(13): 1795-1804.
[13] 严士敏. 糖尿病动脉粥样硬化中巨噬细胞凋亡的研究进展.医学综述, 2013, 19(13): 2315-2317.
[14] 洪柳, 莫亚杰, 谭超. 急性脑梗死患者颈动脉斑块特征和C-反应蛋白水平及其关系. 中国全科医学, 2008, 11(13): 1151-1152, 1166.
[15] Sturt JA, Whitlock S, Fox C, et al. Effects of the diabetes manual 1:1 structured education in primary care. Diabet Med, 2008, 25(6): 722-731.
[16] Fisher M, Paganini-Hill A, Martin A, et al. Carotid plaque pathology: thrombosis, ulceration, and stroke pathogenesis. Stroke, 2005, 36(2): 253-257.
[17] 蒋博, 盖鲁粤. 易损斑块的识别及血清学标志物的进展. 中国医学影像学杂志, 2010, 18(3): 220-222.
[18] Tabas I. Macrophage apoptosis in atherosclerosis: Consequences on plaque progression and the role of endoplasmic reticulum stress. Antioxid Redox Signal, 2009, 11(9): 2333-2339.
(本文编辑 冯 婕)
Dual-source CT Angiography Diagnosis of Carotid Atherosclerosis in Ischemic Stroke Patients with Diabetes Mellitus
Purpose To evaluate the value of dual-source CT angiography (DSCTA) in the diagnosis of carotid atherosclerosis, and to explore the relationship between carotid atherosclerosis and diabetes mellitus (DM). Materials and Methods 145 patients with ischemic stroke were divided into DM group (n=80) and non-DM group (n=65). All patients underwent DSCTA. The location and characteristic of carotid atherosclerosis were analyzed using curve planE reconstruction (CPR), maximum intensity projection (MIP), multi-plane reformation (MPR) and volume rendering (VR). The differences between two groups were analyzed. Results Compared with non-DM group, the body mass index and high blood cholesterol were higher in DM group (t=6.197, P<0.05; χ2=8.372, P<0.01). The incidence of carotid atherosclerosis and vulnerable plaques were also higher in DM group than non-DM group (χ2=11.617 and 9.388, P<0.01). There was no significant difference between DM group and non-DM group in the location of carotid atherosclerosis (χ2=0.160, 0.509, 0.419 and 0.016, P>0.05). Carotid atherosclerosis was more common in carotid bifurcation and carotid artery siphon. Conclusion DSCTA can demonstrate the location and characteristics of carotid atherosclerosis in ischemic stroke patients with diabetes mellitus. Diabetes is a risk factor for the formation of carotid atherosclerosis, especially vulnerable plaques.
Brain ischemia; Stroke; Diabetes mellitus; Tomography, X-ray computed; Image processing, computer-assisted; Carotid arteries; Arteriosclerosis
10.3969/j.issn.1005-5185.2015.05.006
王道清
Department of Radiology, the First Affiliated Hospital of He'nan Medical College of Traditional Chinese Medicine, Zhengzhou 450000, China
Address Correspondence to: WANG Daoqing
E-mail: zhuang6891@sina.com
河南省科技攻关重点项目(122102310180)。
R445.3;R743
2014-11-25
修回日期:2015-03-29
中国医学影像学杂志
2015年 第23卷 第5期:343-346
Chinese Journal of Medical Imaging
2015 Volume 23(5): 343-346

