脑白质疏松症患者静息态功能磁共振成像的初步研究
钟毅欣,赵建农,周治明,石江勇,钟维佳
重庆医科大学附属第二医院放射科,重庆 400010
脑白质疏松(leukoaraiosis,LA)又名脑白质病变,是由加拿大学者Hachinki等于1987年提出的影像学诊断术语,在CT上表现为双侧脑室旁等脑白质区域片状低密度影,在MRI上该区域则表现为T2及FLAIR高信号。LA的发病率随年龄的增长而增加,在老年人中大约为50%~98%[1],早期可无明显症状,随着LA进展,主要以认知功能障碍、下肢功能障碍、执行功能低下及情绪人格改变为临床表现,并且其认知功能障碍程度与LA严重程度相关[2]。基于血氧水平依赖的功能磁共振成像(blood oxygenation level dependent-functional MRI,BOLD-fMRI)作为一种无创的评价脑功能情况的技术,其低频振幅分析法(amplitude of lowfrequency fluctuation,ALFF)能够反应神经元活动改变情况,目前该方法应用于LA的研究较少。本研究通过ALFF方法对比研究静息状态下轻度及重度LA患者与健康对照者(health control,HC)神经元自发活动改变情况。
1 材料与方法
1.1 一般资料
搜集2014年1月至2015年1月于我院接受头颅MR检查的患者。所有研究对象均告知试验内容并签署知情同意书。纳入标准:(1)由两名高年资影像医师参照郭洪志诊断标准[3]证实存在脑白质病变;(2)年龄在50~80岁,未服用影响脑功能检查的药物。排除标准:(1)严重的系统性疾病,如心脏疾病、肝脏疾病及肿瘤等;(2)非血管源性的脑白质病变及脑出血、脑卒中、脑外伤等;(3)神经心理性疾病及精神病,并根据美国精神病学会《精神障碍和统计手册》第4版修订版标准除痴呆外,根据汉密尔顿量表(HAMD)除抑郁症外;(4)MR检查禁忌者。按照Mantyla等[4]分级标准对LA进行分组,即0级:MR未见异常信号;1级:双侧侧脑室前角、体部、后角周围散在局限斑点状高信号;2级:双侧侧脑室周围局灶性、部分融合片状高信号;3级:病变呈大片状分布,双侧侧脑室周围均受累。本研究将1级归为轻度LA组,收集到19例(男8例)入组,2~3级归为重度LA组,收集到21例(男10例)入组。
另选取本院同期年龄在50~80岁的19例正常对照(HC,男性9例),影像学检查均无明显异常,且既往无全身系统性疾病、无神经心理及精神性疾病,简易精神状态量表(MMSE)评分>26分,蒙特利尔认知量表北京版(MoCA)评分>26分,汉密尔顿量表(HAMD)<7分。
1.2 神经心理学测试
所有研究对象均采用HAMD、MMSE及MoCA进行评分,主要用于评价受试者精神状态、认知功能、执行功能、记忆力、计算能力等方面的水平。
1.3 MR检查
采用Philip Achieva 3.0 T扫描仪及头部8通道敏感线圈进行扫描。扫描前嘱受试者头部尽量保持不动并闭眼安静休息。首先行常规MR扫描:T1WI、T2WI及FLAIR轴位扫描。结构像采用全脑T1WI-3D,扫描参数:TR 7.5 ms,TE 3.7 ms,FOV 240×240,层间距0 mm,层数150,矩阵232×227。BOLD-fMRI以连续轴位扫描获得全脑数据,扫描参数:TR 2000 ms,TE 30 ms,FOV 240×240,翻转角90°,层厚4 mm,层间距0 mm,层数34,矩阵64×64,扫描时间6 min 6 s。
1.4 数据处理
将采集到的所有受试者的DICOM数据整理后使用矩阵实验室(MATLAB7.10.0)、Resting State fMRI Data Analysis Toolkit 1.8(REST1.8,http//www.restfmri.net)及Data Processing Assistant for Resting State fMRI Advanced Edition(DPARSFA,http//www.restfmri.net)等软件进行图像的预处理、统计分析及结果查看。预处理包括DICOM数据转换、去除前10个时间点(排除患者适应扫描及机器启动不稳定的情况)、排除头动超过1 mm及旋转超过1°的研究对象并对数据行头动校正、利用T1WI-3D结构像进行图像分割配准、数据平滑(FWHM=8 mm)、去线性漂移(纠正因机器温度上升或受试者环境适应引起的生理基线偏移)。最后将得到的数据通过带通滤波卷积处理,计算每个体素在0.01~0.08 Hz低频震荡信号幅值,即得到ALFF图。再将ALFF图像与全脑平均ALFF相除得到标准化后的ALFF图像,即mALFF图像。
1.5 统计学分析
2 结果
2.1 一般资料结果
轻度LA组、重度LA组及HC组在性别、年龄、受教育年限、MMSE神经心理学量表结果及吸烟、饮酒、糖尿病、颈动脉狭窄、高血压、脂代谢紊乱等病史无明显统计学意义,而MoCA测试结果有统计学意义(表1)。
2.2 ALFF统计分析结果
3组间的差异集中在双侧距状裂周围皮层、右侧额中回、右侧顶下缘角回、右扣带旁回、左侧楔前叶(图1)。重度LA组与轻度LA组比较在左侧楔前叶、右侧角回的ALFF降低,未见ALFF增高的脑区(图2,表2);重度LA组与HC组比较在左侧楔前叶、右侧额中回、右侧角回ALFF降低(图3,表3)。轻度LA组与HC组相比,未见有明显差异。3组人群MoCA、MMSE神经心理学量表测试结果与存在差异脑区的ALFF值之间未见显著相关。

表1 轻度LA组、重度LA组及HC组一般资料比较Tab.1 Basic characteristics in mild LA,severe LA and HC
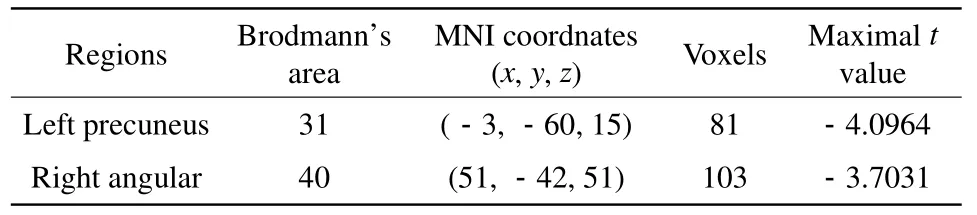
表2 重度LA组与轻度LA组ALFF改变的脑区对比分析ALFF改变的脑区Tab.2 The ALFF results of intergroup comparison between severe LA group and mild LA group
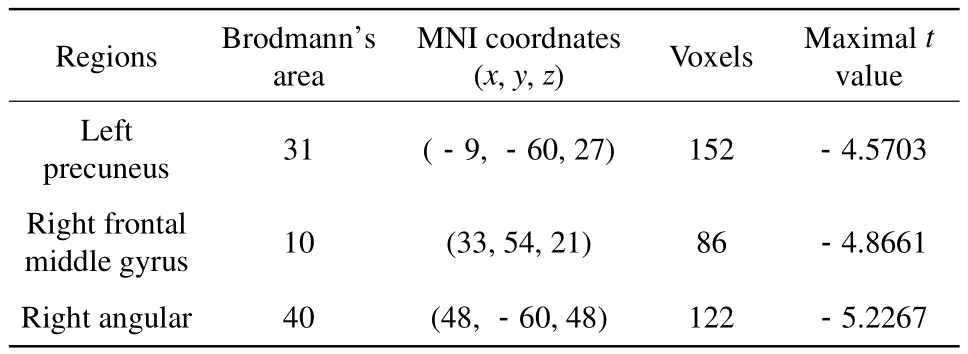
表3 重度LA组与HC组ALFF改变的脑区对比分析Tab.3 The ALFF results of intergroup comparison between severe LA group and HC group
3 讨论
3.1 LA简述
LA是由各种因素引起的侧脑室周围脑白质改变的征象,除了常规MR检查序列可以发现侧脑室周围信号改变外,2006年Brickman等[5]通过磁共振动脉自旋标记灌注成像发现LA区域脑血流量较皮质及正常白质明显减少,另有研究者发现LA区域的DTI及MRS的参数改变[6-7]。目前LA的发病机制尚有争议,已有的研究认为LA是种小血管疾病,其病理改变主要由小血管管壁硬化、纤维素样坏死及髓鞘脱失、星形细胞肿胀破坏、轴突变性坏死引起[8]。LA的发生与颈动脉狭窄、动脉粥样硬化、高血压及年龄相关,其中后两者是引起LA的确定性因素。已有的研究发现LA与卒中、抑郁、认知功能下降、血管源性痴呆显著相关,并且随着LA程度加重呈显著正相关[9]。本研究结果表明LA患者在BOLD-fMRI上有神经元自发活动的改变,并且3组间MoCA神经心理学量表测试结果差异有统计学意义,推测LA患者掌管认知功能的脑区已有受损。
3.2 ALFF结果分析
低频振幅分数通过选取范围在0.01~0.08 Hz平均震荡幅值,能较好地去除静脉窦内血液及脑脊液对信号的干扰,反映神经元自发活动情况。2007年,Zang等[10]采用ALFF方法,观察到注意力缺陷多动障碍儿童的多个相关脑区神经元自发活动异常,说明该方法能应用于大脑神经功能障碍的评价,从而开启了基于ALFF的脑功能研究。
本研究通过对比轻度LA组、重度LA组及HC组ALFF值,发现重度LA组较HC组在左侧楔前叶、右侧额中回、右侧角回存在明显降低,说明重度LA患者在静息态下神经元自发活动存在异常。重度LA组与轻度LA组比较也发现在左侧楔前叶及其邻近的后扣带皮层ALFF值降低。作为掌管人类基本认知功能的重要脑区,楔前叶深埋于顶叶后内侧皮层,主要参与自我意识的认知加工、视觉空间信息整合及情景记忆检索,而左侧楔前叶在记忆来源的提取,即前后事物关联的重建显得尤为活跃[11]。既往研究者在对有轻度认知功能障碍的LA患者的研究发现,脑白质病变体积的增加与情景记忆障碍呈正比[12]。本研究中,掌管情景记忆、视觉空间信息整合等认知功能的楔前叶神经元活动异常,并且重度LA组与HC组左侧楔前叶的ALFF值较重度LA组与轻度LA组间的差异更为明显。推测在除痴呆外的LA中,随着脑白质病变程度加重,其脑功能神经元自发活动已有减弱。
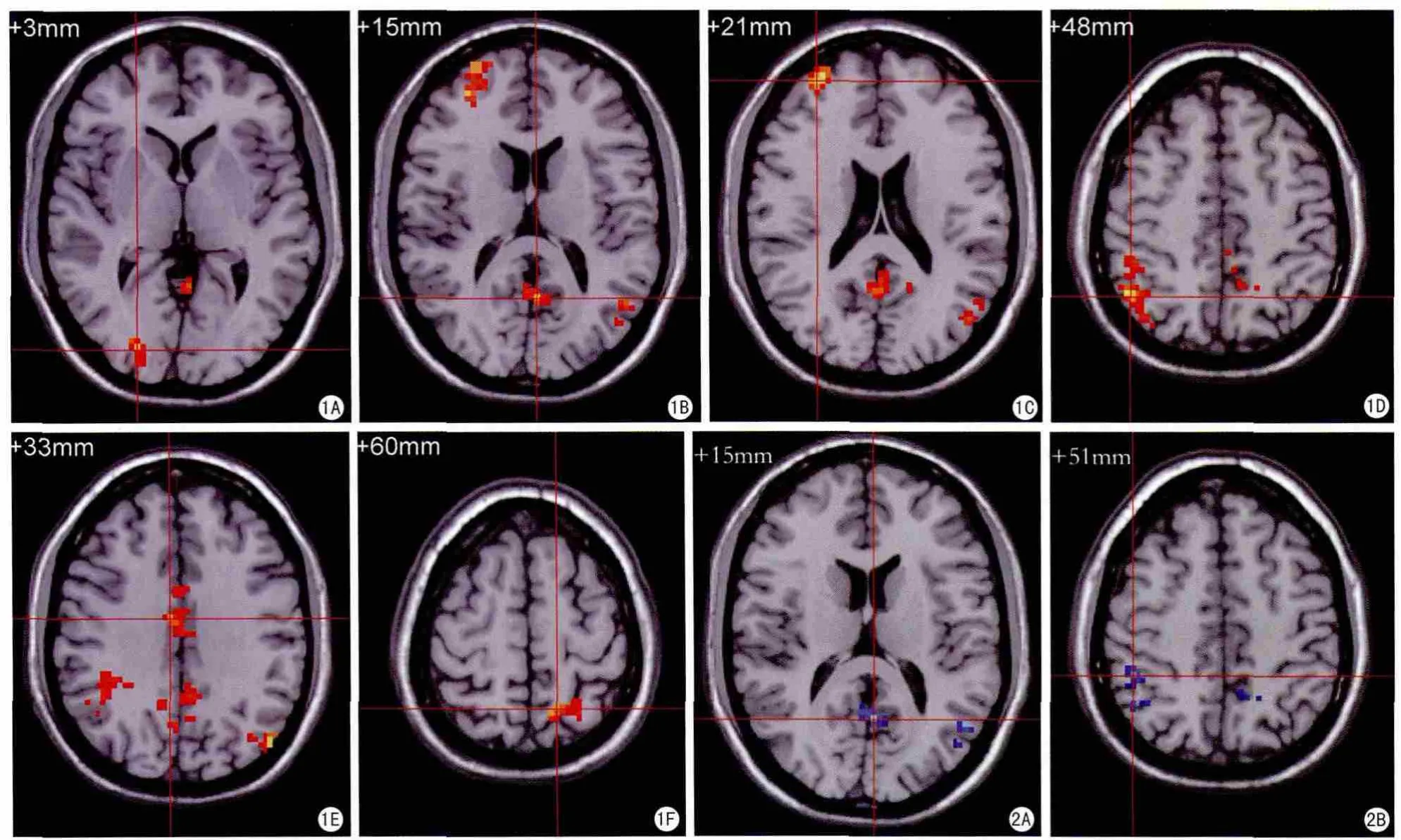
图1 方差分析比较重度LA组、轻度LA组、HC组3组间有差异的脑区 A:右侧距状裂周围皮层;B:左侧距状沟周围皮层;C:右侧额中回;D:右侧顶下缘角回;E:右扣带旁回;F:左侧楔前叶 图2 重度LA组与轻度LA组对比图 A:重度LA组左侧楔前叶ALFF下降;B:重度LA组右侧角回ALFF下降Fig.1 ANOVA test results of the ALFF among the severe LA group,the mild LA group and the HC group.A:Right calcarine; B:Left calcarine; C:Right frontal middle gyrus; D:Right inferior parietal lobule; E:Right cingulum medial gyrus; F:Left precuneus.Fig.2 The ALFF changes between the severe LA group and the mild LA group.A:Compared with the mild LA group,the severe LA group showed deceased ALFF in left precuneus; B:The severe LA group showed deceased ALFF in right angular gyrus.
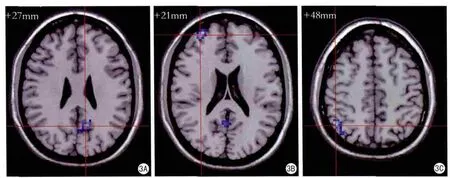
图3 重度LA组与HC组对比图 A:重度LA组左侧楔前叶ALFF下降;B:重度LA组右侧额中回下降;C:重度LA组右侧角回ALFF下降Fig.3 The ALFF changes between the severe LA group and the HC group.A:Compared with the HC group,the severe LA group showed deceased ALFF in left precuneus; B:The severe LA group showed deceased ALFF in right frontal middle gyrus; C:The severe LA group showed deceased ALFF in right angular gyrus.
此外,在两两比较中,除了左侧楔前叶,右侧角回也被发现神经元活动异常。角回作为布洛卡区的一部分,是人类视觉语言中枢,其位于顶下小叶的后部,具有语义加工处理、文字阅读理解、空间认知、注意力及数字加工等重要作用,其中右侧角回在视觉输入、注意力等认知功能中有着重要地位[13],角回的损伤可致患者阅读理解的能力下降。有学者在对有轻度认知障碍的LA患者DTI的研究中发现,其右侧角回的ADC值较正常对照组明显升高,FA值明显降低[14]。本研究中重度LA患者右侧角回的ALFF值低于HC组,说明该脑区静息态神经元自发活动减弱,可能影响其语言理解及注意力等认知功能。
与轻度LA组比较发现,重度LA组主要在左侧楔前叶及右侧角回ALFF有降低,而与HC组对比,重度LA组在右侧额中回ALFF也有降低。额叶是大脑的高级注意中枢,最新的研究认为右侧额中回能控制并将外源性注意力转化为内源性注意力[15]。Zi等[16]对比LA患者与正常人的皮层厚度,发现LA患者额中回皮层厚度降低,推测额中回皮层厚度的改变与其认知功能障碍有关。另外,额中回及前所述角回、楔前叶均是脑默认网络(default mode network,DMN)的构成脑区之一,是静息状态下人脑相对活跃的脑区,具有情景记忆处理、躯体感觉、社会行为认知等功能,该区域的损伤可导致认知功能障碍[17]。本研究中重度LA组在楔前叶、角回及额中回ALFF值降低,说明这些区域神经元活动下降并且DMN的功能可能受到损伤。
既往LA的相关研究认为,其病变主要累及侧脑室周围的白质区域,而与记忆、行为、情感等认知相关的白质纤维束通过侧脑室周的白质形成边缘环路,当LA发生时,这些边缘环路受到破坏会引起相应认知功能减退,尤其是额叶下皮质区域受损与执行功能减退有关[18]。本研究中虽是选取的无明显痴呆的LA患者,但其神经元异常活动的脑区主要集中于顶叶与额叶,这也是MR平扫发现的脑白质异常的区域,推测LA认知功能减退可能与相应脑区脑功能损伤有关。
总之,本研究通过ALFF方法研究发现LA患者多个脑区ALFF降低,提示LA患者相关脑区神经元自发活动异常,推测在未出现明显痴呆症状的LA患者已有认知功能障碍的风险。
[References]
[1]Wen W,Sachdev PS,Li JJ,et al.White matter hyperintensities in the forties:their prevalence and topography in an epidemiological sample aged 44-48.Hum Brain Mapp,2009,30(4):1155-1167.
[2]Lamar M,Dannhauser TM,Walker Z,et al.Memory complaints with and without memory impairment:the impact of leukoaraiosis on cognition.J Int Neuropsychol Soc,2011,17(6):1104-1112.
[3]Guo HZ.Leukoaraiosis.Journal of clinical neurology,2002,15(1):3-4.郭洪志.脑白质疏松症.临床神经病学杂志,2002,15(1):3-4.
[4]Mantyla R,Aronen HJ,Salonen O,et al.The prevalence and distribution of white-matter changes on different MRI pulse sequences in a post-stroke cohort.Neuroradiology,1999,41(9):657-665.
[5]Brickman AM,Zahra A,Muraskin J,et al.Reduction in cerebral blood fl ow in areas appearing as white matter hyperintensities on magnetic resonance imaging.Psychiatry Research:Neuroimaging,2009,172(2):117-120.
[6]Qu CQ,Guo SG,Guo HZ,et al.Diffusion tensor imaging of elderly leukoaraiosis and its correlation with cognitive function.Zhonghua Yi Xue Za Zhi,2010,90(9):624-627.
[7]Li C,Ling X,Liu S,et al.Abnormalities of magnetic resonance spectroscopy and diffusion tensor imaging are correlated with executive dysfunction in patients with ischemic leukoaraiosis.J Clin Neurosci,2012,19(5):718-722.
[8]Liu HJ,Zhang Y,Yang JP.The CT,MRI performances and understanding in cerebral ischemia.Chin J Magn Reson Imaging,2013,4(1):47-58.刘怀军,张岩,杨冀萍.脑缺血的CT、MRI表现及其理解.磁共振成像,2013,4(1):47-58.
[9]Bahrainwala ZS,Hillis AE,Dearborn J,et al.Neglect performance in acute stroke is related to severity of white matter hyperintensities.Cerebrovasc Dis,2014,37(3):223-230.
[10]Zang YF,He Y,Zhu CZ,et al.Altered baseline brain activity in children with ADHD revealed by resting-state functional MRI.Brain Dev,2007,29(2):83-91.
[11]Cavanna AE,Trimble MR.The precuneus:a review of its functional anatomy and behavioural correlates.Brain,2006,129(Pt 3):564-583.
[12]Fujishima M,Maikusa N,Nakamura K,et al.Mild cognitive impairment,poor episodic memory,and late-life depression are associated with cerebral cortical thinning and increased white matter hyperintensities.Frontiers in Aging Neuroscience,2014,6:306.
[13]Bocca F,Tollner T,Muller HJ,et al.The Right Angular Gyrus Combines Perceptual and Response-related Expectancies in Visual Search:TMS-EEG Evidence.Brain Stimul,2015.doi:10.1016/j.brs.2015.02.001.[Epub ahead of print].
[14]Pang R,Zhao J,Zhang YL.The DTI in the evolution of vascular cognitive impairment mechanism based leukoaraiosis.J Pract Radiol,2014(7):1071-1074.庞冉,赵晶,张允岭.基于脑白质疏松的血管源性轻度认知障碍DTI 研究.实用放射学杂志,2014(7):1071-1074.
[15]Japee S,Holiday K,Satyshur MD,et al.A role of right middle frontal gyrus in reorienting of attention:a case study.Front Syst Neurosci,2015,9:23.
[16]Zi W,Duan D,Zheng J.Cognitive impairments associated with periventricular white matter hyperintensities are mediated by cortical atrophy.Acta Neurol Scand,2014,130(3):178-187.
[17]Li W,Mai X,Liu C.The default mode network and social understanding of others:what do brain connectivity studies tell us.Front Hum Neurosci,2014,8:74.
[18]Charlton RA,Barrick TR,McIntyre DJ,et al.White matter damage on diffusion tensor imaging correlates with age-related cognitive decline.Neurology,2006,66(2):217-222.

