绝经妇女全身骨密度与慢性牙周炎的关系探讨
张进城,肖占森
目前,骨质疏松症和慢性牙周炎是全球性的公共卫生问题,严重影响着中老年人的健康。妇女绝经后随着卵巢功能的逐渐衰退,体内雌激素水平急剧降低,易出现绝经后骨质疏松症。有关绝经后骨质疏松症与慢性牙周炎间相互关系的研究正逐渐引起学者们的重视。本研究选择绝经期的妇女作为研究对象,通过分析慢性牙周炎组和对照组全身骨含量(bone mineral content,BMC)、骨密度(bone mineral density,BMD)含量变化来探讨绝经期妇女全身骨密度降低与慢性牙周炎的关系,为牙周病的防治提供理论依据。
1 对象与方法
1.1 对象 2011年1月-2013年12月因牙病来我院口腔科就诊的绝经妇女220例,其中慢性牙周炎组(观察组)162例,对照组58例。年龄50~63岁。绝经妇女纳入标准:①已绝经1年以上,无甲状腺疾病、糖尿病等内分泌疾病,无风湿性关节炎、小儿麻痹症、骨折、骨骼畸形及严重肝肾疾病;②无侵袭性慢性牙周炎,无定期进行牙周病治疗史;③半年内无服用抗生素与影响骨代谢的药物,1年内未接受牙周治疗;④无吸烟史,年龄>50岁。
1.2 方法
1.2.1 牙周组织检查 包括临床探诊深度(CPD)、临床附着丧失(CAL)、探诊出血(BOP)及牙槽骨的吸收情况。慢性牙周炎诊断标准:CPD>3 mm,CAL>1 mm,牙周袋探诊后出血,X线片检查有牙槽骨吸收。并根据结缔组织附着丧失的范围、严重程度和牙齿缺失数目分为轻度、中度和重度。分度标准[1]为轻度慢性牙周炎:0.6 mm≤全口牙CAL均值≤1.5 mm,没有任何位点 CAL≥3 mm,不超过3个牙缺失。中度慢性牙周炎:1.6 mm≤全口牙CAL均值≤2.4 mm,不超过8个邻面位点 CAL≥3 mm,分布在至少3个区或6个牙以上,全口缺失牙不超过5个。重度慢性牙周炎:全口牙 CAL均值≥2.5 mm,至少3个区有1个或多个邻面位点CAL≥5 mm,全口缺失牙不超过14个。
1.2.2 全身骨密度测量 采用美国HOLOGIC公司生产的Explorer双能X线骨密度仪,测量被测绝经妇女全身BMC、BMD含量变化,并记录其数据。参照原发性骨质疏松症诊治指南(2011版)[2],T值低于同性别、同种族健康人的骨峰值不足1个标准差为正常;降低1~2.5个标准差之间为低骨量;降低程度等于和大于2.5个标准差为骨质疏松。
1.3 统计学处理 采用SPSS 19.0软件进行统计分析。计量资料以均数±标准差(±s)表示,慢性牙周炎组与对照组比较采用t检验;轻、中、重度慢性牙周炎各组间比较差异单因素方差分析;率的比较采用χ2检验,分别比较低骨量、骨质疏松发生率与慢性牙周炎严重程度状况,P<0.05为差异有统计学意义。
2 结果
2.1 绝经期妇女慢性牙周炎患者全身BMC、BMD水平与对照组比较 绝经期妇女慢性牙周炎患者全身BMC、BMD水平显著低于对照组(P<0.01)。见表1。轻度慢性牙周炎组>中度慢性牙周炎组>重度慢性牙周炎组,三组间差异均有统计学意义(P>0.01)。见表2。2.2 三组慢性牙周炎患者低骨量、骨质疏松发生情况比较 低骨量、骨质疏松发生率与慢性牙周炎严重程度有密切关系,轻、中、重度慢性牙周炎各组间比较有显著性差异。见表3。
表1 慢性牙周炎患者与对照组全身BMC、BMD水平比较(±s)

表1 慢性牙周炎患者与对照组全身BMC、BMD水平比较(±s)
注:与对照组比较,*P <0.01
组别 n BMC(g) BMD(g/cm2)慢性牙周炎组 162 1750.95 ±293.21* 0.970 ±0.103*对照组58 2035.57 ±300.26 1.088 ±0.131
表2 慢性牙周炎患者全身BMC、BMD水平比较(±s)

表2 慢性牙周炎患者全身BMC、BMD水平比较(±s)
注:与轻、重度慢性牙周炎组比较,*P<0.01;与轻、中度慢性牙周炎组比较,**P<0.01
组别 n BMC(g) BMD(g/cm2)轻度慢性牙周炎组58 1979.55 ±222.34 1.059 ±0.092中度慢性牙周炎组 53 1677.53 ±139.95* 0.943 ±0.047*重度慢性牙周炎组 51 1567.27 ±315.20** 0.897 ±0.086**
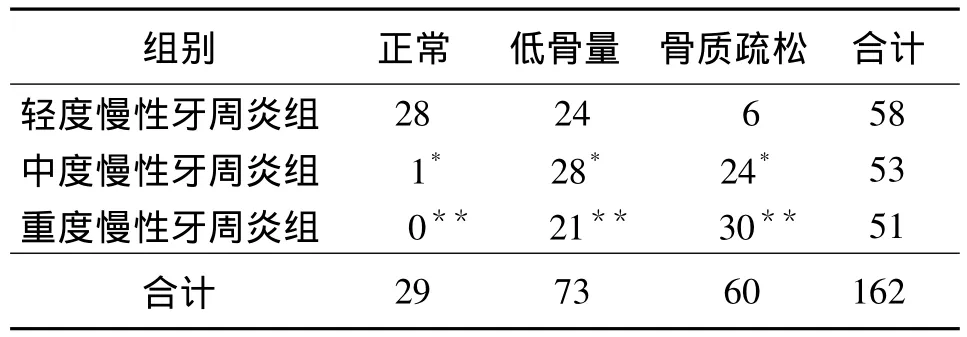
表3 慢性牙周炎患者低骨量、骨质疏松发生情况比较(例)
3 讨论
3.1 慢性牙周炎与全身骨密度 牙周炎的发病机制是一种多因素疾病,其中菌斑细菌及其产物是牙周病的主要因素,是引发牙周病的必不可少的始动因子,但又受到局部因素和全身因素的调控,全身因素可改变宿主因素和局部因素的反应,它们相互联系、相互影响或相互协同、相互拮抗,以此决定了牙周病的发生、发展过程。越来越多的研究证实,绝经妇女口内牙齿存留数量与全身BMD密切相关,随着BMD的降低,口内牙齿存留数量相应减少。有学者通过检测慢性牙周炎组腰椎及股骨颈骨密度值,发现股骨颈骨密度与慢性牙周炎之间可能存在联系[3-4]。哈丽娅等[5]研究发现,围绝经期妇女慢性牙周炎组腰椎平均BMD虽然低于对照组,但没有统计学意义,而慢性牙周炎组股骨颈BMD明显低于对照组(P<0.01)。慢性牙周炎组下颌骨高度低于对照组,并且与腰椎及股骨颈平均BMD呈正相关关系(r=0.237,P <0.05;r=0.188,P <0.05)。股骨颈平均BMD仅与 CAL呈负相关(r=-0.255,P<0.05),表明股骨颈骨密度与慢性牙周炎之间可能存在联系。Suresh等[6]进行一项控制干扰因素的研究表明,骨骼BMD与邻间牙槽丧失之间存在密切关系。本研究结果显示,绝经期妇女慢性牙周炎患者全身总BMC、BMD水平显著低于对照组,轻度慢性牙周炎组>中度慢性牙周炎组>重度慢性牙周炎组,各组间均有显著性差异。表明在绝经妇女中,牙周炎的发生发展与全身BMC、BMD降低有关。由此可推断全身骨量改变与慢性牙周炎之间可能存在相关关系,全身骨密度降低可能会增加牙周炎发生的风险。
3.2 绝经后骨质疏松症与牙周炎 绝经后骨质疏松症(PMO)为原发性骨质疏松症中的I型,指绝经妇女由于卵巢功能的下降,雌激素缺乏,相应的骨量迅速丢失,单位体积内骨量减少,从而产生腰背四肢疼痛、脊柱变形及骨折等症状。有的学者研究发现,PMO组牙周炎的患病率高于非PMO组,并且对牙周炎与PMO的相关性进行多元回归分析后认为绝经后PMO患者更易患牙周炎。他们还发现,PMO的患者牙槽嵴存在重度吸收,牙槽高度丧失和牙周附着丧失速度明显高于 BMD正常组[7-9]。尚颜等[10]研究认为,骨质疏松对牙周病患者的主要影响是导致牙槽骨的破坏吸收和附着丧失的加剧。当牙槽骨破坏吸收到一定程度后就会影响牙的牢固性,于是大多牙周病患者会出现牙的松动,继而影响正常的咀嚼功能,如此恶性循环下去,最终会导致牙的丧失。本研究选择处于绝经期的妇女作为研究对象,结果显示,低骨量、骨质疏松发生率与慢性牙周炎严重程度有密切关系,轻、中、重度慢性牙周炎各组间比较有显著性差异。由此提示,绝经后雌激素水平低下导致低骨量、骨质疏松症与牙周炎症,牙槽骨吸收以及余留牙有一定的相关性,绝经后PMO可能会增加患者对牙周炎的易感性或加重其牙周炎的病情。近年来的临床研究表明,雌激素通过作用于骨细胞雌激素受体从而增加钙吸收、减少钙丢失,促使骨生成增加,骨吸收减少的作用[11]。在服用雌激素的绝经后妇女中,骨丢失速度通常减慢,如果在绝经后不久就开始服用雌激素则可以维持或增加骨质量[12]。郑小花等[13]研究证实,左归丸联合橄榄油在降低炎症因子及增加骨密度、骨小梁面积效果均优于单纯运用左归丸或橄榄油。因此左归丸联合橄榄油组成的复方是防治绝经后PMO一个有前途的候选,两者联用具有协同作用。说明雌激素替代疗法可以阻止绝经后妇女牙槽骨量的丢失,并且其可以对绝经后妇女的重症牙周炎起治疗作用。
综上所述,绝经后雌激素水平低下导致低骨量、骨质疏松症与牙周炎症,牙槽骨吸收以及余留牙有一定的相关性,而且绝经后雌激素水平低下导致的PMO可能是牙周炎的危险因素,绝经后低 BMC、PMO可能会增加患者对牙周炎的易感性或加重其牙周炎的病情。因此,在防治绝经期妇女慢性牙周炎病的过程中,在常规治疗慢性牙周炎的同时,要考虑到全身BMC、BMD减少和PMO这一危险因素的影响,积极采用雌激素等治疗PMO的药物、营养学和生活方式的措施,有益于防治绝经后妇女骨量减少和PMO和慢性牙周炎的发生发展。
[1] Armitage GC,Wu Y,Wang HY,et al.Low prevalence of a periodontitis-associated interleukin-1 composite genotype in indivictuals of Chinese heritage[J].J Periodontol,2000,71(2):164-171.
[2] 中华医学会风湿病学分会.原发性骨质疏松症诊治指南[J].柳州医学,2012,25(3):188-199.
[3] 孙尚敏,潘亚萍.慢性牙周炎与腰椎及股骨颈骨密度改变的相关关系研究[J].中国医科大学学报,2010,39(4):279-280.
[4] 郑 瑶,刘雪萍,王明婷,等.牙周感染与股骨颈骨密度关系的研究[J].河北医药,2011,33(22):3459.
[5] 哈丽娅,邵 华,钟良军,等.围绝经期哈萨克族妇女慢性牙周炎与骨密度的关系[J].中国骨质疏松杂志,2011,17(8):709-711.
[6] Suresh S,Kumar TS,Saraswathy PK,et al.Periodontitis and bone mineral density among pre-and postmenopausal women:a comparative study[J].J Indian Soc periodonto1,2010,14(1):304
[7] Al Habashneh R,Alchalabi H,Khader YS,et al.Association between periodontal disease and osteoporosis in postmenopausal women in Jordan[J].J Periodontol,2010,81(11):1613-1621.
[8] Southerden P.Review of feline oral disease.Periodontitis and chronic gingivostomatitis[J].In Pract,2010,32(1):2-7.
[9] Megson E,Kapellas K,Bartold PM.Relationship between periodontal disease and osteoporosis[J].lnt J Evid Based Hea1th,2010,8(3):129-139.
[10]尚 颜,石晓峰,尚随阳.骨质疏松对牙周病影响的相关性分析[J].泰山医学院学报,2012,33(7):532-533.
[11]徐若男,王丁丁,朱小蔚.预防和治疗骨质疏松症的常用药物[J].东南国防医药,2011,13(6):540-541.
[12] Bowring CE,Francis RM.National osteoporosis society’s position statement on hormone replacement therapy in the prevention and treatment of osteoporosis[J].Menopause Int,2011,17(2):63-65.
[13]郑小花,黄惠娟.左归丸联合橄榄油对大鼠去势后骨组织和骨密度的影响[J].东南国防医药,2014,16(1):10-13.

