ST段抬高型急性心梗诱发恶性室性心律失常的危险因素分析
刘德蕊
[摘 要] 目的:探讨ST段抬高型急性心梗患者(STEMI)发生恶性室性心律失常(MVA)的危险因素,为MVA临床预防和预测提供参考。方法:以南阳市第二人民医院心内科2009年2月至2014年3月间271例STEMI患者为研究对象,依据有无MVA将其分为研究组(MVA,59例)和对照组(非MVA,212例),对2组临床诊治资料进行单因素和多因素分析。结果:单因素分析结果显示,2组肌酐、Killip分级及LDL水平间有统计学差异(P<0.05),多因素回归分析结果显示肌酐水平和Killip分级是诱发MVA重要危险因素。结论:肌酐水平和Killip分级是诱发MVA重要危险因素,对AMI患者进行救治时应引起高度重视。
[关键词] 心肌心梗;室性心律失常;危险因素
中图分类号:R541.7 文献标识码:A 文章编号:2095-5200(2015)02-035-03
DOI:10.11876/mimt201502012
急性心梗(acute myocardial infarction,AMI)作为心内科临床较为常见冠脉疾病,致死率和致残率均居于各类心血管疾病前列,降低院内死亡率和改善预后是心内科所面临重要难题。急性心梗除可引起心绞痛、心衰外,恶性室性心律失常(malignant ventricular arrhythmia,MVA)也是其较常见严重并发症[1]。MVA以原发性和继发性心室颤动及持续性心动过速为主,高发于PCI术后,是导致AMI院内死亡重要原因[2]。MVA高发于ST段抬高型AMI患者(ST-elevation myocardial infarction,STEMI),约占所有所有AMI伴MVA64%[3]。探讨分析STEMI诱发MVA危险因素意义重大。在本次研究中,以南阳市第二人民医院心内科2009年2月至2014年3月间收治271例STEMI患者为研究对象,对诱发MVA危险因素进行探讨如下。
1 一般资料
1.1 病例资料
筛选南阳市第二人民医院心内科2009年2月至2014年3月间收治271例STEMI患者为研究对象。根据PCI术后近期是否发生MVA,将其分为研究组(MVA,59例)和对照组(非MVA,212例)。MVA判断标准[3-4]:(1) PCI术后发生持续性室性异位搏动频率>100次/min或因冠脉血运不稳定需电转复或药物治疗,符合持续性室性心动过速指征。(2) 心电图波形明显不规则,无法明确看出QRS波,冠脉血流不稳定,符合心室颤动指征。(3) 同时发生上述2种情况,符合心室颤动指征。
1.2 纳入与排除标准
纳入标准:(1) 急性心梗和其合并症符合2001年由中华医学会心血管分会颁布《心肌心梗死诊断和治疗指南》中相关标准[5],无漏诊或误诊。(2) 心电图表现为至少相邻两导联ST段抬高,可明确为STEMI。(3) 从AMI发病到行PCI治疗,时间少于12h。(4) 所有患者及其家属均对所接收相关治疗知情并同意,治疗措施和本研究所涉及内容均符合我院医学伦理委员会相关规定。
排除标准:(1) 先天性心脏病、自身免疫性疾病、心脏机械性受损。(2) 恶性肿瘤、凝血功能障碍或合并肺部栓塞等。(3) 不愿接受相关治疗或对部分研究内容不配合患者。
2 方法
2.1 资料分析方法
汇总2组患者以下资料:年龄、性别、高血压史、糖尿病史、入院时Kilip分级、血脂水平、糖化血红蛋白、梗死部位、罪犯血管等临床诊治治疗。计数数据采用n(%)表示,计量数据取均值并计算其标准差。随后使用统计分析软件进行单因素分析和Logistic多因素分析。
2.2 统计学处理
软件SPSS19.0进行统计分析。MVA发病因素,先行单因素分析,随后采用Forward法或Backwrad法对有统计学意义参数项行Logistic多因素回归分析。2组间检验水平a=0.05,以P<0.05表示组间差异具有统计学意义,以P<0.01表示组间差异具有显著统计学意义。
3 结果
如表1所示,研究组与对照组在年龄、性别及既往高血压史、心绞痛史等方面均无统计学差异(P>0.05)。该结果表明,患者年龄、性别及既往病史并不会导致MVA发生。
对2组患者入院时各类生化指标进行单因素分析结果显示,研究组肌酐、LDL与对照组间有统计学差异(P<0.05),其它指标间未见统计学差异(P<0.05)。提示我们,在各类生化指标中,肌酐和LDL可能是诱发MVA危险因素。
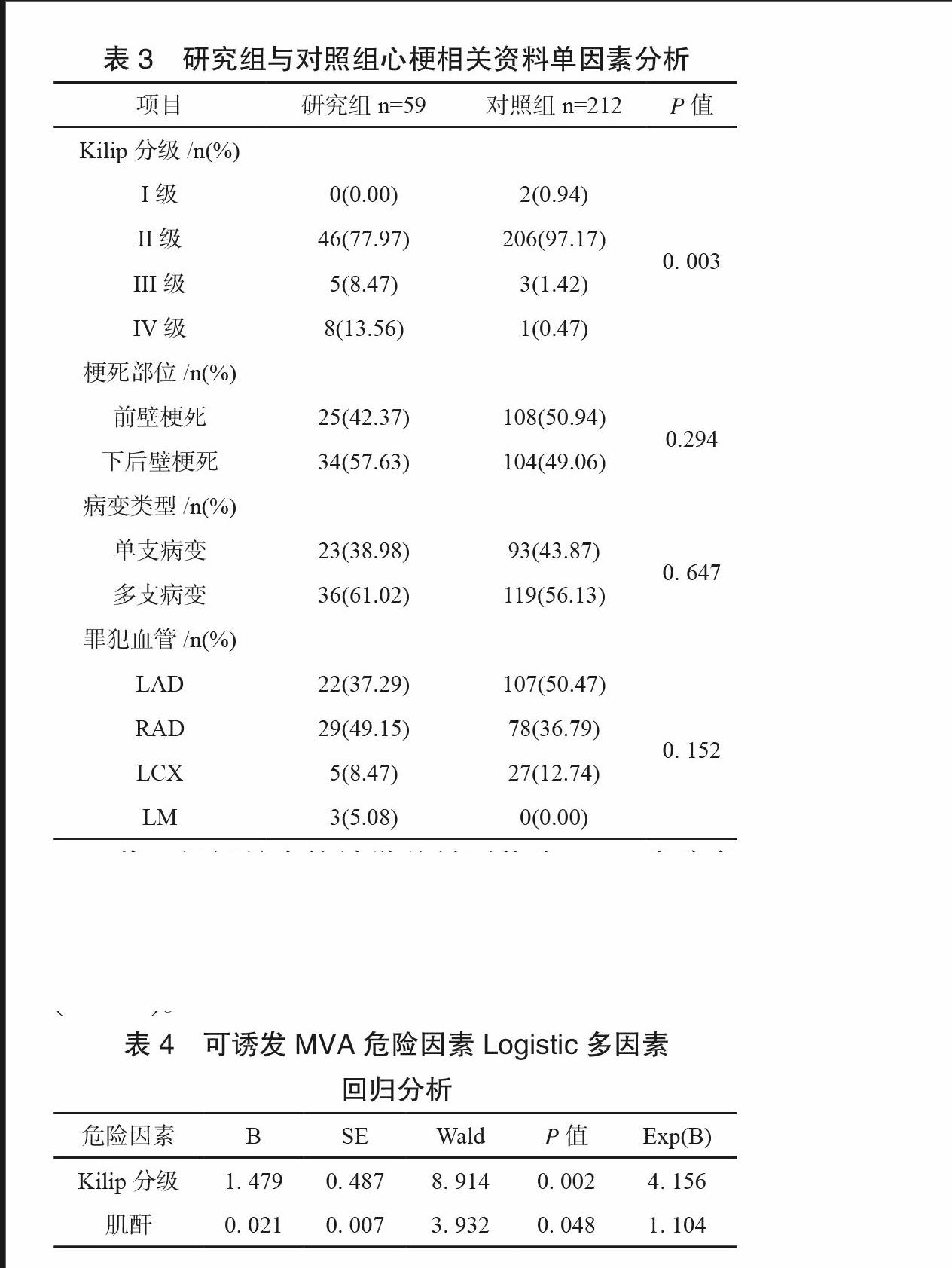
心梗相关资料单因素分析结果如表3所示。梗死部位、罪犯血管位置和冠脉病变类型等资料间均未显示出统计学差异(P<0.05),仅Kilip分级为2组间具有统计学差异指标。
将2组间具有统计学差异可能为MVA发病危险因素参数进行回归分析,结果显示仅Kilip分级和肌酐为MVA发生独立危险因素,且具有统计学意义(P<0.05)。
4 讨论
AMI发病机制,临床证实冠脉内不稳定斑块破裂、脱落而引起冠脉快速堵塞或冠脉内皮炎性增生导致冠脉闭塞是其主要病理基础[6]。虽然目前以阿司匹林、氯比格雷双联用药为基础抗血栓治疗方案及PIC临床应用大大改善了AMI治疗现状,但其易复发特点依然使临床预后不理想。AMI经急诊治疗后,短期内有发生急性血栓、恶性心律失常及心肌灌注不良等多种并发症,远期则可出现冠脉再梗死、心衰甚至死亡事件 [7]。随着对AMI发病相关研究不断深入,MVA已被临床证实为导致AMI院内死亡重要原因[8],找出诱发MVA危险因素对降低AMI患者死亡率有直接意义。文献报道[9],AMI患者发生MVA病理基础主要有以下几点:(1) AMI发病时,缺血及梗死区心肌与周围正常心肌间可出现电传导梯度,导致心肌电生理环境发生变化而为心律失常创造了条件。(2) 治疗期间使用抗心律失常药物在发挥疗效时,也可能会使心律异常恶化。(3) 心肌缺血、缺氧后,心肌内代谢和电解质转运均会发生紊乱,心肌维持正常功能生化环境恶化。整体而言,MVA发生与患者自身心律状况、心肌工作生化环境等因素有着密不可分关系。
在本次研究中结果提示我们,入院时Killip分级和肌酐是诱发MVA主要危险因素。Killip分级自1967年由Killip提出后[10],在STEMI患者临床预后评估方面一直发挥着重要价值。大量临床研究证实[11],Killip分级与AMI患者心肌损伤程度呈正相关,依据Killip分级也可对心衰、心室颤动等合并症进行预测。肌酐作为肾脏功能重要指标,其与MVA发病之间关系目前也已得到了大量临床验证[13],考虑肌酐异常升高与患者体内电解质紊乱、肾脏功能应激性衰减有关。本次研究中,所得出Killip分级与肌酐水平为诱发MVA关键因素结论与国内外大量报道基本一致[14]。需要指出是,近年来国内也有临床研究证实[15]血钾水平、C-反应蛋白及心肌损伤标志物(CTn、CK-MB)等与MVA发生有直接关联,且均符合独立危险因素标准。因AMI急救治疗时以快速、高效为原则,在常规操作中很难有充裕时间对上述指标进行逐一测定,这也是本次研究中未涉及其它研究中所现指标原因。但就快捷、高效角度而言,Killip分级简便性和可靠性均较好,肌酐测定也较为方便,借助这2个指标对MVA发生进行预测不失为一种可取方案。基于降低MVA发生率和AMI患者死亡率考虑,更加丰富、全面研究仍需很有必要,这也是我们今后工作中需要完成重点任务。
参 考 文 献
[1] 孔泽峰. 急性心肌梗死合并心律失常临床特征分析[J]. 中外医学研究,2011,9(23):34-35.
[2] Miri? D, Novak K, Kovacevi? LM, et al. In-hospital mortality of patients with acute myocardial infarction before and after introduction of PCI in Split University Hospital Center, Croatia[J]. Coll Antropol, 2013, 37(1):207-212.
[3] 王靖,楚建民,郭琦,等. 心肌梗死急性期合并恶性室性心律失常患者院内死亡危险因素资料分析[J].中国循环杂志,2014,29(6):420-422.
[4] 张媛,李昭屏,张福春,等. 急性心肌梗死早期室性心律失常相关因素分析[J].中国循环杂志,2008,23:15-17.
[5] Hollenbeck RD, McPherson JA, Mooney MR, et al. Early cardiac catheterization is associated with improved survival in comatose survivors of cardiac arrest without STEMI[J]. Resuscitation, 2014, 85(1):88-95.
[6] 杨琦,吴尚勤,姚青海.急性 ST 段抬高型心肌梗死患者跨壁复极离散度变化及与室性心律失常关系[J].天津医药,2011,39(2): 130-132.
[7] 李勇,吕树铮,王绿娅,等. ST 段抬高型心肌梗死患者发生恶性室性心律失常相关因素分析[J]. 中国动脉硬化杂志,2011,19(4):327-329.
[8] 王晓明,石红玲,崔吉君. 急性心肌梗死并发心律失常[J]. 中国循证心血管医学杂志,2011,3(4):249-254.
[9] 张云鹏,李群,黄超联.低钾血症与急性心肌梗死梗死部位冠状动脉病变及预后关系[J].中国心血管杂志,2009,14(3):228-230.
[10] Haiissaguerre M, Derval N, Sacher F, et al. Sudden cardiac arrest associated with early repolarization[J]. N Engl J Med, 2008, 358(23): 2016-2023.
[11] Wang J, Tang M, Mao KX, et al. Idiopathic ventricular fibrillation with fragmented QRS complex and J wave in resting electrocardiogram[J]. J Geriatr Cardiol, 2012,
9: 9(2):143-147.
[12] Killip T 3rd,Kimball JT. Treatment of myocardial infarction in a coronary care unit: a two year experience with 250 patients[J].Am J Cardiol,1967,20(4): 457-464.
[13] 杨琦,吴尚勤,姚青海. 急性ST 段抬高型心肌梗死患者跨壁复极离散度变化及与室性心律失常关系[J].天津医药, 2011, 39(2): 130-132.
[14] 陈业雄,黄积存. 急性心肌梗死并发恶性室性心律失常危险因素分析[J].中国热带医学杂志,2014,14(2):213-215.
[15] Mehta RH, Starr AZ, Lopes RD, et al. Incidence of and outcomes associated with ventricular tachycardia or fibrillation in patients undergoing primary percutaneous coronary intervention [J]. JAMA, 2009, 301(17): 1779-1789.
[16] 滕受带. 急性心肌梗死患者C反应蛋白检测预测室性心律失常意义[J].内科,2012,7(6):598-600.
[17] Luqman N,Sung RJ,Wang CL,et al. Myocardial ischemia and ventricular fibrillation: pathophysiology and clinical implications[J].Int J Cardiol,2007,119(3) : 283-290.

