彩色多普勒超声在子宫内膜癌早期诊断中的应用价值分析
邱爽 姜波
[摘 要] 目的:探讨彩色多普勒超声对子宫内膜癌的早期诊断价值。方法:138例疑为子宫内膜癌患者均于术前行妇科多普勒超声检查,并以术后病理结果为金标准探讨彩色多普勒超声对早期子宫内膜癌诊断价值及其超声影像学特征。结果:138例最终病理诊断为子宫内膜癌76例,彩色多普勒超声诊断为子宫内膜癌患64例,病理诊断Ⅰa期15例,Ⅰb期31例,Ⅰc期14例,Ⅱb期10例,Ⅲa期4例,Ⅲc期2例;彩色多普勒超声检查Ⅰa期11例,诊断符合率为73.3%,Ⅰb期27例,诊断符合率为87.1%,Ⅰc期12例,诊断符合率为85.7%,Ⅱb期10例,诊断符合率为80.0%,Ⅲa期4例,诊断符合率为100.0%,Ⅲc期2例诊断符合率为100.0%;彩色多普勒超声对早期子宫内膜癌诊断灵敏度为81.6%(62/76),特异度为96.8%(60/62),准确性为88.4%(122/138)。彩色多普勒超声主要表现为子宫内膜增厚,轮廓不光整,可见分布不均、粗大、回声稍强光点,内膜与子宫肌层分界较为清楚;彩色多普勒可测得杂乱点状血流信号,血流频谱为低阻型;宫腔内可见暗区及盆腔积液,正常子宫壁肌层光点分布均匀,双侧附件区可表现正常。结论:彩色多普勒超声检查作为一种简便、无创检查方法,对于子宫内膜癌早期诊断敏感性、特异性以及准确性均较高,对临床分期具有一定价值。
[关键词] 彩色多普勒超声;子宫内膜癌;诊断
中图分类号:R737.33 文献标识码:A 文章编号:2095-5200(2015)02-006-02
DOI:10.11876/mimt201502003
子宫内膜癌是妇科较为常见恶性肿瘤,该病发病率在欧美国家女性生殖系统恶性肿瘤中高居首位[1]。在我国,该病发病率在生殖系统恶性肿瘤中仅次于宫颈癌,高居第二位,且有80%患者为绝经后女性,有学者认为该病发生可能与患者长期大剂量雌激素使用有着密切关系[2]。该病病变多位于子宫底部内膜,且子宫角附件发病率较高,其次则为子宫后壁。肉眼观察内膜呈增厚状态,同时可伴有局灶性出血坏死等,故在临床可表现为不规则阴道流血等症状[3]。笔者回顾性分析了69例患者临床资料,探讨彩色多普勒超声在该病早期诊断中价值,现将结果报告如下。
1 资料与方法
1.1 一般资料
对我院妇科于2012年7月~2013年6月期间收治怀疑子宫内膜癌138例患者,行多普勒超声检查。患者年龄39~66岁,平均年龄(53.6±12.7)岁。其中绝经后妇女102例(73.9%),未绝经妇女36例(26.1%)。其中表现为不同程度阴道流血或血性分泌物患者96例,阴道不规则流血患者24例,月经淋漓不净者10例,月经量增多患者8例。
1.2 方法
美国GE LOGIQ E9型彩色多普勒超声诊断仪,使用3.5~5.0MHz频率腹部探头以及6.0~8.0MHz频率阴道探头。常规观察子宫大小、形态、子宫肌层回声,同时测量子宫内膜厚度,重点对子宫内膜回声、边缘光滑程度、界限清晰度、是否存在回声中断等进行探查,使用彩色多普勒了解病灶处血流阻力指数(RI)。
彩色多普勒超声诊断 子宫内膜癌诊断标准[4]:(1)声像图表现为子宫内膜增厚(育龄妇女>12mm,绝经后妇女>5mm);(2)内膜回声局灶性或弥漫性不均质混合性,回声较子宫肌层稍强;(3)内膜与基层边界欠清晰;(4)内膜或基底部可显示一至数个条状、短棒状或点状彩色血流信号,若侵犯肌层,则可见受累部位血流信号增多;(5)晚期患者累及子宫浆膜、附件、宫旁组织时,子宫可表现为增大、变形、轮廓不清晰,且与周围组织边界不清,另可见双侧卵巢增大、附件区包块或积水等。
1.3 观察指标
以术后病理诊断为金标准,计算彩色多普勒超声术前检查对子宫内膜癌早期诊断敏感度、特异度以及准确性,并进行分期。
2 结果
2.1 病理及超声诊断结果
138例患者经手术治疗及术后病理检查,最终诊断为子宫内膜癌76例,其中绝经后67例,未绝经患者9例;彩色多普勒超声诊断为子宫内膜癌患者64例,其中绝经后患者57例,未绝经患者7例。病理诊断临床分期情况:Ⅰa期15例,Ⅰb期31例,Ⅰc期14例,Ⅱb期10例,Ⅲa期4例,Ⅲc期2例;彩色多普勒超声分期情况:Ⅰa期11例,Ⅰb期27例,Ⅰc期12例,Ⅱb期10例,Ⅲa期4例,Ⅲc期2例;彩色多普勒超声对子宫内膜癌分期与病理临床分期总体符合率为84.2%。分期符合率Ⅰa期73.3%,Ⅰb期87.1%,Ⅰc期85.1%,Ⅱb期80%,Ⅲa期100%,Ⅲc期100%。
2.2 彩色多普勒超声对子宫内膜癌早期诊断价值分析
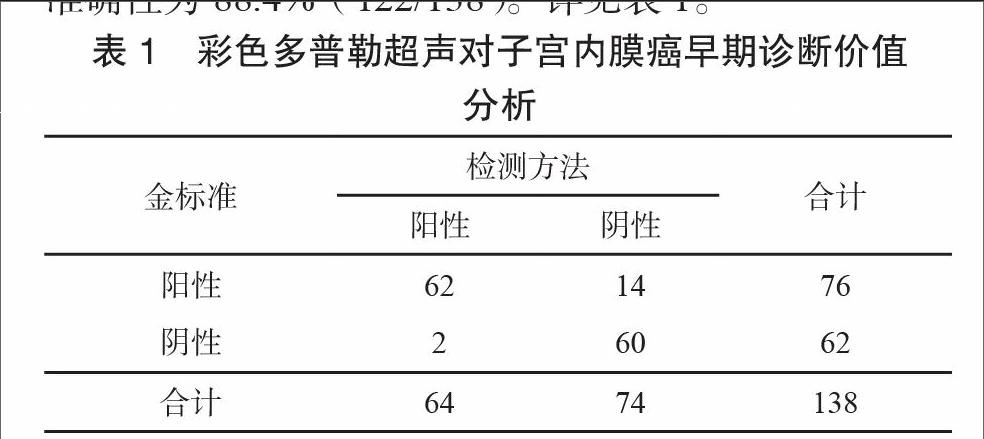
上述彩色多普勒超声检查与术后病理诊断结果对比可见,彩色多普勒超声对早期子宫内膜癌诊断灵敏度为81.6%(62/76),特异度为96.8%(60/62),准确性为88.4%(122/138)。详见表1。
2.3 彩色多普勒超声表现
本组超声诊断为子宫内膜癌64例患者中,3例合并多发子宫肌瘤;未绝经患者子宫内膜厚度在17~23mm之间,而绝经后患者子宫内膜厚度则在7~16mm之间;子宫内膜轮廓均不光整,不均匀增厚,可见粗大光点,光点回声稍强,且分布不均,但内膜与子宫肌层分界较为清楚;肿瘤局限于子宫内膜层,彩色多普勒可测较为杂乱、密集点状或条状血流信号,血流频谱为低阻型,且RI≤0.45;其中5例患者可于宫腔内见少许暗区,暗区厚度平均为6mm左右,正常子宫壁肌层光点分布均匀,同时双侧附件区均未见明显异常。另有3例患者见盆腔积液回声。
3 讨论
子宫内膜癌也称为子宫体癌,指是子宫内膜原发性恶性肿瘤,近年来由于激素替代疗法广泛应用,该病发病率在临床表现为逐年增高趋势[5-6]。由于子宫内膜癌多为内膜样腺癌,放疗治疗敏感性相对较差,故早期手术治疗是该病重要治疗手段,且应作为首选治疗方法[7]。该病手术治疗目标即为全面手术,并行病理分期,如果可能,则需切除子宫以及癌症可能转移或已有转移病灶,从而为之后治疗提供条件和依据[8]。早在上个世纪七十年代初期,国外相关研究即已对子宫全切及广泛性子宫全切术在子宫内膜癌患者中应用效果,且结果显示,前者疗效显著优于后者[9]。
宫颈癌对患者不仅可造成生理方面痛苦,同时对于育龄妇女将产生较为严重心理负担,引发相关心理方面障碍。由此可见,子宫内膜癌早期诊断对于患者生活质量提高、生存期延长以及预后改善均具有重要意义[10]。对于该病诊断,诊断性刮宫虽然能够在术前获得病理诊断结果,但难以提供病灶浸润范围及程度,难以做到准确肿瘤分期。MRI能够对肿瘤进行多轴位、多序列成像,能够较为准确对肿瘤浸润范围及程度进行评估,且属于无创检查,但由于费用相对较高,难以作为首选检查方法推广于临床。宫腔镜近年来在妇科应用越来越广泛,能够对该病进行直接观察,且能够对局灶性或弥漫性内膜病变进行定位活检,但仍难以了解子宫肌层浸润情况,同时操作过程中可能出现灌流介质逆流进入腹腔造成腹腔转移风险。本研究结果显示彩色多普勒超声对子宫内膜癌分期与病理临床分期总体符合率为84.2%。彩色多普勒超声对早期子宫内膜癌诊断灵敏度为81.6%(62/76),特异度为96.8%(60/62),准确性为88.4%(122/138)。彩色多普勒超声作为一种非侵入性检查,能够较为清晰显示子宫内膜癌肿瘤病灶形态、边界、内部回声特征、血流情况,同时能够了解肿瘤对宫颈以及基层浸润程度等信息,对于肿瘤分期能够较为明确,逐渐成为首选检查方法[11]。
综上所述,笔者认为,子宫内膜癌对患者生育能力及生活质量均造成较为严重影响,其早期诊断及治疗对于患者生活质量提高以及治疗手段选择均具有重要意义。而彩色多普勒超声检查作为一种简便、无创检查方法,对于子宫内膜癌早期诊断敏感性、特异性以及准确性均较高,能够对该病早期诊断提供重要客观依据。
参 考 文 献
[1] 叶建红,周坚红.子宫内膜厚度在绝经后妇女子宫内膜癌中诊断价值[J].肿瘤学杂志,2011,17(6):475-476.
[2] 王玉华.子宫内膜癌发病相关因素及治疗进展[J].医学理论与实践,2013,26(5): 593-594,596.
[3] 陈宏.彩色多普勒超声在子宫内膜癌早期诊断中临床应用[J].中国妇幼保健,2010,25(20):2889-2890.
[4] 谢平,吴竹君.彩色多普勒超声在子宫内膜癌筛查中应用[J].中国妇幼保健,2012,27(14):2210-2211.
[5] 刘骥,黄明莉,王宝菊,等.子宫内膜癌血管生成相关因子研究进展[J].现代生物医学进展,2014,14(9):1790-1792.
[6] 万小云.子宫内膜癌流行病学及预后不良高危因素[J].实用肿瘤杂志,2006,21(2): 108-110.
[7] 孙云.早期宫颈癌手术治疗进展[J].国际妇产科学杂志,2013,40(2):134-137.
[8] 邱春萍,姜洁.子宫内膜癌分子机制和靶向治疗进展[J].妇产与遗传(电子版),2013,3(1):31-35.
[9] 柳书勤.开腹与阴式子宫全切术治疗早期子宫内膜癌比较[J].中国实用医药, 2011,6(35):117-118.
[10] 吴玉梅,徐小红,张铁娟,等.分期手术治疗子宫内膜癌临床价值探讨[J].北京医学,2005,27(1):25-29.
[11] 冯涛,金铃,赵勇.彩色多普勒超声在子宫内膜癌诊断中应用体会[J].山东医药,2007,47(35):111.

