低龄儿童 Chiari 畸形 Ⅰ 型后颅窝减压术后小脑位置及形态的变化对脊髓空洞转归的影响
朱泽章 谢丁丁 沙士甫 刘臻 邱勇
. 小儿骨科 Pediatric orthopedics .
低龄儿童 Chiari 畸形 Ⅰ 型后颅窝减压术后小脑位置及形态的变化对脊髓空洞转归的影响
朱泽章 谢丁丁 沙士甫 刘臻 邱勇
目的 探讨低龄儿童 Chiari 畸形 Ⅰ 型 ( chiari malformation type Ⅰ,CMⅠ ) 伴脊髓空洞患者后颅窝减压 ( posterior fossa decompression,PFD ) 术后小脑的位置及形态变化,并分析其对脊髓空洞转归的影响。方法 对 2006 年 9 月至 2012 年 9 月,在我院接受治疗并符合入选标准的 32 例低龄儿童 CMⅠ 伴脊髓空洞患者的资料进行回顾性分析,其中男 20 例,女 12 例;年龄 5~9 岁,平均 ( 7.5±1.3 ) 岁;随访时间 12~71 个月,平均 ( 33.8±18.5 ) 个月。选取正中矢状位 MRⅠ 图像,并测量术前及随访的第四脑室顶点、小脑扁桃体下端的纵向及横向位置、空洞的最大前后径与同水平处脊髓前后径的比值 ( S / C 最大比值 ) 及空洞的长度。分析 PFD 术前和随访时上述指标间的差异,并分析末次随访时差异有统计学意义的指标变化值与空洞改善之间的相关性。结果 末次随访时 22 例 ( 68.8% ) 患儿小脑扁桃体下端上移,26 例 ( 81.3% ) 后移;平均上移( 2.6±4.2 ) mm ( P=0.002 ),后移 ( 5.2±5.1 ) mm ( P<0.001 )。31 例 ( 96.9% ) 患者脊髓空洞改善,S / C 最大比值及空洞长度的改善率分别为 ( 49.5±25.7 ) % 和 ( 51.5±27.7 ) %。小脑扁桃体的上移与空洞长度的改善率具有显著相关性 ( P=0.035 )。术前 31 例 ( 96.9% ) 患儿小脑扁桃体下端为钉状或舌状,其中 90.3% ( 28 / 31 ) 在末次随访恢复为钝圆状。结论 低龄儿童 CMⅠ 患者 PFD 术后小脑的形态大多会通过小脑扁桃体的回缩和变圆而恢复正常。小脑扁桃体下端的回缩与空洞的改善具有显著相关性。
儿童;Arnold-Chiari 畸形;脊髓空洞症;小脑
后颅窝容积狭小及正常发育的小脑组织是小脑扁桃体下疝的解剖学机制[1],其引起的枕骨大孔区蛛网膜下腔梗阻及脑脊液循环障碍目前被认为是Chiari 畸形导致脊髓空洞的发病机理,后颅窝减压术( posterior fossa decompression,PFD ) 是治疗 Chiari 畸形伴脊髓空洞的标准手术方式[2]。Heiss 等[3]研究表明,成人 Chiari 畸形患者 PFD 术后小脑扁桃体有不同程度的回缩,枕大孔水平处蛛网膜下腔脑脊液循环通路狭窄也得到明显改善。亦有研究表明,青少年 Chiari 畸形伴脊髓空洞患者 PFD 术后后颅窝结构有向上后方向移动的趋势,空洞也获得明显改善,并指出延髓脑桥沟及小脑扁桃体下端的上移对空洞的转归具有促进作用[4]。低龄儿童 Chiari 畸形 PFD术后后颅窝结构是否表现为与成人和青少年类似的改变,目前尚未见研究报道。因此,本研究将对低龄儿童 Chiari 畸形 Ⅰ 型 ( chiari malformation type Ⅰ,CMⅠ ) 伴脊髓空洞患者 PFD 术后小脑的位置及形态进行影像学评估,探讨其变化趋势及与空洞转归之间的相关性。
资料与方法
一、一般资料
回顾性分析 2006 年 9 月至 2012 年 9 月,于我院接受 PFD 手术的 CMⅠ 伴脊髓空洞患者,其中32 例患儿符合以下入选标准:年龄<10 岁;具有完整的术前及末次随访的后颅窝及全脊髓 MRⅠ 资料;随访时间≥12 个月。伴有颅内占位性疾病、颅骨破坏性疾病、脑积水、巨大齿状突、颅底扁平等及接受空洞引流的患者均予排除。入选患儿中 7 例( 21.9% ) 伴有腹壁反射减弱或消失,2 例 ( 6.3% ) 伴有肢体发育不对称,无肌力减退及病理反射阳性等其它神经损害表现。
二、影像学测量方法
所有患儿均采用 1.5 T 飞利浦磁共振成像仪 ( 飞利浦,荷兰 ) 行颈枕部及全脊髓薄层 ( 层厚=3 mm ) MRⅠ 平扫,并通过 PACS 系统 ( 中国 FirstTech 公司 )进行图像分析。确定正中矢状面薄层 MRⅠ 扫描图像,选取第四脑室顶点、小脑扁桃体下端 ( 分别用A、B 表示 ) 两处作为小脑位置参照点 ( 图 1 )。在PFD 术前及随访时的 MRⅠ 正中矢状面上测量以下影像学指标:
1. 小脑纵向位置[4]:将经过斜坡顶点平行于枢椎椎体下终板沿线的直线定义为 L 线,测量点 A、B到 L 线的距离,代表第四脑室及小脑扁桃体下端的纵向位置 ( 图 1 )。
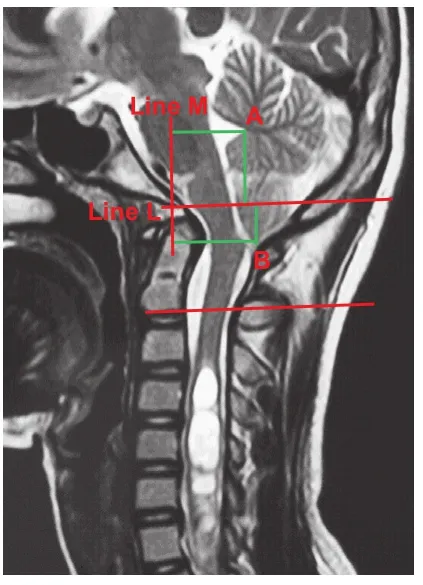
图 1 小脑位置参数 L 线:经过斜坡顶点平行于枢椎椎体下终板沿线的直线;M 线:经过斜坡顶点垂直于 L 线。A 点:第四脑室顶点;B 点:小脑扁桃体下端。第四脑室顶点纵距:A 到 L 线的距离;小脑扁桃体下端纵距:B到 L 线的距离。第四脑室顶点横距:A 到 M 线的距离;小脑扁桃体下端横距:B 到 M 线的距离Fig.1 Reference points of the position of the cerebella; Line L: The line crossed the clivus vertex and paralleled with the C2vertebral endplate; Line M: The line crossed the clivus vertex and was perpendicular with line L. A: The fourth ventricle vertex; B: The tip of the cerebella tonsil. Longitudinal distance of the fourth ventricle vertex: distance from A to Line L; longitudinal distance of the tip of cerebella tonsil: distance from B to Line L; transverse distance of the fourth ventricle vertex: distance from A to Line M; transverse distance of the tip of the cerebella tonsil: distance from B to Line M
2. 小脑横向位置[4]:将经过斜坡顶点垂直于 L 线的直线定义为 M 线,测量点 A、B 到 M 线的距离,代表第四脑室及小脑扁桃体下端的横向位置 ( 图 1 )。
3. 空洞 / 脊髓最大比值 ( S / C 最大比值 ) 及脊髓空洞长度[5]:空洞的最大前后径与同水平处脊髓前后径的比值定义为 S / C 最大比值;脊髓空洞长度为空洞范围所跨越的椎体数 ( 图 2 )。S / C 最大比值或空洞长度改善率>20% 定义为空洞改善[5]。
4. CMⅠ 分度[6]:Ⅰ 度:小脑扁桃体下移超过枕骨大孔但未达到寰椎后弓;ⅠⅠ 度:小脑扁桃体下移到达但不超过寰椎后弓下缘;ⅠⅠⅠ 度:小脑扁桃体下移超过寰椎后弓下缘 ( 图 3 )。
5. 小脑扁桃体的形态:用钉状、舌状、钝圆状表示 ( 图 4 )。
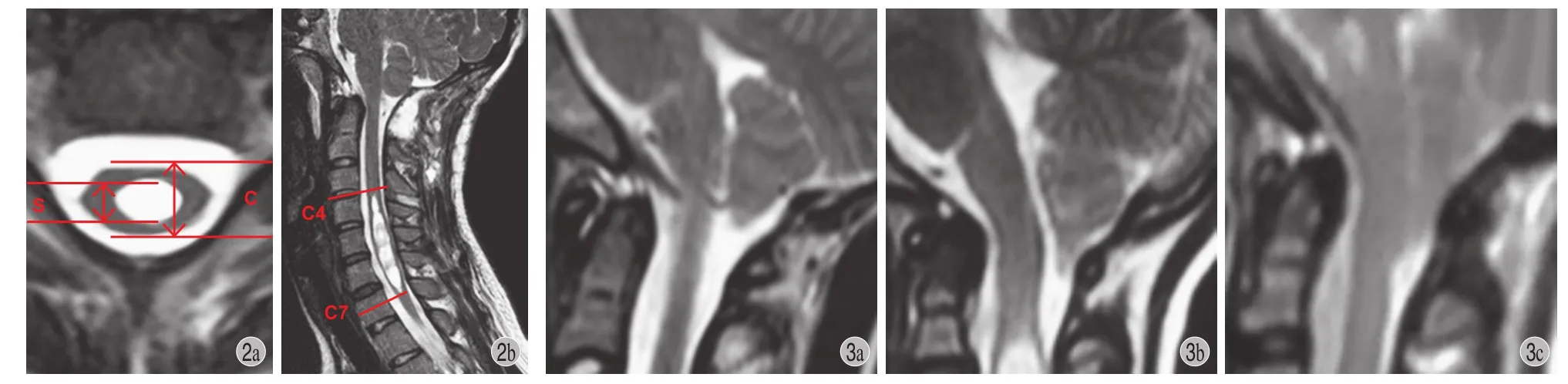

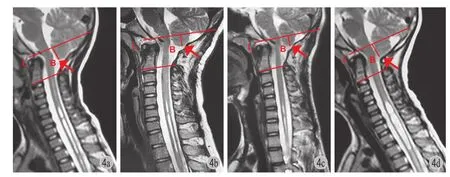
图 4 患者,男,8 岁,L 为经过斜坡顶点平行于枢椎椎体下终板沿线的直线,B 点为小脑扁桃体下端 a:术前颈枕部 MRⅠ 显示 CMⅠ 伴脊髓空洞,小脑扁桃体下端纵距为 17.0 mm,小脑扁桃体为舌状,S / C 最大比值为 0.74;b:行 PFD 术后 8 个月,小脑扁桃体下端纵距为 14.5 mm,上移 2.5 mm,下端变为钝圆状,S / C 最大比值为 0.42,改善值及改善率分别为0.32,43.2%;c:术后 54 个月,小脑扁桃体下端纵距为 15.9 mm,上移 1.1 mm,下端变为钝圆状,S / C 最大比值为 0.34,改善值及改善率分别为 0.40,54.1%;d:术后 71 个月,小脑扁桃体下端纵距为 15.6 mm,上移 1.4 mm,下端变为钝圆状,S / C 最大比值为 0.31,改善值及改善率分别为 0.43,58.1%Fig.4 Line L: The line crossed the clivus vertex and paralleled with the C2vertebral endplate; B: the tip of the cerebella tonsil. An eight-year-old male with Chiari malformation type Ⅰ associated syringomyelia a: Preoperative MRⅠ showed that the longitudinal distance of the tip of the cerebella tonsil was 17.0 mm, the maximal S / C ratio was 0.74, and a pointed cerebella tonsil; b: Eight-months after PFD showed that the longitudinal distance of the tip of the cerebella tonsil was 14.5 mm, and upward shifting 2.5 mm; the maximal S / C ratio had decreased to 0.42, the improvement and improvement rate of the maximal S / C ratio were 0.32, 43.2%. The pointed cerebella tonsil became round; c: Fifth-four-months after PFD showed that the longitudinal distance of the tip of the cerebella tonsil was 15.9 mm, and upward shifting 1.1 mm; the maximal S / C ratio had decreased to 0.34, the improvement and improvement rate of the maximal S / C ratio were 0.40, 54.1%. The pointed cerebella tonsil maintained round; d: Seventy-one months after PFD showed that the longitudinal distance of the tip of cerebella tonsil was 15.6 mm, and upward shifting 1.4 mm; the maximal S / C ratio had decreased to 0.31, the improvement and improvement rate of the maximal S / C ratio were 0.43, 58.1%. The pointed cerebella tonsil maintained round
三、手术方法
本组患者均行标准 PFD,即后路枕大孔扩大、寰椎后弓切除及硬膜成形术。术中切开暴露枕骨粗隆、寰椎后弓、枢椎棘突。行骨性减压,切除枕骨鳞部约 3 cm×3 cm,切除寰椎后弓,宽度约为3 cm。去除增厚的环枕筋膜,Y 形或纵行切开硬膜,下端至小脑扁桃体下疝下缘,取颈部筋膜行硬膜成形术减张缝合硬膜。
四、统计学方法
采用 SPSS 17.0 软件进行数据录入及统计学分析。用配对样本 t 检验分析 PFD 手术前后各影像学指标间的差异,末次随访与术前比较差异有统计学意义的指标,使用双变量相关性分析其与 S / C 最大比值改善率及空洞长度改善率之间的相关性。用方差分析 ( ANOVA ) 分析不同 CMⅠ 分度之间空洞转归的差异。以双侧检验 P<0.05 为差异有统计学意义。
结 果
本组 32 例中,男 20 例,女 12 例,年龄 5~9 岁,平均 ( 7.5±1.3 ) 岁,随访时间 12~71 个月,平均 ( 33.8±18.5 ) 个月。影像学测量结果如表 1所示。
末次随访时 22 例 ( 68.8% ) 小脑扁桃体下端上移,26 例 ( 81.3% ) 后移;与术前相比平均上移( 2.6±4.2 ) mm ( P=0.002 ),后移 ( 5.2±5.1 ) mm ( P<0.001 )。
31 例 ( 96.9% ) 术前小脑扁桃体为钉状或舌状,其中 90.3% ( 28 / 31 ) 患儿末次随访时变成钝圆状。31 例 ( 96.9% ) 在末次随访时空洞改善,表现为与术前相比,末次随访时 S / C 最大比值、脊髓空洞长度均显著减小 ( P<0.001,表 1 )。S / C 最大比值改善值为 ( 0.34±0.15 ),改善率为 ( 49.5±25.7 ) %;空洞长度改善为 ( 6.0±3.9 ),改善率为 ( 51.5±27.7 ) %。将术前与末次随访时小脑位置变化参数与空洞改善进行相关性分析发现,小脑扁桃体下端的上移与空洞长度的改善之间存在显著相关性 ( P=0.035 )。此外,术前伴有神经症状或体征的 9 例患儿中 3 例随访未获得改善。
Chiari 畸形 Ⅰ 度 ( 17 例 )、ⅠⅠ 度 ( 12 例 ) 和 ⅠⅠⅠ 度( 3 例 ) 患儿的 S / C 最大比值改善率分别为 ( 51.4± 26.4 ) %、( 46.9±20.3 ) % 和 ( 49.1±47.6 ) % ( P>0.05 );空洞长度改善率分别为 ( 51.8±28.7 ) %、( 47.4±27.6 ) % 和 ( 66.0±27.7 ) % ( P>0.05 )。
22 例有术后 MRⅠ 连续随访资料,第 1 次随访时间为术后 6~10 个月,平均 ( 7.9±1.6 ) 个月,末次随访时间为术后 12~71 个月,平均 ( 36.6±19.6 ) 个月。这 22 例术前小脑扁桃体下端均为钉状或舌状,第 1 次随访时 17 例恢复为钝圆状,末次随访时19 例为钝圆状 ( P=0.698 )。22 例术前及随访的影像学参数比较见表 2。小脑扁桃体下端纵距由术前15.9 mm 上移为 13.7 mm ( 第 1 次随访 ) ( P<0.01 ),末次随访时上移为 12.7 mm ( 与第 1 次随访时比较P>0.05 )。S / C 最大比值由术前 0.75 减小至 0.46 ( 第 1 次随访 ) ( P<0.001 ),末次随访时减小至 0.41 ( 与第 1 次随访时比较 P=0.062 )。空洞长度的改善也主要发生在第 1 次随访时,由 13.1 减小至 7.7 ( P<0.001 ),随后缓慢改善,末次随访时为 6.5 ( 与第 1 次随访时比较 P=0.036 ) ( 表 2 )。
表 1 32 例术前与末次随访时各影像学指标的比较 (±s )Tab.1 A comparison of the imaging parameters of the 32 patients pre- and postoperatively (±s )
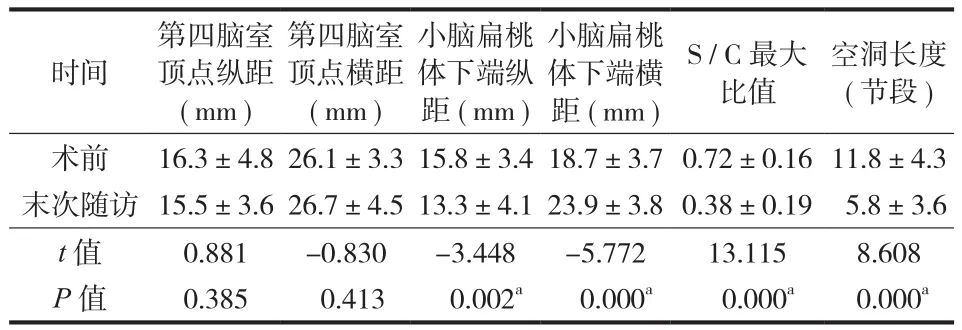
表 1 32 例术前与末次随访时各影像学指标的比较 (±s )Tab.1 A comparison of the imaging parameters of the 32 patients pre- and postoperatively (±s )
注:aP < 0.05Notice:aP<0.05
空洞长度( 节段 )术前 16.3±4.826.1±3.315.8±3.418.7±3.70.72±0.1611.8±4.3末次随访 15.5±3.626.7±4.513.3±4.123.9±3.80.38±0.19 5.8±3.6 t 值 0.881 -0.830 -3.448 -5.772 13.115 8.608 P 值 0.385 0.413 0.002a 0.000a 0.000a 0.000a时间第四脑室顶点纵距( mm )第四脑室顶点横距( mm )小脑扁桃体下端纵距 ( mm )小脑扁桃体下端横距 ( mm ) S / C 最大比值
表 2-22 例术前、术后第 1 次随访及末次随访时影像学指标的比较 (±s )Tab.2 A comparison of the imaging parameters of the 22 patients preop-eratively, the first follow-up postoperatively and the last followup (±s )

表 2-22 例术前、术后第 1 次随访及末次随访时影像学指标的比较 (±s )Tab.2 A comparison of the imaging parameters of the 22 patients preop-eratively, the first follow-up postoperatively and the last followup (±s )
注:aP < 0.01,第 1 次随访时与术前比较差异具有统计学意义;bP > 0.05,末次随访与第 1 次随访时比较差异无统计学意义;cP < 0.05,末次随访时与第 1 次随访时比较差异有统计学意义Notice:aP<0.01 indicates significant differences between preoperative and the first follow-up;bP>0.05 indicates no significant differences between the first follow-up and the last follow-up;cP<0.05 indicates significant difference between the first follow-up and the last follow-up
端横距 ( mm ) S / C 最大比值 空洞长度( 节段 )术前 15.9±3.1 18.6±3.9 0.75±0.15 13.1±3.4第 1 次随访 13.7±4.3a 24.0±4.0a 0.46±0.19a 7.7±4.3a末次随访 12.7±4.7b 23.0±3.5b 0.41±0.19b 6.5±3.5c时间 小脑扁桃体下端纵距 ( mm )小脑扁桃体下
讨 论
一、Chiari 畸形伴脊髓空洞的发病机理
目前关于 Chiari 畸形导致脊髓空洞的发病机理仍存在争议,但下疝的小脑扁桃体导致枕大孔区蛛网膜下腔梗阻及脑脊液循环障碍是 Chiari 畸形导致脊髓空洞的解剖学基础已被众多学者认同。后颅窝容积狭小以及正常发育的小脑组织是导致后颅窝拥挤及小脑扁桃体下疝的主要原因[1]。闫煌等[7]研究发现 Chiari 畸形患者的后颅窝各项线性容积指标均小于正常人。故目前 PFD 成为治疗 Chiari 畸形伴脊髓空洞患者的标准手术方法[2],其目的是解除枕大孔区压迫、恢复枕大孔区脑脊液的循环通道。本研究中 96.9% ( 31 例 ) 在 PFD 术后脊髓空洞得到改善,与既往文献报道相符[2,4-5,8-9],S / C 最大比值及脊髓空洞长度的改善值分别为 ( 0.32±0.17 )和 ( 5.6±4.0 ),改善率分别为 ( 46.0±27.5 ) % 和( 47.3±29.1 ) %。进一步证实 PFD 手术亦是治疗低龄儿童 CMⅠ 伴脊髓空洞的有效手段。
二、低龄儿童 CMⅠ 患者 PFD 术后小脑的位置变化及空洞转归
青少年 ( 10~18 岁 ) Chairi 畸形伴脊髓空洞患者 PFD 术后小脑的位置变化已被研究,并发现 PFD术后小脑扁桃体向上回缩且与空洞的转归具有显著相关性[4]。Heiss 等[3]亦对 48 例成人 Chiari 畸形患者 PFD 术后后脑的形态进行了研究,得到同样的结论,即 PFD 术后小脑扁桃体有不同程度的回缩,并指出枕大孔水平处脑脊液循环通道存在的狭窄也得到明显改善。低龄儿童 Chiari 畸形患者 PFD 术后小脑位置的变化是否与青少年及成人一致有待进一步证实。因此,本研究选取 32 例年龄<10 岁的 CMⅠ患儿,对其术前及随访时小脑位置进行比较分析。研究结果显示,末次随访时 22 例 ( 68.8% ) 患儿小脑扁桃体下端上移,26 例 ( 81.3% ) 后移;且上移及后移在 PFD 手术前与末次随访时的差异有统计学意义( P=0.002;P<0.001 ) ( 表 1 )。由此可见,PFD 术后低龄儿童 CMⅠ 患儿的小脑扁桃体亦存在向上方及后方移动的趋势。然而,PFD 术后第四脑室顶点位置并没有发生显著变化,进一步提示小脑扁桃体下端的上移是小脑扁桃体自身的回缩,这与青少年及成人一致[3-4]。
Strahle 等[10]指出 93% 的 Chiari 畸形患者 ( 1~18 岁 ) 小脑扁桃体为钉状。在 Heiss 等[3]的研究中,81% ( 39 / 48 ) 的成人患者存在受压变尖的小脑扁桃体且在 PFD 术后均变为钝圆状。本研究亦有类似的发现,96.9% ( 31 / 32 ) 的患儿存在受压变形的小脑扁桃体,此外,PFD 术后 28 例恢复为钝圆状,表明CMⅠ 患者受压变形的小脑扁桃体在压力解除后能够通过下端的上移及形状的变圆恢复为正常形态。
Heiss 等[3]对成人 CMⅠ 患者小脑扁桃体的形态进行研究时指出,受压变尖的小脑扁桃体在 PFD 6 个月内均变为钝圆状。Wu 等[5]的研究表明<18 岁的CMⅠ 患者中,81.8% 的脊髓空洞改善发生在 PFD 术后 6 个月内,而术后 6 个月空洞的改善缓慢或维持稳定。本研究亦对 22 例具有连续随访的 CMⅠ 患儿进行了比较分析,小脑扁桃体位置和形态的恢复主要发生在 PFD 术后第 1 次 MRⅠ 随访时 ( 术后 6~10 个月 ),随后维持稳定。空洞的改善也具有类似的变化趋势。
三、儿童 CMⅠ 患者 PFD 术后空洞转归的影响因素
既往文献报道女性患者[8]、术前脊髓空洞大[2]、小脑扁桃体下疝程度重[5]、手术年龄小[9]等是 Chiari畸形患者 PFD 术后空洞转归的有利因素。但这些均为术前因素,没有考虑术后因素对空洞转归的影响。最近谢丁丁等[4]首次纵向分析青少年 Chiari 患者 PFD 手术前后后颅窝结构位置的变化对空洞转归的影响,并指出小脑扁桃体下端的上移对空洞的改善有促进作用,但未将儿童患者纳入研究。
本研究将 32 例年龄<10 岁的 CMⅠ 患儿纳入研究,探讨 PFD 手术前后小脑的位置变化趋势,并分析其与空洞转归的相关性。研究结果显示小脑扁桃体下端的上移与空洞节段改善率之间存在显著相关性 ( P=0.035 )。这可能是因为 PFD 术后后颅窝骨性结构的去除及小脑扁桃体的上移增加了后颅窝的容积,枕大孔区蛛网膜下腔梗阻的解除及脑脊液循环通路的重建为空洞的转归提供了有利条件。不同下疝严重程度 CMⅠ 患儿空洞转归之间的差异无统计学意义 ( P>0.05 ),可能是因为本研究中 ⅠⅠⅠ 度 CMⅠ 患儿过少。
总之,低龄儿童 CMⅠ 患者 PFD 术后小脑的形态通过小脑扁桃的上移和变圆而恢复正常,空洞亦得到显著改善,且均主要发生在术后 6~10 个月内。后颅窝骨性结构的去除和小脑形态的恢复可能促进脊髓空洞的改善。但鉴于本研究样本较小、随访时间较短,因此,PFD 术后小脑位置形态变化及空洞转归仍须进一步研究。
[1] Noudel R, Jovenin N, Eap C, et al. Ⅰncidence of basioccipital hypoplasia in Chiari malformation type Ⅰ: comparative morphometric study of the posterior cranial fossa. Clinical article. J Neurosurg, 2009, 111(5):1046-1052.
[2] Park YS, Kim DS, Shim KW, et al. Factors contributing improvement of syringomyelia and surgical outcome in type ⅠChiari malformation. Childs Nerv Syst, 2009, 25(4):453-459.
[3] Heiss JD, Suffredini G, Bakhtian KD, et al. Normalization of hindbrain morphology after decompression of Chiari malformation Type Ⅰ. J Neurosurg, 2012, 117(5):942-946.
[4] 谢丁丁, 朱泽章, 邱勇, 等. Chiari畸形后颅窝减压术后延髓及小脑位置变化与空洞转归的相关性. 中华外科杂志, 2013, 51(10):895-899.
[5] Wu T, Zhu Z, Jiang J, et al. Syrinx resolution after posterior fossa decompression in patients with scoliosis secondary to Chiari malformation type Ⅰ. Eur Spine J, 2012, 21(6): 1143-1150.
[6] Ono A, Ueyama K, Okada A, et al. Adult scoliosis in syringomyelia associated with Chiari Ⅰ malformation. Spine, 2002, 27(2):E23-28.
[7] 闫煌, 朱泽章, 邱勇, 等. 特发性青少年脊髓空洞症患儿后颅窝线性容积的改变及临床意义. 中华小儿外科杂志, 2013, 34(9):651-654.
[8] Takayasu M, Takagi T, Hara M, et al. A simple technique for expansive suboccipital cranioplasty following foramen magnum decompression for the treatment of syringomyelia associated with Chiari Ⅰ malformation. Neurosurg Rev, 2004, 27(3):173-177.
[9] Navarro R, Olavarria G, Seshadri R, et al. Surgical results of posterior fossa decompression for patients with Chiari Ⅰmalformation. Childs Nerv Syst, 2004, 20(5):349-356.
[10] Strahle J, Muraszko KM, Kapurch J, et al. Chiari malformation Type Ⅰ and syrinx in children undergoing magnetic resonance imaging. J Neurosurg Pediatr, 2011, 8(2):205-213.
( 本文编辑:王萌 )
Correlation between changes of cerebellum morphology and syrinx resolution after posterior fossa decompression in children with Chiari malformation type I
ZHU Ze-zhang, XIE Ding-ding, SHA Shi-fu, LIU zhen, QIU Yong.
Department of Spinal Surgery, the Affiliated Drum Tower Hospital of Nanjing University Medical School, Nanjing, Jiangsu, 210008, PRC Corresponding author: QⅠU Yong, Email: scoliosis2002@sina.com
Objective To evaluate the changes of the position of the cerebellum following posterior fossa decompression ( PFD ), and to investigate their influences on the prognosis of the syringomyelia in children with Chiari malformation type Ⅰ ( CMⅠ ). Methods A retrospective review was performed on all CMⅠ patients treated at our scoliosis clinic between September 2006 and September 2012. A subset of 32 patients, including 20 males and 12 females, was finally enrolled according to the inclusion criteria. The initial age and duration of follow-up averaged ( 7.5±1.3 ) years ( range: 5-9 years ) and ( 33.8±18.5 ) months ( range: 12-71 months ), respectively. On mid-sagittal magnetic resonance images ( MRⅠ ), the following parameters were evaluated pre- and postoperatively: the longitudinal and transverse positions of the fourth ventricle vertex, the tip of cerebella tonsil, the maximal syrinx / cord ( S / C ) ratio and the syrinx length. Changes in these parameters pre- and postoperatively were analyzed. For those reaching statistical significance, an additional bivariate correlation analysis was performed to investigate their relations with syrinx resolusion. Results At the last follow-up, upward shifting of the tip of cerebella tonsil was observed in 22 ( 68.8% ) patients [ mean: ( 2.6±4.2 ) mm, P=0.002 ], and backward shifting presenting in 26 ( 81.3% ) patients [ mean: ( 5.2±5.1 ) mm, P<0.001 ]. Significant resolution of the syrinx was demonstrated in 31 ( 96.9% ) cases. More specifically, the average improvement rates of the maximal syrinx / cord ( S / C ) ratio and the syrinx lengthwere ( 49.5±25.7 ) % and ( 51.5±27.7 ) %, respectively. The upward shifting of cerebellum was significantly correlated with the improvement of syrinx length ( P=0.035 ). Pegged cerebella tonsils were found in 31 ( 96.9% ) patients preoperatively and 90.3% ( 28 / 31 ) of them acquired round cerebella tonsils at last follow-up. Conclusions Normalization of the cerebellum morphology is observed in most children with CMⅠ, presenting upward shifting and round revert of the cerebellar tonsil. The upward shifting of the cerebellar tonsil is significantly correlated with the improvement of syrinx length.
Child; Arnold-Chiari malformation; Syringomyelia; Cerebellum
sn.2095-252X.2015.10.003
R726.8, R744.4
国家自然科学基金面上项目 ( 81371912 )
210008 江苏,南京大学医学院附属鼓楼医院 ( 朱泽章、沙士甫、刘臻、邱勇 );南京医科大学鼓楼临床医学院 ( 谢丁丁 )
邱勇,Email: scoliosis2002@sina.com
2015-01-19 )

