合并心律失常的心肌炎患者的心脏超声表现及预后
杜小娇 杨向军★ 朱莎莎
合并心律失常的心肌炎患者的心脏超声表现及预后
杜小娇杨向军★朱莎莎
目的 分析合并心律失常的心肌炎患者的心脏超声表现及临床预后。方法 回顾性分析成人急性病毒性心肌炎126例患者的临床资料。按是否存在心律失常分为心律失常及非心律失常组,比较两组临床表现、心脏超声检查及预后的差异。结果 心律失常组临床表现更重,心律失常组与非心律失常组左室收缩末期内径分别为(38.30±7.30)mm和(35.24±5.11)mm(P=0.009),左室射血分数分别为(0.46±0.14)和(0.53±0.11)(P=0.005)。心律失常组与非心律失常组病死率分别为14.29%和1.79%(P=0.031)。结论 心律失常患者临床表现更重,心律失常患者心脏超声指标更差,病死率更高。
心肌炎 心律失常 心脏超声 预后
病毒性心肌炎是一种与病毒感染有关的局限性或弥漫性的急性亚急性或慢性炎症性心肌疾病,是最常见的感染性心肌炎。心律失常是病毒性心肌炎常见的并发症,发病率约29%~100%,其中最常见的为室性心动过速、心室颤动及房室传导阻滞。国内尚无对急性病毒性心肌炎发生心律失常与未发生心律失常的对比研究。本文比较病毒性心肌炎患者发生心律失常与无心律失常的临床特点、心脏超声指标及临床预后的差别。
1 临床资料
1.1一般资料 选择2006年11月至2013年11月本院符合1999年全国心肌病专题研讨会提出的成人急性心肌炎诊断标准(合并高血压、糖尿病、高脂血症、肾功能不全等基础病的患者均予以排除)的急性病毒性心肌炎患者126例。其中男79例,女47例;年龄14~83岁,平均年龄37.7岁。所有患者入院时均行心电图检查。根据心律失常发生的情况分为两组,心律失常组包括:(1)疾病过程中任何时间点发生的室性心动过速、心室颤动、>II度的房室传导阻滞、束支传导阻滞。(2)入院后>24h仍持续存在的房颤、房扑、交界性心动过速及窦性心动过速。非心律失常组包括除上述情况外的所有患者。
1.2方法 所有患者入院后均给予病毒性心肌炎标准治疗,如合并有心功能不全,根据急性心功能不全的处理原则治疗,如存在低血压、休克等情况,给予多巴胺、去甲肾上腺素等改善血流动力学药物,存在心律失常,给予适当的抗心律失常药物。在此基础上,根据患者的病情及患者本人及家属的意愿,给予主动脉球囊反搏、临时起搏器植入、血液透析等器械支持。
1.3统计学方法 采用SPSS 20.0软件。计数资料以%表示,用卡方检验;计量资料以(x±s)表示,用t检验,P<0.05为差异有统计学意义。
2 结果
2.1两组患者一般情况 心律失常组患者70例(55.56%),非心律失常组患者56例(44.44%)。心律失常组中>II度房室传导阻滞29例、束支传导阻滞8例、室性心律失常12例、非室性的心动过速21例。>II度房室传导阻滞占23%,其中4例房室传导阻滞患者同时合并室性心动过速。
2.2两组临床特点分析 心律失常组患者出现头晕、乏力、畏寒等全身症状明显多于非心律失常组(P=0.039)。晕厥发生率心律失常组明显高于非心律失常组(P=0.000),非心律失常组胸痛的发生比例高于心律失常组(P=0.005)。胸闷的发生比例心律失常组有多于非心律失常组的趋势,但差异无统计学意义(P=0.104)。余呼吸道症状及消化道症状,两组比较差异无统计学意义(见表1)。心律失常组患者入院时收缩压均值明显低于非心律失常组(P=0.002)。

表1 两组患者临床症状比较[n(%)]
2.3心脏超声检查结果分析 心律失常组入院时LVSD大于非心律失常组(P=0.009),EF值低于非心律失常组(P=0.005),而AO、LVDD、LA、IVS、LVPWT两组差异无统计学意义(见图1)。两组各项超声指标在出院时均获得显著改善,在出院时两组超声学指标差异无统计学意义(见图2)。

图1 入院时心脏超声检查客观结果(★★:P<0.01)
图2 出院时心脏超声检测客观结果
2.4预后 心律失常组10例患者死亡,其中4例发生于入院<24h,2例发生于入院<48h,4例发生于入院>48h,死亡原因类型分布(见图3)。非心律失常组患者1例死亡,发生于入院第6天。心律失常组病死率高于非心律失常组,差异有统计学意义 (P=0.031)。无房室传导阻滞直接导致的死亡,房室传导阻滞多能在短期内(<14d)恢复,本资料26例患者恢复窦性心律,3例未恢复的患者行永久性起搏器植入术。
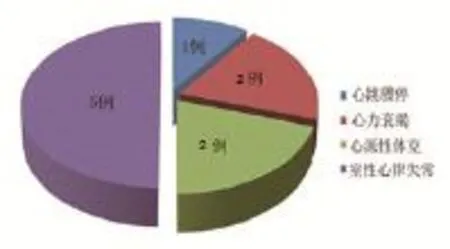
图3 心律失常组中死亡原因类型分布
3 讨论
心肌炎患者临床表现是非特异性的,部分患者的首发表现常是心律失常,本资料显示心律失常组多出现全身症状及晕厥、胸闷、血压下降、心率增快或减慢,这些临床表现多由于心律失常导致心脏排出量减少所致。其他临床研究资料显示,低血压及阿-斯综合征(Adams-Stokes综合征)为心肌炎合并心律失常的特异性表现[1]。心源性休克与心律失常相关性高[2]。本资料显示,除低血压和晕厥外,全身症状也是心律失常的特异性表现。既往有文献[3,4]报道左室收缩舒张功能障碍易发生心律失常,在本资料中亦发现心律失常组LVSD、LVDD大于非心律失常组,而EF值明显小于非心律失常组,提示左室功能下降易发生心律失常。而无论是心律失常组还是非心律失常组,一旦度过急性期,患者的心功能指标可迅速恢复正常,且两组恢复后的心功能无明显差别,提示心肌炎急性期的治疗至关重要,度过危险期,可获得较好的预后。本资料显示最常见的心律失常为>II度房室传导阻滞,与多数文献报道心肌炎最常见的心律失常为室性心律失常及室上性心律失常不同[5~7]。目前关于产生不同类型的心律失常的原因尚不明确,柯萨奇病毒感染被认为是心肌炎感染最常见的病毒,然而有研究发现在合并有完全性房室传导阻滞的患者中,未能检测到柯萨奇病毒[8]。另有一项研究心肌炎合并房室传导阻滞,仅一例患者检测到柯萨奇病毒[9]。这些结果提示,柯萨奇病毒感染与心律失常可能呈负相关。Mahoney等[10]对50例心肌炎患者行心肌活检发现心肌水肿与室速及房室传导阻滞相关。在对心脏超声的分析中发现有部分患者在急性期室间隔及左室后壁明显增厚,在出院前能恢复正常水平,为心肌水肿表现,但对心律失常及非心律失常组心脏超声检查行统计学分析时并未发现二者存在差异,故存在水肿程度较轻的情况下不能被超声所检测的可能。另有研究指出急性期单核细胞及淋巴细胞浸润传导系统,引起局部炎症反应,导致传导功能障碍,传导障碍可能是暂时的,也可能是永久的。在急性期可以植入临时起搏器过渡,倘若在2~3周不能恢复,建议植入永久性起搏器[10,11]。而室性心律失常是一过性的,可自行终止,且多数对抗心律失常药物反应良好。多数研究称心律失常并非心肌炎患者的直接死因[5],但本资料中10例死亡患者,5例因室性心律失常死亡,其中1例是完全性房室传导阻滞发生室性心动过速不能终止,最终死亡,这些患者均心功能差,对心律失常亚组的分析亦发现室性心律失常组病死率最高,同时其平均EF值亦低。由此推断,心肌损伤重的患者更易发生室性心律失常,而室性心律失常导致较高的病死率。房室传导阻滞组的低病死率提示有些类型的病毒感染仅侵犯传导系统而不引起心肌大量坏死及心肌工作细胞功能障碍。自身免疫性损伤在心肌炎患者的发病机制中的作用已得到更进一步的阐述[12]。关于免疫抑制疗法是否能改善患者预后,现在仍有争议[13],但多数研究证实了糖皮质激素、丙种球蛋白对心肌炎患者的治疗效果[14~16]。对于存在严重心力衰竭,>II度房室传导阻滞,心源性休克的患者,目前的治疗观点均支持给予球囊反搏、临时起搏,无创呼吸机等器械支持治疗[17]。
综上所述,心肌炎患者发生心律失常时病情常更重,心功能指标更差,病死率更高,需要更积极的治疗干预。
1Shao-Ju Chien, I-Chun Lin, Chien-Fu Huang, et al. Myocarditis complicated by complete atrioventricular block. Pediatr Neonatol,2008,49(6): 218~222.
2Teele SA, Allan CK, Laussen PC, et al. Management and outcomes in pediatric patients presenting with acute fulminant myocarditis. J Pediatr,2011,158:638~643.
3Sharma JR, Sathanandam S, Rao SP, et al. Ventricular tachycardia in acute fulminant myocarditis: Medical management and follow-up. Pediatric cardiology,2008,29(2):416~419.
4Huttin O, Frikha Z, Brembilla-Perrot B, et al. Acute myocarditis presenting with ventricular arrhythmias: The role of CMR in the differential diagnosis of ARVD. Internal Medicine, 2013, 52(17): 1915~1918.
5Miyake CY, Teele SA, Chen L, et al. In-hospital arrhythmia development and outcomes in pediatric patients with acute myocarditis. Am J Cardiol, 2014,113(3):535~540.
6Ichikawa R, Sumitomo N, Komori A, et al. The follow-up evaluation of electrocardiogram and arrhythmias in children with fluminant myocarditis. Circulation Journal, 2011,75(4):932~938.
7Shauer A, Gotsman I, Keren A, et al. Acute viral myocarditis: Current concepts in diagnosis and treatment. The Israel Medical Association journal : IMAJ, 2013,15(3):180~185.
8Wang JN, Tsai YC, Lee WL, et al. Complete atrioventricular block following myocarditis in children. Pediatric cardiology, 2002,23(5):518~521.
9Morimoto S, Kato S, Hiramitsu S, et al. Role of myocardial interstitial edema in conduction disturbances in acute myocarditis. Heart and vessels,2006,21(6):356~360.
10Mahoney LT, Marvin WJ, Atkins DL, et al. Pacemaker management for acute onset of heart block in childhood. The Journal of pediatrics,1985,107(2):207~211.
11Canter CE, Simpson KP. Diagnosis and treatment of myocarditis in children in the current era. Circulation, 2014,129(1):115~128.
12Kania G, Siegert S, Behnke S, et al. Innate signaling promotes formation of regulatory nitric oxide-producing dendritic cells limiting t-cell expansion in experimental autoimmune myocarditis. Circulation,2013,127(23):2285~2294.
13Sagar S, Liu PP, Cooper LT. Myocarditis. The Lancet, 2012, 379(9817):738~747.
14Cooper LT, Hare JM, Tazelaar HD, et al. Usefulness of immunosuppression for giant cell myocarditis. Am J Cardiol, 2008,102(11): 1535~1539.
15Goland S, Czer LS, Siegel RJ, et al. Intravenous immunoglobulin treatment for acute fulminant inflammatory cardiomyopathy: Series of six patients and review of literature. The Canadian journal of cardiology,2008,24(7):571~574.
16Shauer A, Gotsman I, Keren A, et al. Acute viral myocarditis: Current concepts in diagnosis and treatment. The Israel Medical Association journal : IMAJ,2013,15(3):180~185.
17Cooper LT. Myocarditis. The New England journal of medici ne,2009,360(15):1526~1538.
ObjectiveTo analyses relationship between echocardiography fi ndings and the clinical prognosis of myocarditis patients complicated with arrhythmia. Methods An retrospectively analysis of clinical profi les of 126 patients of adult acute viral myocarditis who were hospitalized between 2006-11 and 2013-11 in our hospital was performed.126 patients were divided into two groups according to the presence of arrhythmia or not . We compared clinical manifestations,laboratory data,echocardiography Results and prognosis of the two groups. Results Compared to nonarrhythmia group,the group with arrhye thmia had more severe clinical manifestations. The LVSD of patients with and without arrhythmia were(38.30±7.30)mm and(35.24±5.11)mm(P=0.009),and the EF were(0.46±0.14)and(0.53±0.11)(P=0.005). The mortality of two groups was14.29% and 1.79%(P=0.031).Conclusion Arrhythmia is closely related to the severity of myocarditis,worse echocardiography index and higer mortality.
myocarditis arrhythmia echocardiography prognosis
215006 苏州大学附属第一医院心血管内科

