多发性骨髓瘤伴椎管浸润2例
宋 敏 王建宁 孟庆齐 包红雨 付行财 侯艳秋 张柳波 蒋苏豫
南京医科大学第二附属医院血液科,江苏南京 210011
多发性骨髓瘤(multiple myeloma,MM)是一种浆细胞的恶性克隆性增殖性疾病,约占血液系统恶性肿瘤的10%。随着社会老年化进程,其发病率逐渐上升。绝大多数MM患者骨髓瘤细胞局限于骨髓和骨,临床上常表现为广泛的溶骨性病变或骨质疏松、高钙血症、肾功能损害和贫血等,但临床上可见疾病初发或疾病过程中时有髓外浸润的表现[1-2],是MM预后不良的独立预后因素[3]。MM伴椎管浸润的病例非常罕见[4],预后极差。及早发现、诊断和个体化治疗是改善预后的关键,患者一旦出现截瘫,治疗效果差,进展迅速,预后差。本文报道2例MM伴椎管浸润病例的临床表现、相关治疗过程及疾病的进展情况,希望能为临床工作者的诊治带来一定的启发。
1 临床资料
病例1:患者,女性,62岁,主因“乏力、骨痛3年,双下肢瘫5个月,上腹痛3个月”于2013年11月1日入院。患者入院3年前无明显诱因出现乏力、胸壁骨痛渐加重,2011年3月28日入南京医科大学第二附属医院(以下简称“我院”)消化科查胸部CT+上腹部CT示:两侧多发肋骨破坏、骨折,胸骨及胸椎、肩胛骨骨质破坏改变,转入我院血液科(以下简称“我科”)。血常规示:白细胞计数 (WBC)4.1×109/L,血红蛋白(HB)71.0 g/L,血小板计数(PLT)181×109/L。球蛋白:29.2 g/L,乳酸脱氢酶(LDH):245 U/L,肾功能正常。IgA:0.26g/L,IgG:9.47 g/L,IgM:0.24 g/L。血清轻链κ:2.51 g/L,血清轻链 λ:1.15 g/L。尿轻链 κ:7.76 mg/L,尿轻链 λ<3.66 mg/L。免疫固定电泳提示KAP链阳性。骨髓细胞学示:粒系、红系、巨核系三系增生骨髓象,浆细胞占1.2%,异形性明显,可见三核浆细胞,网状细胞易见,成熟红细胞轻度缗钱状。骨髓活检:骨髓增生活跃,网染轻度纤维组织增生,局灶浆细胞聚集。左侧第10肋骨病灶活检病理免疫组化:CD38+,CD138+,LCA+,CD3-,CD20-,CD45RO 灶 性+,CD79α-,PAX5- ,MPO- ,TDT- ,CD99- ,CKpan- ,EMA- ,S-100-,DES-,VIM+-,MyoD1-, 间皮细胞-,Syn-,CgA-。PET-CT提示多发性骨破坏。诊断:多发性骨髓瘤κ轻链型Ⅲ期A组,于2011年4月22日、5月13日、6月7日、7月6日应用硼替佐米+地塞米松(PD)方案化疗 4 个疗程,具体:地塞米松 20 mg,第 1~4、8~11 天;硼替佐米2 mg,第 1、4、8、11 天。然后检查免疫固定、血清蛋白电泳、PET-CT等达CR,因经济原因未再予以硼替佐米治疗,予干扰素维持治疗。2013年2月出现左下肢疼痛麻木渐加重,住院查尿轻链κ 8.74 mg/L,尿轻链 λ <3.66 mg/L。IgA 1.53 g/L,IgG 11.70 g/L,IgM 0.61g/L。血轻链κ 3.17g/L,轻链λ 1.21 g/L。免疫固定电泳:IgG阴性、IgA阴性、IgM阴性、κ阴性、λ阴性。但CT提示骨质密度异常,左侧腹膜后及盆腔内占位,浆细胞瘤?考虑MM髓外复发,2013年3月11日开始局部放疗,总照射剂量为45 Gy,放疗结束后予以复查PET-CT:局部肿块消退,腹腔脏器见多发高代谢影。2013年4月24日、5月14日再次应用PD方案化疗。2013年5月23日突发双下肢瘫痪,大小便不能控制,复查椎体磁共振示胸9~腰4肿块,压迫脊髓,考虑骨髓瘤椎管内浸润,暂停化疗,放疗科会诊后行局部放疗:胸9~腰4髓内病灶区域,总剂量:36 Gy。2013年6月15日(图1)复查磁共振提示:椎管内肿块范围较前2013年5月24日范围略有缩小。放疗期间出现上腹痛渐加重及上消化道出血,CT示:胃壁弥漫性、均匀性增厚。2013年7月2日予以胃镜检查示:胃底黏膜僵硬,可见黏膜溃烂,胃体大弯侧黏膜僵硬伴溃烂,质脆易出血,胃窦黏膜充血水肿,黏膜面稍粗,欠平整。免疫组化:Ki-6790%+,CD38+,CD138+,LCA-,CD3-,CD5-,CD20-,CD45RO-,CD79α-,PAX5-,BCL-2+,BCL-6-,Mum-1+,Syn-,CgA-,CD30-,CD10-,CynlinD-(胃体黏膜)结合免疫组化,示浆细胞肿瘤。与家属沟通,因患者一般情况欠佳,截瘫,长期卧床,家属拒绝手术治疗,自2013年7月9日开始应用2个疗程硼替佐米+地塞米松+吡柔比星(TPD)方案化疗,骨髓抑制明显,患者化疗开始后曾有下肢、臀部浅表感觉(疼痛、麻木感)出现,然后再次消退。但两次复查CT示胃壁弥漫性、均匀性增厚未见明显好转,效果欠佳,2013年9月予以胃区局部放疗,总剂量为36 Gy。2013年10月6日,患者渐出现臀部,继背、胸部等全身多发无痛性皮下结节并进行性增大,病理仍为骨髓瘤浸润。2013年10月12日行雷那度胺+地塞米松(RD)方案化疗,效果欠佳。继予以小肠内插管肠内营养,长期导尿。病程中反复肺部感染、尿路感染,抗感染治疗好转并止痛对症处理。患者最后一次于2013年11月1日入院时体格检查:神清,精神萎,贫血貌,全身皮肤黏膜未见明显黄染及出血点,臀部可见两处皮下结节。巩膜无黄染,胸廓无畸形,两侧肋骨有压痛,左侧为著,腹膨隆,剑突下压痛+,肝脾肋下未及,两下肢Ⅱ度可凹性水肿。双下肢瘫痪,肌力0级。入院诊断:MM;椎管内、腹腔内、胃、皮下浸润;截瘫,低蛋白血症。患者入院后继续对症支持治疗,2013年11月2日起出现持续发热,予以抗感染、抗真菌、止痛、补液等对症处理效果欠佳,于2013年11月13日终因循环呼吸衰竭死亡。

图1 病例1胸腰段磁共振平扫
病例2:患者,男性,77岁,主因“反复双下肢乏力1年余,双下肢瘫5个月”于2010年3月22日入院。患者2009年2月因外伤出现背部疼痛,双下肢乏力、麻木,后症状逐步加重。2009年4月来我院行胸椎磁共振平扫:胸2~7椎体水平椎管内硬膜外、右侧椎旁、胸腔肿块。胸3~10、12椎异常信号。腰椎平扫:①腰椎退行改变,②腰 4~5椎间盘突出,③腰 3~4、腰 5、骶 1椎间盘膨隆,④腰4椎体滑脱。胸椎磁共振增强(图2):胸2~7椎体水平椎管内硬膜外,胸2~4椎体水平胸腔后壁、胸5~11椎体,部分胸椎、肋骨异常信号,考虑转移瘤可能,建议穿刺活检。于2009年5月14日在全身麻醉下行椎管减压和占位切除术。术中见肿块呈长条形约1.5 cm×10 cm,暗褐色,血供丰富,边界清,包膜尚完整,位于硬膜外,压迫胸3~7节段脊髓,使之变扁。手术完整摘除肿块,见受压脊髓隆起。术后病理示:浆细胞骨髓瘤,免疫组化CD38+、CD138+,ECT示多处骨破坏。骨髓浆细胞10.8%,幼稚浆细胞易见。血常规:WBC 3.9×109/L、HB 119.0 g/L、PLT 187×109/L。β-MG:4.46 mg/L,尿轻链正常。IgA:11.6 g/L,IgG:3.55 g/L,IgM:0.28 g/L。轻链 κ 增高为主,免疫固定电泳示IgA、κ阳性,诊断“多发性骨髓瘤IgA、κ型Ⅲ期A组,伴胸椎椎管内、胸腔后壁、右侧胸壁浸润”。因经济原因未能使用硼替佐米及其他强烈的静脉用药全身化疗,分别于6、7月予以TMD方案化疗,具体为:沙利度胺200 mg,1次/d,马法兰 10 mg/d,第1~4天,地塞米松20 mg,第1~4天。患者双下肢乏力好转,后患者家属未同意继续联合化疗。2009年10月患者再次出现双下肢乏力,椎体磁共振胸椎平扫:第6、8、9、10胸椎椎体内见多发小圆形异常信号,胸8~10椎水平椎管内脊髓后方见条形等T1等T2信号,相应水平胸髓受压;诸椎间盘未见膨隆或突出;椎间隙不窄;骨性椎管无狭窄。印象:胸椎多发异常信号伴椎管内占位,符合MM表现。2009年10月19日在全身麻醉下行胸椎管内骨髓瘤摘除术,术中见胸8~10椎椎板多发性“鱼肉样”病灶,该节段椎管内见5 cm×2.5 cm×2 cm大小、不规则肿块,位于硬膜背侧,呈暗红色,未见明显包膜,边界尚清楚,与硬膜轻度粘连,压迫胸段脊髓。手术沿肿块分离粘连,完整摘除肿块。见脊髓减压充分。手术顺利,但术后出现下肢瘫痪,予以抗感染、补液、消肿、营养神经及高压氧等对症处理,并于2009年11月24日~12月21日予胸1~12椎放疗,40.5 Gy(20次)。双下肢肌力 1~2级,足趾活动可,出院。术后病理仍示浆细胞骨髓瘤。后未继续治疗在家。2010年3月22日入院时一般情况差,进食少,消瘦明显。大小便失禁。查体:神清,恶液质,臀部压疮,双下肢肌力 0 级。血常规:WBC 5.3×109/L,HB 64.0 g/L,PLT 80×109/L。球蛋白> 60 g/L,IgA 28 g/L,诊断:MM,截瘫,2型糖尿病,恶病质,压疮。一般情况差,不能耐受化疗,家属放弃积极治疗,于2010年4月4日终因循环呼吸衰竭死亡。
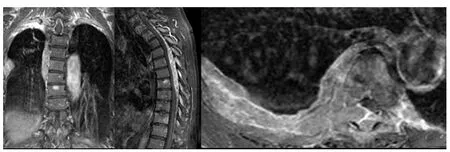
图2 病例2胸椎磁共振增强
2 讨论
MM是浆细胞在骨髓中呈恶性克隆增生的疾病,合并有髓外浸润的MM患者治疗困难,预后差,尤其在使用造血干细胞移植、沙利度胺治疗后[5-7]。合并有椎管浸润的患者,非常罕见,常见于伴其他部位髓外浸润者,治疗更棘手,预后更差,对这类患者目前国内外尚无标准的治疗方案[8-10]。
钟玉萍等[11]分析 2007~2009年北京朝阳医院10例MM伴椎管浸润住院患者中有8例患者在诊断MM时就是以髓外浆细胞瘤为主要表现,主要采取的方法为手术及化疗。2例患者行手术治疗后再进行化疗(1例硼替佐米+VAD方案,1例MP+雷利度胺),8例患者单纯接受化疗(DECP方案),他们认为尽早手术对患者的神经功能恢复有一定的帮助,但一旦出现脊髓压迫截瘫,即使手术取出肿物,完全恢复的可能性也很小。主要治疗以全身化疗为主。对于疾病进展后出现髓外浸润的患者,传统化疗方案往往难以奏效,而要选择二线药物或新的药物。国外有类似报道,以PD方案治疗MM伴髓外浸润取得了较好的疗效[12]。Li等[13]研究早期诊断的重要性,治疗对传统药物疗效不佳,而对包括新药方案,如含硼替佐米的方案等有较好的反应。对有累及神经根症状的患者,建议尽可能早期实行手术切除肿块,解除脊髓受压,改善患者预后和生活质量。
复习文献,目前关于椎管减压术治疗MM合并脊髓压迫症多为个案报道,对于其预后及生活质量改善的研究分析较少且无统计数据支持[14-15]。石磊等[16]总结北京2006~2012年积水潭医院MM合并脊髓压迫症患者28例,患者均行化疗,其中以硼替佐米为主的方案联合化疗10例,阿霉素/吡喃阿霉素+长春新碱/长春地辛+地塞米松(NCP)方案化疗11例,以马法兰为主的方案联合化疗7例,其中7例在化疗后进行脊髓压迫部位的放疗。根据是否进行椎管减压术分为椎管减压术组13例、非手术组15例,随访12个月,椎管减压术组与非手术组的Frankel分级和美国东部肿瘤协作组体能状态评分标准(ECOG-PS)的生活质量明显改善率比较,差异无统计学意义。他们认为,椎管减压术虽能在术后缓解患者的脊髓压迫症状,但并不能使联合化疗的MM合并脊髓压迫症患者预后及生活质量得到进一步改善,且椎管减压术及其并发症有可能导致延误放、化疗时机,增加感染风险;以急性脊髓压迫症初诊者在未明确MM诊断前,进行以肿物切除明确病理诊断同时进行减压治疗为目的的手术,可作为确诊及缓解急性压迫的手段,可先于联合化疗进行;明确诊断MM合并脊髓压迫症的初治病例和由于MM病情进展而造成的脊髓压迫症复发患者,则应首选联合化疗作为治疗方案。本组病例2为首诊因出现早期脊髓压迫症状就诊,即发现椎管内肿块,胸外科行椎管减压和占位切除术,结合术后病理、影像学、骨髓细胞学、血清学等相关检查诊断:多发性骨髓瘤IgA、κ型,予TMD方案化疗2个疗程,效果佳,经济原因未能坚持治疗。从病程开始发现早期的脊髓压迫症状始至死亡总病程约13个月,手术联合全身化疗2个疗程,治疗效果佳,蜜月期持续达5个月,再次出现脊髓压迫症状,椎管内新病灶,手术治疗辅以局部放疗,效果差,5个月后死亡。
MM伴椎管内浸润,预后差,进展快,治疗困难,诊治过程中应密切观察、询问患者的不适症状,尤其神经系统的表现,部分患者早期或仅有腰背部不适等主述,应引起重视,早期予以影像学检查发现病灶,早期积极治疗,尽可能地提高患者的生活质量,通过积极、多方案的联合治疗,延长患者生存期。部分MM患者出现椎管内浸润的临床表现常为急性脊髓压迫症状加重的出现,迅速出现截瘫,出现肢体感觉的异常,24 h内即出现截瘫,发展非常迅速。本组病例1即为出现肢体感觉的异常迅速出现截瘫。该患者为多发性骨髓瘤轻链κ型Ⅲ期A组,行PD方案治疗达完全缓解(CP)后予干扰素维持,随访,免疫固定电泳阴性。患者PD方案治疗后1.5年始出现髓外浸润,首先发现腹腔肿块,予局部放疗后再次PD方案化疗,化疗过程中出现突发截瘫,大小便失禁,磁共振提示胸椎和腰椎椎管内浸润,压迫脊髓,家属放弃手术治疗,予放疗效果欠佳,放疗中、后相继出现胃部及皮下骨髓瘤浸润,予TPD、RD等方案化疗效果欠佳。患者总体病程近3年,出现截瘫至死亡时间恰为5个月。
此外,笔者还收治1例67岁男性患者,为轻链型复发患者,M2方案治疗达CR,随诊半年后复发,复发后治疗过程中,一出现下肢麻木立即出现双下肢截瘫,因该患者曾行心脏支架术(Firebird2),该支架类型不能行磁共振检查,仅予以CT检查,因CT对椎管内浸润影像学诊断的敏感性较差,未能发现有椎管内的占位表现,但该患者疾病进展迅速,数天内即因心力衰竭死亡。尽管没有影像学的诊断依据,结合病史及临床,仍应考虑患者椎管内占位引起的截瘫可能。亦符合MM伴椎管内浸润一旦出现截瘫预后极差,治疗效果差。同时提示考虑椎管内占位检查应以磁共振为主,CT可能不能完全反映椎管内占位的情况。
总之,对MM患者应密切观察病情变化,如早期的神经系统症状等,及早发现MM髓外浸润的可能,并及早发现椎管内浸润的可能性,早期根据患者的具体情况,制订相应的治疗方案,以改善患者预后[17]。MM髓外复发治疗仍无标准方案,有报道,含来那度胺、硼替佐米等多药联合方案可能对髓外复发的MM患者治疗有效[3,18-19],但都基于个案报道。早期使用含硼替佐米的治疗方案并不能降低髓外复发率[20-22],本组病例结果与之符合。MM伴椎管内浸润目前的研究都基于个案报道和回顾性分析,因此更多的前瞻性临床研究将有助于探索最合适的治疗方案。
[1]Varettoni M,Corso A,Pica G,et al.Incidence,presenting features and outcome of extramedullary disease in multiple myeloma:a longitudinal study on 1003 consecutive patients[J].Ann Oncol,2010,21(2):325-330.
[2]Katodritou E,Terpos E,Symeonidis AS,et al.Clinical features,outcome,and prognostic factors for survival and evolution to multiple myeloma of solitary plasmacytomas:a report of the Greek myeloma study group in 97 patients[J].Am J Hematol,2014,89(8):803-808.
[3]BladéJ,deLarreaCF,RosinolL.Extramedullaryinvolvement in multiple myeloma [J].Haematologica,2012,97(11):1618-1619.
[4]Repko M,Chaloupka R,Grosman R,et al.Surgical options in the treatment of myeloma of the spine[J].Vnitr Lek,2006,52(12):32-40.
[5]Katodritou E,Gastari V,Verrou E,et al.Extramedullary(EMP)relapse in unusual locations in multiple myeloma:is there an association with precedent thalidomide administration and a correlation of special biological features with treatment and outcome?[J].Leuk Res,2009,33(8):1137-1140.
[6]Lee SE,Kim JH,Jeon YW,et al.Impact of extramedullary plasmacytomas on outcomes according to treatment approach in newly diagnosed symptomatic multiple myeloma[J].Ann Hematol,2015,94(3):445-452.
[7]Billecke L,Murga Penas EM,May AM,et al.Cytogenetics of extramedullary manifestations in multiple myeloma[J].Br J Haematol,2013,161(1):87-94.
[8]Shin HJ,Kim K,Lee JW,et al.Comparison of outcomes after autologous stem cell transplantation between myeloma patients with skeletal and soft tissue plasmacytoma[J].Eur J Haematol,2014,93(5):414-421.
[9]Kumar AK,Dakhil C,Teeka Satyan M,et al.Extramedullary progression ofmultiplemyelomadespiteconcomitant medullary response to multiple combination therapies and autologous transplant:a case report[J].J Med Case Rep,2014,8(8):299.
[10]Pour L,Sevcikova S,Greslikova H,et al.Soft-tissue extramedullary multiple myeloma prognosis is significantly worse in comparison to bone-related extramedullary relapse[J].Haematologica,2014,99(2):360-364.
[11]钟玉萍,陈世伦,李新,等.多发性骨髓瘤伴椎管浸润10 例临床分析[J].中国实验血液学杂志,2010,18(2):466-468.
[12]Dytfeld D,Matuszak M,Lewandowski K,et al.Bortezomib in combination with thalidomide and dexamethasone—a successful treatment regimen in refractory extram edullary multiple myeloma[J].Ann Hematol,2008,87(3):253-254.
[13]Li X,Sun WJ,Chen SL,et al.Clinical analysis of multiple myeloma with extramedullary plasmacytomas[J].Zhonghua Yi Xue Za Zhi,2012,27,92(12):838-841.
[14]Pan J,Qian ZL,Sun ZY,et al.Open kyphoplasty in the treatment of a painful vertebral lytic lesion with spinal cord compression caused by multiple myeloma:a case report[J].Oncol Lett,2013,5(5):1621-1624.
[15]Papanastassiou ID,Eleraky M,Murtagh R,et al.Comparison of unilateral versus bilateral kyphoplasty in multiple myeloma patients and the importance of preoperative planning[J].Asian Spine,2014,8(3):244-252.
[16]石磊,肖斌,左杏果,等.椎管减压术对多发性骨髓瘤合并脊髓压迫症患者生活质量的影响[J].山东医药,2013,53(48):43-44.
[17]Mont′Alveme F,Vallée JN,Guillevin R,et al.Percutaneous vertebroplastyformultiplemyelomaofthecervicalspine[J].Neuroradiology,2009,51(4):237-242.
[18]Kumar SK,Flinn I,Noga SJ,et al.Bortezomib,dexamethasone,cyclophosphamide and lenalidomide combination for newly diagnosed muhiple myeloma:phase 1 results from the multicenter evolution study[J].Leukemia,2010,24(7):1350-1356.
[19]Ito C,Aisa Y,Mihara A,et al.Lenalidomide is effective for the treatment of bortezomib-resistant extramedullary disease in patients with multiple myeloma:report of 2 cases[J].Clin Lymphoma Myeloma Leuk,2013,13(1):83-85.
[20]Calvo-Villas JM,Alegre A,Calle C,et al.Lenalidomide is effective for extramedullary disease in relapsed or refractory multiple myeloma [J].Eur J Haematol,2011,87(3):281-284.
[21]Weinstock M,Ghobrial IM.Extramedullary multiple myeloma[J].Leuk Lymphoma,2013,54(6):1135-1141.
[22]Papanikolaou X,Repousis P,Tzenou T,et al.Incidence,clinicalfeatures,laboratoryfindingsandoutcomeofpatients with multiple myeloma presenting with extramedullary relapse[J].Leuk Lymphoma,2013,54(7):1459-1464.

