胃癌:诊断和治疗方案的选择
John C.Layke,Peter P.Lopez
·专题研究·
胃癌:诊断和治疗方案的选择
John C.Layke,Peter P.Lopez
【编者按】 胃癌是消化系统最常见的恶性肿瘤之一,是世界上第四高发肿瘤,也是我国目前第二高发肿瘤。据统计,在2013年全球胃癌新增的952 000例患者中,中国占47%,其发病率远高于欧美等国家。广泛的癌细胞转移使我国每年有352 300人死于胃癌,死亡率位居第三。由于早期症状不典型且胃镜常规检查未普及,我国60%~80%的胃癌患者就诊时已到晚期。加上现有治疗手段获益有限,预后差,晚期胃癌患者5年生存率不超过20%。因此,如何及早发现胃癌,进而预防和治疗胃癌是广大医师关注的热点问题。为使广大医师对胃癌有深入了解,本期“专题研究”栏目对胃癌转移的机制进行了分析,发现锌指蛋白139(ZNF139)可调控胃癌肿瘤细胞凋亡、随肿瘤转移而表达增强,成为导致肿瘤进展的可能因素之一。同时,为使广大医师及时了解胃癌治疗的新动向,本期又从胃癌根治术中纳米炭淋巴示踪剂的作用以及胃癌微创治疗进展方面进行了探讨与论述,为临床今后胃癌治疗的研究提供了理论依据和方向。
胃肿瘤;诊断;肿瘤治疗方案
Layke JC,Lopez PP.胃癌:诊断和治疗方案的选择[J].中国全科医学,2015,18(3):248-249. [www.chinagp.net]
1 诊断
胃癌的早期诊断常被延迟,因为高达80%的患者在胃癌的早期阶段均无临床症状表现。在日本,较高的腺癌发生率和缜密的筛查过程使得更多的胃癌患者在早期阶段就被发现(如当仅限于黏膜或黏膜下层,有或无淋巴结累及)。不幸的是,在美国,大多数胃癌患者被发现时已经有局部浸润了。
体质量下降、腹痛、恶心呕吐、厌食和消化性溃疡可能是胃癌晚期的伴随症状。其指征可能包括明显增大的胃、最初的团块(罕见)、增大的肝脏、Virchow′s结节(如左锁骨Virchow′s结节)、Sister Mary Joseph′s结节(脐周)或结节状板样肿块(直肠检查转移瘤,生长于直肠子宫和直肠膀胱间)。
出现上述症状的患者和伴有多种胃癌危险因素的患者需要做进一步的病情检查。食管胃十二指肠检查(EGD)是胃癌病情检查中选择的诊断成像过程。然而,双对比钡餐,即一项有成本意识的、无创的、可及性研究可能是初始步骤(见图1)。该影像学研究提供的初步信息可以帮助医生确定是否有胃癌病变以及该病变是良性还是恶性。钡餐下观察到没有任何恶性特征的胃溃疡被排除于胃癌。然而当结果报告不明确或当良性和恶性指征同时存在时,有必要做进一步的诊断评估。
2 治疗
2.1放射疗法 尽管一些较小的研究表明,胃癌患者的放射疗法(局部控制)只有适度的生存优势。放射疗法通常的给药剂量是45~50 Gy。放射疗法的不良反应包括胃肠道反应及其周围器官(肠、肝、肾、脊髓和心脏)的毒性,这些毒性受剂量限制。
2.2化疗 经过多次试验,尚未见报道将化疗作为根治胃癌的方法能产生显著的生存优势。然而,有研究表明仅接受手术切除患者的复发率高达80%,这表明仍需要继续探索辅助化疗和放射疗法。
2.3手术治疗 据国际抗癌联盟和日本胃癌研究学会建议,胃癌是根据其病灶在胃的近端、中间或远端分类的。尽管这三者之间的边界没有明确定义,但这个分类定义已被证明其对于确定切除术的范围是有用的。胃癌患者手术过程中首先要选择定位到肿瘤的位置,然后通过活检标本了解其生长方式,并确定淋巴结转移的预期位置。对于病灶在近端的胃癌患者,有必要延长胃切除术,包括远端食管。对于病灶在远端的胃癌患者,如果活检显示为“肠型”腺癌,患者可能能够经受胃次全切除术。如果活检显示为“弥漫式”癌,则建议行全胃切除术。病灶在中间的胃癌一般需要行全胃切除术。术后最常见的并发症是肿瘤复发。早期胃癌患者行根治性切除术的5年存活率高达90%。然而,由于肿瘤渗透和淋巴结浸润,存活率明显降低(见表1)。
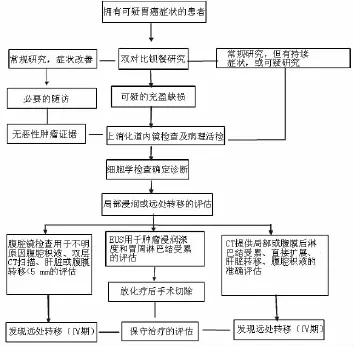
图1 拥有可疑胃癌症状患者的病情诊断检查Figure 1 Diagnostic work-up for patient with symptoms suspicious for gastric cancer

表1 根据胃癌分期选择治疗方案Table 1 Treatment options according to stage of gastric cancer
(原文见http://www.aafp.org/afp/2004/0301/p1133.html)(本刊编辑部译)
Stomach neoplasms;Diagnosis;Antineoplastic protocols
R 735.2
A
10.3969/j.issn.1007-9572.2015.03.003
芝加哥伊利诺斯,伊利诺伊大学城市医院(John C.Layke);迈阿密大学医学院(Peter P.Lopez)
EGD是一项具有高灵敏度和特异度的诊断实验,尤其是当结合内镜活检时,应从任何可见的可疑区域获得多个活检标本,这个步骤涉及在同一组织部位的重复取样,以便随后的每个活检可以深达胃壁。
胃癌的初步诊断确立后,进一步的转移评价对治疗方案的选择是必要的。计算机断层(CT)扫描是发现肝脏直径>5 mm的转移瘤、胃周受累、腹膜受累和其他腹膜组织(如卵巢、直肠)受累的有效方法。然而CT扫描不能用于肿瘤扩散至周围淋巴结的评估,除非淋巴结肿大。此外,CT扫描还没有被证明在测定肿瘤浸润深度上有效,与此同时,其也不能可靠地支持肝脏或肺部直径<5 mm的单个转移瘤的检测。
超声内镜(EUS)是一种能够更准确地判断癌症分期的方法。在EUS中,将换能器放置于紧贴胃壁的位置,用高频声波来确定肿瘤浸润深度和检测局部受累的淋巴结,其可通过手术活检进行评估。
超出病变区域的随机活检在正确诊断中也是非常重要的。更新的悉尼分类建议至少采取5块活检标本(2块来自于距幽门2~3 cm的胃窦,2块来自于距贲门约8 cm的组织和1块来自于在胃角切迹处的组织)。
由于肿瘤浸润深度和淋巴结受累情况影响生存,所以EUS是一项重要的提高术前癌症分期准确度的工具。然而EUS不能对组织深度超过5 cm以上的部分进行评估,因此不能用于评估远处淋巴结受累情况和筛查是肺转移或肝脏转移。这里提倡联合CT扫描和EUS来确定术前胃癌分期,以更好地确定淋巴结被累及的数量和位置。

