Ivor-lewis法治疗中段食管癌疗效
吴家远,李勇,芮玉峰,耿耿,张磊(安徽芜湖市第二人民医院 胸心外科,安徽 芜湖 241000)
Ivor-lewis法治疗中段食管癌疗效
吴家远,李勇,芮玉峰,耿耿,张磊
(安徽芜湖市第二人民医院 胸心外科,安徽 芜湖 241000)
目的探讨Ivor-lewis法与右胸-腹部-颈部三切口两种方式治疗中段食管癌的疗效。方法回顾性分析该院于2009年9月-2012年9月收治的198例中段食管癌患者的临床资料进行分析,其中Ivor-lewis方式手术治疗患者130例,右胸三切口手术治疗患者68例。结果Ivor-lewis方式治疗的130例患者与运用右胸三切口治疗的68例患者相比,手术时间、乳糜胸发生率、失血量和1及2年生存率差异无统计学意义,但术后住院时间、喉返神经损伤率及吻合口瘘差异均有统计学意义。结论运用Ivor-lewis方式治疗中段食管癌较传统右胸-腹部-颈部三切口法有一定优势。
Ivor-lewis;右胸三切口;中段食管癌
食管癌是威胁人类健康的常见肿瘤之一,全球每年约新发30万例,我国发病率为13/10万人口,发病率位居世界之首[1]。其中以胸中段食管癌多见,其病死率较高,仅次于胃癌。尽管近年来放、化疗丰富了食管癌的治疗手段,但手术切除癌肿并重建消化道仍是目前治疗食管癌的首选[2]。
在治疗胸中段食管癌方法中Ivor-lewis法与右胸三切口法都较为常见。本研究通过对本院收治的198例胸中段食管癌患者的临床资料进行回顾性分析,探讨运用Ivor-lewis法与右胸三切口法治疗胸中段食管癌的相关资料比较。
1 资料与方法
1.1一般资料
选取2009年9月-2012年9月芜湖市第二人民医院收治198例中段食管癌患者的临床资料。其中,运用Ivor-lewis法的中段食管癌患者130例(实验组)。男102例,女28例;年龄43~75岁,平均(59.48±7.67)岁。运用右胸三切口法治疗中段食管癌的患者68例(对照组)。男54例,女14例;年龄46~71岁,平均(60.47±6.78)岁。两组年龄、性别、营养状况及术后分期差异无统计学意义,术前颈部B超均未见淋巴结转移,术前胃镜提示肿瘤上缘均距门齿在26~30 cm,具体资料见表1。术后肿瘤的TNM分期按照AJCC2010年标准,胸、腹淋巴结清扫范围参照AJCC食管癌淋巴结分布图。术后病理提示均为鳞癌,残端均阴性。
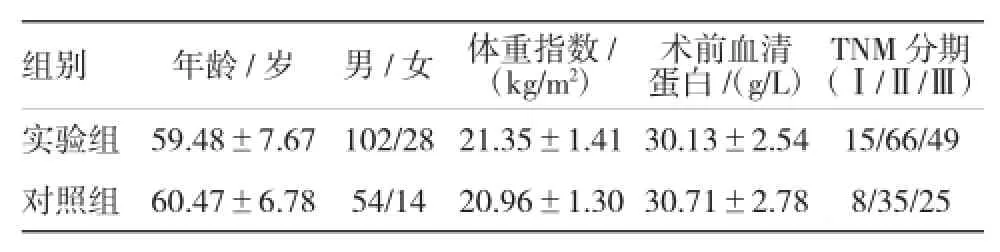
表1 两组患者的一般资料
1.2手术方法
1.2.1Ivor-lewis法患者全身麻醉后取平卧位,上腹正中切口进腹,离断胃结肠韧带、胃脾韧带并切断结扎胃短血管,沿胃小弯上缘游离小网膜至食管裂孔。将胃向上方掀起,沿胰包膜上缘找到胃左动脉,切断后给予双重结扎,注意保护网膜右及胃右血管。清扫贲门、胃左动脉周围及腹腔干淋巴结等。切断胃食管连接部,将胃制成管状,管胃与腹段食管丝线连接,逐层关腹。胸部右侧第5肋间前外侧小切口,离断奇静脉,游离食管,彻底清扫上纵隔、食管旁、隆突下及左右喉返神经旁淋巴结等,将管胃自食管裂孔处牵引至胸腔,切除肿瘤,于胸膜顶应用一次性吻合器器械吻合,放置鼻胃管、鼻十二指肠营养管及胸腔闭式引流管后关胸。其中鼻十二指肠营养管放置过程为常规插入管状胃,胸腔内用手固定食管裂孔处缓慢置入十二指肠,术后第1天鼻饲肠内营养或乳制品,若胃管内见肠内营养液或乳制品引出,考虑营养管未入十二指肠,则联系介入科在DSA下重新放置鼻十二指肠营养管,本组共有22例通过术后DSA下重新置管。
1.2.2右胸-腹部-颈部三切口法全身麻醉后取左侧卧位,右胸前外侧切口第5肋间进胸,离断奇静脉,游离食管,清扫上纵隔、食管旁、隆突下及左右喉返神经旁淋巴结等,膈肌裂孔处离断食管,缝闭膈肌裂孔,放置胸腔闭式引流管后关胸。换平卧位,左肩部抬高30°,颈部偏向右侧,上腹部正中切口进腹,游离胃,清扫贲门、胃左动脉周围及腹腔干淋巴结等,将胃制成管状,取左颈部胸锁乳突肌内侧缘斜切口,分离颈段食管,将胸内食管自颈部取出,切除肿瘤;将管状胃自胸骨后上提至颈部,均与食管应用一次性吻合器器械吻合;放置鼻胃管、鼻十二指肠营养管及颈部负压引流球后缝合切口。
1.3术后肿瘤复发和转移的诊断
患者术后每3~6个月定期复查,其内容包括全面体格检查、纤维胃镜、头颅、胸部及上腹部CT扫描等,部分患者行PET-CT检查。当吻合口或者保留食管出现肿瘤复发,颈部、锁骨上、纵隔和腹腔淋巴结出现肿大时,诊断为局部或者区域性肿瘤复发转移;当肝、肺、脑和骨脏器出现转移性肿瘤病灶或恶性胸腔积液时,诊断为肿瘤远处复发转移。
1.4术后处理
两组中分期为ⅡB期及以上分期,且合并纵膈或腹腔淋巴结阳性病例手术后均建议行辅助放疗,Ivor-Lewis法行放化疗22例,经右胸三切口法行放化疗12例。
1.5术后随访
总随访率为95.96%,试验组5例、对照组3例均因联系方式更改失访,失访率分别为3.85%和4.41%。
1.6统计学方法
采用SPSS 22.0统计软件数据分析,计量资料用均数±标准差(x±s)表示,两样本均数的比较用t检验(方差分析),计数资料的比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
两组患者术后均痊愈出院,手术时间、乳糜胸发生率及失血量差异无统计学意义,术后住院时间、喉返神经损伤率及吻合口瘘发生率差异有统计学意义(见表2)。两组吻合口瘘患者均未再次开胸手术,经继续禁食,放置鼻胃管及鼻十二指肠营养管,部分胸腔感染或积液患者放置胸腔闭式引流管,继续行肠内营养支持治疗(约1 500~2 000 ml/d肠内营养混悬液或乳剂),吻合口瘘均自行愈合,痊愈出院。
两种手术方式生存率和肿瘤复发率情况如下:Ivor-lewis组与经右胸三切口组的1年生存率分别为89.23%(116/130)和89.71%(61/68)(P=0.918),2年生存率分别为65.38%(85/130)和64.71%(44/68)(P=0.924);2年肿瘤复发转移率分别为25.38%(33/130)和26.47%(18/68)(P=0.868)。其中Ivorlewis组2年吻合口复发15例,保留食管复发8例,局部或区域性转移6例,远处转移4例;经右胸三切口组2年吻合口复发6例,保留食管复发4例,局部或区域性转移4例,远处转移4例。
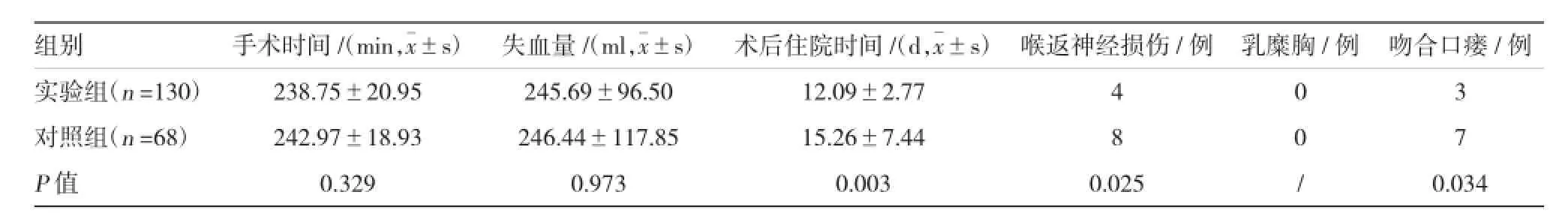
表2 两组治疗结果情况
3 讨论
目前,外科手术仍是中段食管癌的首选治疗方法,可供临床选择的手术方式包括:Ivor-lewis食管癌手术,经颈、胸及腹三切口手术,经左胸一切口手术,经左胸+食管胃颈部吻合二切口手术,以及不开胸食管内翻拔脱+颈部吻合手术等,然而手术方式的选择还存在着很大争议,至今尚无公认的标准手术方式[3]。但均应以实现最低的围术期并发症、降低肿瘤局部复发率和提高患者远期生存率为目标。
中段食管周围有较多的重要组织、器官,左侧有主动脉弓及胸主动脉,喉返神经在主动脉弓下折返并走行于食管与气管之间;右侧有奇静脉,前方有气管及左右主支气管;食管与主动脉之间有胸导管,且该段正是胸导管由右侧向左侧移行之处。正是依据这一解剖基础,多数学者认为[4-5]中段食管癌选择右胸入路显露食管比左胸切口直接,可以避免主动脉弓区域的盲区,对切除肿瘤以及清除淋巴结,特别是隆突下三角及上纵隔气管食管沟旁、颈胸交界部位肿大淋巴结的清除。
根据临床经验及术后随访结果,两种术式手术难度及疗效方面均接近,可有效清扫胸腹两区淋巴结。在本研究中,两组患者均痊愈出院,笔者发现两组患者在手术时间、乳糜胸发生率、出血量、术后1年或2年生存率及术后2年复发转移率方面差异无统计学意义,而在术后住院时间、喉返神经损伤率及吻合口瘘发生率方面差异有统计学意义;提示两种术式对中段食管癌而言,均可常规开展,但在术后恢复、喉返神经损伤及吻合口瘘等并发症方面,Ivorlewis法具有相对优势。本研究结果提示,两组肿瘤局部复发、转移率均较高,主要为术后纵隔和腹腔淋巴结出现肿大,今后研究中可以进一步细化局部复发、转移分类,并增加病例数来更客观反映情况。
现有的进口或国产一次性管状吻合器,可以完成食管胃于胸膜顶处吻合,操作安全、方便,吻合确切,各种手术并发症,尤其是吻合口瘘和吻合口狭窄明显减少[6]。右胸两切口入路使得以前需要做三切口手术切除的中段食管癌现在可以改行二切口手术,从而有效地降低三切口手术所带来的手术创伤大、吻合口瘘、吻合口狭窄以及心肺并发症发生率高等缺点[7-8]。中段食管癌以胸腹两区转移为主,选择两切口方式是合理的,胸中段食管癌的中晚期病例首先考虑选用两切口,对于病变较长、外侵明显而颈部未发现有转移患者,亦可选用两切口,以提高根治性切除率[9]。
综上所述,中段食管癌根治术式的选择更倾向于Ivor-lewis法,是一种值得推荐、推广的手术方式。
[1]ZENG J,LIU JS.Quality of life after three kinds of esophagectomy for cancer[J].World J Gastroenterol,2012,18(36):5106-5113.
[2]ENZINGER PC,MAYER RJ.Esophageal cancer[J].N Engl J Med,2003,349(23):2241-2252.
[3]ARJUN P,JIE Z,HAIQUAN C,et al.The“best operation”for esophageal cancer[J].Ann Thorac Surg,2010,89(6):2163.
[4]朱琨,党诚学,李康,等.食管癌外科治疗近期疗效.影响因素分析[J].现代肿瘤医学,2006,14(3):291.
[5]张文,骆学全,陈华增,等.中段食管癌根治术的临床体会[J].中国医师进修杂志,2006,29(5):67.
[6]伍硕允,叶敏,马良线.机械吻合与食管胃分层吻合术治疗食管和贲门癌的对比研究[J].中华胃肠外科杂志,2005,8(4):367.
[7]王述民,曲家骐,侯维平,等.二切口手术治疗中段食管癌56例体会[J].沈阳部队医药,2008,21(1):6-7.
[8]杨富涛.经左颈胸二切口术与经右须胸腹三切口术治疗食管癌的疗效对比[J].当代医学,2013,19(4):54-55.
[9]谷凯峰.胸中段食管癌中晚期行切除手术50例[J].中国中医药,2012,10(19):108-109.
(张西倩 编辑)
Comparison between Ivor-Lewis approach and right chestbelly-neck three-incision for middle esophageal carcinoma
Jia-yuan WU,Yong LI,Yu-feng RUI,Geng GENG,Lei ZHANG
(Department of Cardiothoracic Surgery,the Second People's Hospital of Wuhu City,Wuhu,Anhui 241000,P.R.China)
【Objective】To compare the relevant information of Ivor-Lewis and right chest-belly-neck three-incision esophagectomy for middle esophageal carcinoma.【Methods】The data of 198 cases with middle esophageal carcinoma,who underwent esophagectomy in my hospital from Sep.2009 to Sep.2012,were retrospectively analyzed.The Ivor-Lewis group included 130 patients,while the right chest-belly-neck three-incision group had 68 patients.【Results】The differences in the operative time,chylothorax incidence and surgical blood loss,1-year and 2-year survival rates were not statistically significant(P>0.05);but the differences in the postoperative hospital stay,injury of recurrent nerve and anastomotic fistula were statistically significant between both groups(P<0.05).【Conclusions】Ivor-Lewis esophagectomy has advantages in treatment of middle esophageal carcinoma,for example,few complications and rapid recovery.This method is worth to be applied in clinical practice.
Ivor-Lewis;right chest three-incision;middle esophageal carcinoma
R735.1
B
1005-8982(2015)33-0088-03
2015-08-27

