自然周期与促排卵周期宫腔内人工授精助孕临床结局分析
尹敏娜,刘春林,刘俊,梁佩玲,周恒曦,孙玲
(广州市妇女儿童医疗中心生殖医学中心,广州 510623)
宫腔内人工授精(IUI)是将经过处理的精液用人工授精管注入女性子宫腔内而使其获得妊娠的一种助孕方法。根据是否使用促排卵药物分为自然周期和促排卵周期。促排卵治疗是否可以提高IUI临床妊娠率目前结论不一[1-2]。在IUI治疗中,很大部分为多囊卵巢综合征患者,其不孕原因多为排卵障碍,促排卵治疗后可获得较高的临床妊娠率[3]。既往的研究在评价促排卵IUI治疗有效性时可能出现研究对象的选择偏倚,而无排卵障碍患者行IUI治疗时,是否应该行促排卵治疗目前尚无定论。本文回顾性分析600 个无排卵障碍患者的IUI临床资料,比较无排卵障碍的不孕症患者采用自然周期与促排卵周期的IUI临床结局,评价促排卵IUI治疗的有效性。
资料与方法
一、研究对象
回顾性分析2012年1月至2014年4月在本中心行IUI治疗的600 个周期。其中自然周期355例,促排卵周期245例。
纳入标准:(1)不孕原因包括轻度少弱精子症、精液液化异常、非严重畸形精子症、性交障碍、宫颈因素、免疫性不育、不明原因不育;(2)月经周期规则(28~30d),基础卵泡刺激素(FSH)、黄体生成素(LH)、雌二醇(E2)、泌乳素(PRL)、睾酮(T)水平均正常;(3)既往B 超监测提示卵泡发育并排卵;(4)子宫输卵管碘油造影或腹腔镜检查证实至少有一侧输卵管通畅。
排除标准:(1)多囊卵巢综合征:诊断标准采用2003年鹿特丹标准,以下3 项中存在2 项:稀发排卵或无排卵;高雄激素血症或高雄激素的临床表现(如多毛、痤疮等);超声检查在月经周期或黄体酮撤退后出血的3~5d进行,显示双侧卵巢均有≥12个且直径2~9mm 的小卵泡,即卵巢多囊样改变。排除导致高雄激素血症的其它原因;(2)高泌乳素血症;(3)子宫内膜异位症(B 超提示单侧或者双侧卵巢巧克力囊肿或者腹腔镜诊断子宫内膜异位症)。
二、治疗方法回顾
1.治疗方案的选择:(1)自然周期:无排卵障碍患者第1周期IUI常规行自然周期治疗。(2)促排卵周期:自然周期IUI治疗1~2周期未妊娠,行促排卵周期IUI;既往门诊行自然周期监测排卵指导同房3~6个周期未孕,患者知情同意后选择直接促排卵IUI治疗。
2.促排卵和卵泡监测:(1)自然周期:在月经第8~12天超声监测排卵,主导卵泡直径≥14mm 时开始测定尿LH,出现尿LH 峰24h行IUI;(2)促排卵周期:在月经周期第2~5天予促排卵治疗,采用用氯米芬(CC,高特制药,塞浦路斯)、来曲唑(LE,江苏恒瑞医药)、人绝经期尿促性腺激素(HMG,珠海丽珠制药)促排卵,以上药物单独使用或者联合使用。优势卵泡≤3个者继续治疗,>3个者则取消周期。通过阴道超声监测排卵及子宫内膜情况,优势卵泡直径≥18 mm,子宫内膜厚度≥8mm,则使用人绒毛膜促性腺激素(HCG,珠海丽珠制药)10 000U 诱导排卵,34~36h后行IUI治疗。术后第1天行阴道B 超观察卵泡是否已排,如卵泡未排则行第2次IUI治疗。
3.精液收集和处理:男方禁欲3~7d,手淫取精置室温下液化,以SpermGrad(Vitrolife,瑞典)为分离试剂采用非连续密度梯度离心法分离精子,最终分离的精子团重新悬浮于0.5 ml GIVF 培养液(Vitrolife,瑞典)中。
4.IUI方法:患者排空膀胱后取截石位,直视下将0.5ml处理后精液用1ml注射器连接的无损伤性人工授精管(Cook,美国)通过宫颈管缓缓注入宫腔。患者术后卧床休息30min。
5.黄体支持:所有患者均接受黄体支持。排卵后当日开始每天口服达芙通(苏威制药,荷兰)20mg/d或者肌注黄体酮(广州白云山明兴制药)40mg/d,共14d,确定生化妊娠后继续维持原黄体支持方案至孕10周。
6.妊娠诊断:IUI后14d抽血作HCG 测定,阳性定为生化妊娠;IUI后5周阴道B 超发现宫内孕囊和原始心管搏动,确诊为临床妊娠。
三、分析指标
患者年龄、不孕年限、原发不孕及继发不孕的所占比例(IUI周期中原发或者继发不孕例数/IUI周期数);基础FSH、LH 水平;临床妊娠率(临床妊娠例数/IUI周期例数)、流产率(流产例数/临床妊娠例数)、异位妊娠率(异位妊娠例数/临床妊娠例数)、双胎妊娠率(双胎妊娠例数/临床妊娠例数)、OHSS发生率(OHSS 发生例数/IUI周期例数)及活产率(分娩胎儿数/IUI周期数)。
另按年龄分层,分析年龄≤35岁与>35岁两组患者自然周期与促排卵周期IUI的临床妊娠率、流产率的差异。
四、统计学方法
采用SPSS17.0软件进行统计分析。两样本均数采用t检验,率的比较采用χ2检验,P<0.05为差异有统计学意义。
结 果
一、自然周期与促排卵周期患者临床特征比较
自然周期355例,促排卵周期245例。两组患者年龄、不孕年限、原发不孕及继发不孕所占比例、基础FSH、基础LH 水平等均无统计学差异(P>0.05)(表1)。
二、自然周期与促排卵周期IUI临床结局比较
自然周期与促排卵周期的临床妊娠率分别为8.45%、14.69%,促排卵周期显著高于自然周期(P<0.05);促排卵周期的流产率(27.78%)高于自然周 期(10.00%),但 差 异 无 统 计 学 意 义(P >0.05);促排卵周期异位妊娠率为2.78%,双胎妊娠率为5.56%,而自然周期异位妊娠和双胎妊娠均为0,故未纳入统计分析(表2)。
两组患者均无3胎及以上妊娠病例。两组患者均无OHSS病例发生。
自然周期共分娩胎儿27 例,均为单胎,活产率为7.60%;促排卵周期共分娩胎儿27 例(含2例双胎),活产率为11.02%。促排卵周期活产率略高于自然周期组,但无统计学差异(P<0.05)。两组患者分娩胎儿均为正常新生儿,无出生缺陷病例。
表1 自然周期与促排卵周期患者临床特征比较(±s)

表1 自然周期与促排卵周期患者临床特征比较(±s)
组 别 周期数 年龄(岁)不孕年限(年)原发不孕(%)继发不孕(%)基础FSH(U/L)基础LH(U/L)自然周期 355 32.22±3.58 3.55±2.38 70.14(249/355) 29.86(106/355)5.50±1.19 2.98±0.94促排卵周期 245 31.87±3.80 3.77±2.18 61.22(150/245) 38.78(95/245)5.46±1.09 3.00±0.99

表2 自然周期和促排卵周期IUI临床结局比较(%)
三、促排卵周期IUI中不同排卵个数的临床结局
促排卵周期中排卵数目为1个组,临床妊娠率为12.88%;排卵数目为2 个组,临床妊娠率为16.13%;排卵数目为3 个组,临床妊娠率为20.00%。随着排卵数目的增加,临床妊娠率呈现增高趋势,但差异无统计学意义(P>0.05)(表3)。
排卵2个组与自然周期IUI比较,临床妊娠率显著增高(16.13%vs.8.54%),差异有统计学意义(P<0.05)。其余各组间临床妊娠率无统计学差异(P>0.05)。
排卵数目为1个组,发生1例异位妊娠,其余各组未发生异位妊娠,故未纳入统计。
四、按患者不同年龄分组自然周期和促排卵周期IUI临床结局比较
年龄≤35岁患者:自然周期和促排卵周期IUI临床妊娠率分别为9.09%、15.94%,促排卵周期显著高于自然周期患者(P<0.05);促排卵周期流产率(27.27%)高于自然周期(11.53%),但差异无统计学意义(P>0.05)(表4)。
年龄>35岁患者:自然周期和促排卵周期临床妊娠率分别为5.79%、7.89%,差异无统计学意义(P>0.05);促排卵周期流产1例,自然周期流产率为0,未纳入统计分析(表5)。
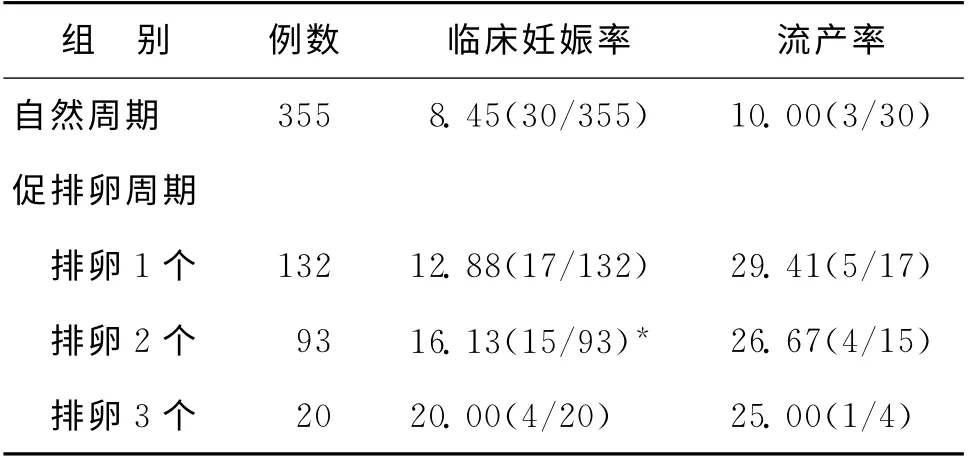
表3 促排卵周期IUI中不同排卵数目的临床结局(%)
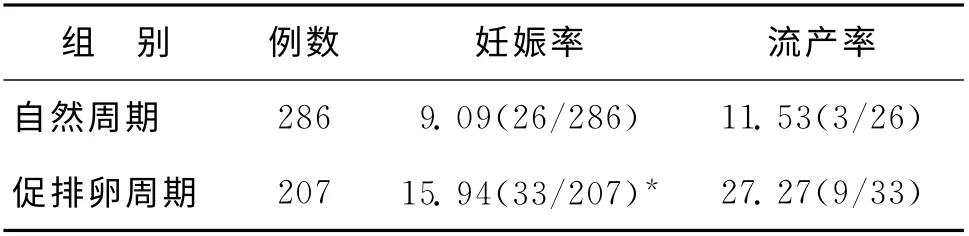
表4 年龄≤35岁患者自然周期和促排卵周期IUI临床结局(%)

表5 年龄>35岁患者自然周期和促排卵周期IUI临床结局(%)
讨 论
一、自然周期与促排卵周期IUI临床妊娠率分析
随着IUI技术在辅助生殖领域的广泛应用,随之而来的自然周期与促排卵周期IUI临床妊娠率、安全性等方面的比较越来越多。对于排卵障碍患者,促排卵IUI治疗能显著提高临床妊娠率已经得到证实[3]。无排卵障碍患者是否应该行促排卵治疗,目前尚无定论。有研究者认为,无排卵障碍患者自然周期和促排卵周期IUI临床妊娠率相似[4-5]。持这一观点的学者认为,目前采用的促排卵方案,能够控制优势卵泡数目,故促排卵周期临床妊娠率与自然周期无显著性差异[4]。本研究发现无排卵障碍患者促排卵周期IUI临床妊娠率显著高于自然周期,且两组患者年龄、不孕年限、原发不孕及继发不孕所占比例、基础FSH、LH 均无显著性差异。Groneveld等[6]研究也得出了相同的结论。
目前,促排卵治疗改善妊娠率的机制仍不明确。有学者认为促排卵治疗增加卵泡数量,排卵数目增加,增加了精卵结合机会,从而提高临床妊娠率[7]。Merviel等[8]对1 038个促排卵IUI周期研究发现,≥16mm 卵泡2 个且HCG 日E2>1 835pmol/L是获得妊娠的有利因素,但其与多胎妊娠发生有关。国内有研究者发现,排卵正常的患者进行促排卵IUI治疗,增加排卵数目可显著提高妊娠率,但是对排卵1个的患者,其妊娠率与自然周期相似[9]。本研究也发现排卵数目为2个者,临床妊娠率显著高于自然周期组,与上述结论一致;而排卵3个者临床妊娠率高于其他各组,但无统计学意义,可能与样本量较小有关。因此,促排卵IUI治疗中排卵的个数与临床妊娠率的关系需要扩大样本量进一步研究证实。
2006年美国生殖医学会建议对不明原因不孕患者首选促排卵联合IUI治疗[10],认为促排卵周期较自然周期能显著提高IUI临床妊娠率。Verhulst等[11]荟萃分析研究同样支持这一观点,其认为促排卵周期IUI临床妊娠率较自然周期高与以下因素有关:一是促排卵治疗增加了成熟卵泡数目,增加精卵结合机会;二是采用HCG 触发排卵,能准确掌握排卵时机进行IUI治疗,增加了妊娠机会;三是促排卵治疗可能纠正了卵泡成熟及受精过程中的其他不利因素,改善了子宫内膜质量,导致妊娠率的增加。本研究中促排卵周期IUI患者均采用HCG 进行触发排卵,在36h左右行IUI治疗,获得了较高临床妊娠率。因此,推测促排卵周期临床妊娠率的增加可能是使用HCG 触发排卵,从而掌握排卵时机,使得IUI的时间更接近排卵,从而提高临床妊娠率。
促排卵治疗导致的卵巢过度刺激综合征(OHSS)及多胎妊娠仍然是临床医生关注的重点。多数的研究者认为目前的促排卵周期与自然周期比较并不增加OHSS的发生率,仅多胎妊娠率有所增加[1,4]。本研究中促排卵周期无OHSS 病例发生,且双胎妊娠发生率仅为5.56%,因此提示,对于无排卵障碍患者行促排卵IUI治疗,并不增加OHSS发生率。两组患者活产率虽无统计学差异,但促排卵周期略高于自然周期组,可能与其有2例双胎妊娠有关。两组患者分娩的新生儿中均无出生缺陷发生。因此促排卵IUI能获得较好临床妊娠率、活产率,且并不增加出生缺陷的发生风险。
二、自然周期与促排卵周期IUI流产率分析
促排卵治疗是否会导致流产率的增加,目前观点不一。Papageorgiou等[12]研究显示,促排卵周期与自然周期IUI流产率无统计学差异。国内有研究者认为在无排卵障碍IUI患者中,自然周期与促排卵周期流产率无显著性差异(4.42%vs 7.60%)[1],从不孕的原因来分析,不明原因不孕患者促排卵周期IUI流产率显著高于自然周期,而其他原因不孕患者自然周期与促排卵周期流产率无显著性差异。李冬兰等[13]通过对1 100例供精人工授精病例分析发现,促排卵周期流产率显著高于自然周期组。Steures等[14]研究发现不明原因不孕患者的促排卵周期流产率显著高于自然周期。上述两项研究[13-14]在排除了男方因素导致的流产后,仍然提示促排卵周期流产率高于自然周期。
本研究发现无排卵障碍患者促排卵周期流产率高于自然周期,在年龄≤35岁组的患者中,也出现类似情况,虽然无统计学差异,但促排卵导致的高流产率仍然值得关注。有研究者认为促排卵导致的高流产率可能与以下4个方面有关[1]:(1)排卵障碍等内分泌因素;(2)外源性药物刺激对卵母细胞发育的潜在影响;(3)染色体的异常;(4)黄体支持时间太短。本研究排除了排卵障碍患者,且对所有患者在术后均进行了黄体支持,且在妊娠后继续维持黄体支持。因此,推测染色体异常可能是IUI妊娠后自然流产的原因之一。有研究发现IUI妊娠后自然流产胚胎染色体异常发生率达85.7%[15],认为是促排卵药物导致了不同于自然周期中生理状态下的卵泡生长发育,可能出现卵母细胞的异常,是引起促排卵周期流产率高的原因。也有研究者认为是HCG 诱导排卵时机选择问题[13],卵泡未发育成熟时使用HCG 诱导排卵,可致卵细胞提前进入减数分裂,卵泡发育过熟时使用HCG 诱导排卵则导致卵泡黄素化,均会影响胚胎发育潜能或导致胚胎染色体异常使胚胎停育流产。因此,促排卵治疗导致流产率增高的机制仍需要进一步的研究证实。
三、自然周期与促排卵周期对不同年龄阶段IUI患者临床妊娠率的影响
国外研究者发现随着患者年龄增加,IUI临床妊娠率随之下降[16]。国内同济医院生殖医学中心的统计结果也显示了IUI的临床妊娠率随年龄下降的趋势,36~40岁年龄段的患者妊娠率开始缓慢下降,40岁以后明显降低[17]。付志红等[18]研究发现,年龄>37岁促排周期与自然周期临床妊娠率无显著差异,因此,认为年龄>37岁患者行IUI治疗时,应谨慎采用促排卵治疗。有研究者对促排卵周期IUI进行多因素分析认为,促排卵IUI治疗对于年龄较轻、不孕持续时间短的患者能获得较高的临床妊娠率[19]。本研究发现,年龄≤35岁组患者中,促排卵周期较自然周期能获得较好的临床妊娠率,与上述研究结果相似;而在>35岁患者中,自然周期与促排周期临床妊娠率无显著差异。分析其原因可能是随着女性年龄的增大,卵母细胞的质量下降,异常卵母细胞增多,黄体功能下降以及子宫内膜的容受性降低等。尽管进行促排卵治疗,但是由于卵巢功能的不可逆转性,仍无法获得优质卵母细胞及改善子宫内膜容受性,导致临床妊娠率降低。因此,对于年龄>35岁患者行IUI治疗时应谨慎采用促排卵治疗。
综上所述,促排卵治疗能有效提高无排卵障碍患者IUI临床妊娠率。临床医生在追求高临床妊娠率的同时应考虑促排卵治疗的安全性,采用温和的促排卵方案,控制优势卵泡数目以减少OHSS及多胎妊娠的发生,当有3~4个大卵泡发育时,建议放弃本周期,应通过进一步研究降低促排卵周期的流产率。对于年龄较大患者行IUI治疗时不应盲目采用促排卵方案。
[1] 许咏乐,陈冰,张艳,等.自然周期和促排卵周期宫腔内人工授精妊娠结局的比较[J].生殖医学杂志,2013,22:615-619.
[2] 王玢,胡娅莉,孙海翔,等.影响宫腔内人工授精成功的相关因素分析[J].中华男科学杂志,2014,10:526-529.
[3] 徐仰英,王海燕,乔杰,等.促排卵对不同病因患者宫腔内人工授精妊娠结局的影响[J].中国优生与遗传杂志.2013,11:94-96.
[4] 刘金勇,王嫜,刘嘉茵.自然周期和促排卵周期宫腔内人工授精临床结局的比较[J].实用妇产科杂志,2010,26:601-604.
[5] Bensdor PA,Cohlen BJ.Intrauterine insemination for male subfertility[M].3rded.New York:John Wiley &Sons,Inc.2008:10-15.
[6] Groneveld E,Kouijzer IJ,Timmermans AJ,et al.Effectiveness of highly purified human menpoausal gonadotropin in intra-uterine insemination[J].Eur J Obstet Gynecol Reprod Biol,2001,154:182-186.
[7] van Rumste MM,Custers IM,van der Veen F,et al.The influence of the number of follicles on pregnancy rates in intrauterine insemination with ovarian stimulation:a mateanalysis[J].Hum Reprod Update,2008,14:536-570.
[8] Merviel P,Heraud MH,Grenier N,et al.Predictive factors for pregnancy after intrauterine insemination(IUI):an analysis of 1038cycles and a review of the literature[J].Fertil Steril,2010,93:79-88.
[9] 卢兴宏,陆杉,倪运萍,等.促排卵治疗及排卵数目对夫精人工授精治疗结局的影响[J].广东医学,2012,33:3607-3609.
[10] Practice Committee of the American Society for Reproductive Medicine.Effectiveness and treatment for unexplained infertility[J].Fertil Steril,2006,86:S111-114.
[11] Verhulst SM,Cohlen BJ,Hughes E,et al.Intra-uterine insemination for unexplained subfertility[J/CD].Cochrane Database Syst Rev,2006,18:CD001838.
[12] Papageorgiou TC,Guibert J,Savale M,et al.Low dose recombinant FSH treatment may reduce multiple gestations caused by controlled ovarian hyperstmiulation and intrauterine insemination[J].BJOG,2004,111:1277-1282.
[13] 李冬兰,杨丽娟,胥杜娟,等.自然周期与促排卵周期供精人工授精妊娠结局的比较[J].生殖与避孕,2011,31:776-779.
[14] Steures P,van der Steeg JW,Hompes PG,et al.Intrauterine insemination with controlled ovarian hyperstimulation versus expectant management for couples with unexplained subfertility and an intermediate prognosis:a randomized clinical trial[J].Lancet,2006,368:216-221.
[15] Bettio D,Venci A,Levi Settip E.Chromosomal abnormalities in miscarriages after different assisted reproduction procedures[J].Placenta,2008,29Suppl:126-128.
[16] Ibérico G,Vioque J,Ariza N,et al.Analysis of factors influencing pregnancy rates in homologous intrauterine insemination[J].Fertil Steril,2004,81:1308-1313.
[17] 孙婧,权孝珍,谢明霞,等.1382周期宫腔内夫精人工授精临床因素分析[J].中国妇幼保健,2011,26:1658-1660.
[18] 付志红,朱文杰,陈秀敏,等.超排卵对宫腔内人工授精周期妊娠率的影响[J].中国妇产科临床杂志,2008,5:332-335.
[19] Zadehmodarres S,Oladi B,Saeedi S,et al.Intrauterine insemination with husband semen:an evaluation of pregnancy rate and factors affecting outcome[J].J Assist Reprod Genet,2009,26:7-11.

